Lekársky expert článku
Nové publikácie
Leukoplakia vulvy: čo to je, ako liečiť ochorenie?
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
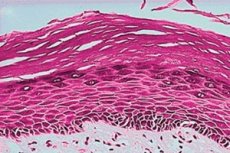
Vulválna leukoplakia je v súčasnosti problémom číslo jeden, pretože je to bežný stav u žien a môže byť prekanceróznym stavom. Tento problém by sa mal diagnostikovať v počiatočných štádiách, v takom prípade je prognóza priaznivejšia. Preto by každá žena mala poznať príznaky a prejavy.
Epidemiológia
Štatistiky o prevalencii leukoplakie u žien naznačujú, že percento postihnutých prípadov sa odhaduje na 1 – 3 %. Leukoplakia je častejšia s vekom, zvyčajne sa nevyskytuje pred dovŕšením 30. roku života. Úmrtnosť zo samotnej patológie nie je stanovená, ale stupeň malignity závisí od formy a môže dosiahnuť 56 %.
Príčiny vulvárna leukoplakia
Existuje mnoho známych stavov, ktoré zahŕňajú biele lézie na vulválnej sliznici, ale väčšina z týchto škvŕn nemá známu príčinu. Nazývajú sa leukoplakia, ak boli vylúčené iné možné príčiny. Existuje aj niekoľko známych podtypov leukoplakie, ktoré sú opísané podľa klinického vzhľadu lézie.
Takmer všetky takéto škvrny sú zvyčajne výsledkom keratózy. Normálna vulválna sliznica má červeno-ružovú farbu kvôli podkladovej cievnej sieti v lamine, ktorá je viditeľná cez tenkú epitelovú vrstvu. Takmer všetky biele škvrny sú benígne, teda nezhubné, ale leukoplakia má vysoký potenciál transformácie na malígnu formu, čo treba vziať do úvahy.
Záujem o ochorenia vulvy sa v posledných rokoch výrazne zvýšil. Vulva je súčasťou ženského pohlavného traktu. Embryologicky je výsledkom spojenia kloakálneho endodermu, urogenitálneho ektodermu a paramezonefróznych mezodermálnych vrstiev. Vulvu lemujú rôzne epitelové vrstvy, od zrohovateného dlaždicového epitelu až po dlaždicovú sliznicu. Vestibulárny epitel nie je ani pigmentovaný, ani zrohovatený, ale obsahuje ekrinné žľazy. To je dôležité pre pochopenie vývoja patogenézy leukoplakie.
Benígne ochorenia vulvy predstavujú vážny problém pre ženy všetkých vekových kategórií. Medzi tieto ochorenia patrí atrofia vulvy, benígne nádory, hamartómy a cysty, infekčné ochorenia a neoplastické epitelové ochorenia. Medzi infekčné ochorenia patria tie, ktoré sú spôsobené známymi prenosnými agensmi, ako sú vírusy, baktérie, huby a prvoky. Môžu byť spočiatku vyšetrené lekármi z rôznych špecializácií vrátane dermatológov a gynekológov a často si vyžadujú multidisciplinárny prístup. Všetky tieto patológie môžu byť spojené s leukoplakiou alebo ju môžu spustiť.
Vývojové abnormality vulvy sú zvyčajne zriedkavé. Atrofia vulvy môže byť spojená so starobou alebo inými poruchami, ale tieto abnormality sú u starších ľudí často takmer fyziologickým nálezom. Leukoplakia sa môže často vyvinúť na pozadí atrofie.
Presné príčiny leukoplakie nie sú jasné. Možné sú však tieto faktory:
- Systémové faktory, ako je cukrovka, endokrinné poruchy, podvýživa, nedostatok vitamínov, dysfunkcia systému hypofýza-vaječníky. Dôležitú úlohu pri rozvoji leukoplakie zohráva aj vírusová infekcia Candida albicans, HPV infekcia sa pozoruje u 22 % pacientov. Mutácia génu p53 je jednou z príčin vedúcich k abnormálnej proliferácii buniek.
- Lokálne faktory, ako napríklad: nadmerná tepelná stimulácia, odieranie, atrofia súvisiaca s vekom, poškodenie sliznice alebo vredy.
Patogenézy
Patogenéza leukoplakie spočíva v nadmernom raste abnormálnych buniek. Ide o proliferatívnu léziu sliznice alebo epidermálneho epitelu. Normálny epitel vulválnej sliznice neobsahuje stratum corneum a granulovanú vrstvu. Pri leukoplakii sa epitel sliznice výrazne zrohovate. Pri leukoplakii sa epitel sliznice zrohovate v hrúbke granulovanej vrstvy na mieste, kde by normálne nemal byť keratín. Najprv v dôsledku pôsobenia patologického faktora na vulválnu sliznicu dochádza k epitelovej hyperplázii sliznice, aby sa obnovila poškodená vrstva (preto sa leukoplakia tak často vyskytuje na pozadí erózií alebo prasklín). Následne dochádza k akantóznemu zhrubnutiu epitelu a infiltrácii dermálnych lymfocytov a plazmatických buniek. To vedie k zhrubnutiu granulovanej vrstvy a výraznej hyperkeratóze s následným výskytom nepravidelne tvarovaných buniek a mitotických útvarov, ktoré sa môžu stať základom pre ďalší neoplastický proces.
Mnoho ľudí sa pýta, či je vulválna leukoplakia nákazlivá. Keďže ide o neinfekčné ochorenie, neprenáša sa na mužov a nie je nákazlivé. Jediná vec je, že ak má žena súbežné bakteriálne, plesňové alebo vírusové pohlavne prenosné infekcie, môžu sa prenášať iba ony.
Príznaky vulvárna leukoplakia
Vulválna leukoplakia je relatívne zriedkavá a môže sa prejavovať nešpecifickými klinickými príznakmi.
Prvými príznakmi ochorenia sú výskyt útvarov na sliznici vo forme bielo-ružových alebo sivo-bielych škvŕn, ktoré majú jasné kontúry. Veľkosti sú často rôzne a rozloženie je rôzne. Zvyčajne vzhľad týchto patologických útvarov žene nedáva žiadne pocity. Preto prvé príznaky progresie ochorenia možno pozorovať iba počas vyšetrenia lekárom z úplne iného dôvodu.
Príznaky sa však môžu vyskytnúť u niektorých žien a to možno považovať za šťastnú náhodu, pretože šanca na včasné odhalenie je vysoká.
Medzi skoré príznaky môže patriť svrbenie genitálií, nezvyčajný výtok alebo viac výtoku. Niekedy sa môže vyskytnúť pocit pálenia alebo tiaže, vulvodynia.
Neskoré príznaky sú lokálny pocit pálenia s výrazným rozšírením oblasti leukoplakie, brnenie a svrbenie, lokálna sliznica kože s rôznym stupňom straty pigmentu, často s opuchom, popraskané a rozptýlené povrchové vredy. Vizuálne žena sama nevidí prejavy ochorenia, môže len tušiť kvôli výskytu niektorých príznakov.
Pri vizuálnom vyšetrení je možné pozorovať príznak bieleho zhrubnutého infiltratívneho epitelu s priehľadnými okrajmi a možné sú aj malé úlomky erózií a vredov. Kožné lézie sa vyskytujú na vaginálnej sliznici, sliznici močovej rúry, klitorise, vo vnútri aj zvonka pyskov ohanbia vo forme jednej alebo viacerých nepravidelných bielych a mliečne bielych škvŕn alebo plakov, mierne vyvýšených nad celým povrchom sliznice. Niektoré z nich nemusia byť vypuklé, ale povrch keratózy je drsný a pri dotyku s týmto miestom, napríklad pri zoškrabaní povrchu sliznice, báza ľahko krváca. Oblasť leukoplakie môže zvyčajne krvácať v dôsledku škrabania alebo trenia, môže sa vyskytnúť erózia alebo lichenifikácia.
Leukoplakia vulválneho krčka maternice sa diagnostikuje ťažšie, pretože malá škvrna nemusí byť vizuálne viditeľná. Táto lokalizácia však má vyššie riziko malignity. Symptomaticky môže leukoplakia krčka maternice často krvácať a spôsobiť viac nepríjemných príznakov ako na iných miestach.
Krauróza, podobne ako vulválna leukoplakia, sa považuje za jeden z potenciálne karcinogénnych stavov. Krauróza sa vyvíja u starších žien a je sprevádzaná nielen zhrubnutím a hyperkeratózou epitelu, ale aj tvorbou sklerotických oblastí, ktoré už nie sú vhodné na konzervatívnu liečbu. V podstate ide o dve rôzne ochorenia, ktoré majú histologické rozdiely, ale leukoplakia sa môže potenciálne stať sklerotickou.
Leukoplakia vulvy u detí je zriedkavá a vyskytuje sa predovšetkým u mladých dievčat v predpubertálnom veku. Zvyčajne postihuje kožu vulvy (oblasť okolo otvoru vagíny), ale niekedy môže postihnúť aj konečník. U detí je leukoplakia nebezpečná a príznaky sa zvyčajne vyskytujú mesiace alebo roky predtým, ako sa ochorenie diagnostikuje.
Najčastejšími príznakmi, ktoré dievčatá s leukoplakiou pociťujú, sú svrbenie a bolesť. Tieto príznaky sa môžu pohybovať od miernych až po závažné. Dievčatá môžu reagovať alebo vyjadrovať svoje nepohodlie rôznymi spôsobmi. Napríklad niektoré dievčatá sa môžu jednoducho sťažovať, že ich „intímna oblasť“ bolí alebo svrbí, zatiaľ čo iné môžu reagovať držaním genitálnej oblasti alebo jej trením a škrabaním. Stupeň nepohodlia môže byť neúmerný rozsahu prítomného ochorenia. Najdôležitejšie je, aby sa dievča cítilo pohodlne pri rozprávaní o príznakoch.
Leukoplakia u detí môže tiež spôsobiť bolestivé močenie a dokonca aj zápchu. Bolestivé močenie nastáva, keď moč prechádza cez kožu vulvy, ktorá môže byť podráždená a zapálená. Zápcha nastáva v dôsledku zadržiavania stolice v dôsledku bolestivých prasklín v koži v blízkosti konečníka.
Etapy
Štádiá leukoplakie je ťažké klinicky sledovať a možno len predpokladať, že typy leukoplakie sú po sebe idúcimi štádiami jedného procesu. Rozlišuje sa medzi plochou a hyperkeratotickou leukoplakiou. Plochá leukoplakia vulvy sa vyznačuje tvorbou belavých oblastí, ktoré nevyčnievajú nad kožu. Môžu byť sotva viditeľné a často sú asymptomatické. Bradavičnatá leukoplakia vulvy je tvorba hustých oblastí, ktoré vystupujú nad okolitú sliznicu a môžu mať rôzne veľkosti. Z tohto dôvodu môžu byť takéto oblasti poranené a často sú sprevádzané krvácaním alebo inými príznakmi.
 [ 18 ]
[ 18 ]
Komplikácie a následky
Dôsledky, ktoré môžu pociťovať všetky ženy, sú veľmi odlišné. Najčastejšou komplikáciou je skleróza. Vírus sklerózy je častou komplikáciou vulválnej a perianálnej leukoplakie. V mieste leukoplakie dochádza k atrofii sliznice a sliznica sa postupne stenčuje, čo je spôsobené najmä dlhodobou vulválnou leukoplakiou spôsobenou dysfunkciou vlastnej imunity tela.
Niektoré prípady vulválnej leukoplakie môžu byť komplikované cukrovkou a účinky týchto faktorov sú vzájomné. Vulválna leukoplakia postupne zhoršuje stav, čo môže viesť k endokrinným poruchám, vyvolanému cukrovke a zvýšeniu stupňa poškodenia vulvy.
Nepravidelná menštruácia môže byť dôsledkom leukoplakie, a to ako s endokrinnými poruchami, klinicky diagnostikovanými a vyžadujúcimi liečbu.
 [ 19 ]
[ 19 ]
Diagnostika vulvárna leukoplakia
Hlavná diagnóza je založená na histopatologickom vyšetrení a klinických prejavoch. Ak sú v sliznici epitelové alebo epidermálne zmeny, je ľahšie diagnostikovať problém. Diagnóza leukoplakie sa však často diagnostikuje v neskorom štádiu.
Diagnóza leukoplakie je tiež založená na výsledkoch gynekologického vyšetrenia, prítomnosti sťažností u pacientov. Testy používané na túto patológiu sú klinický krvný test, imunogram a cytologické vyšetrenie náterov z postihnutej oblasti.
Inštrumentálna diagnostika leukoplakie zahŕňa kolposkopiu (odber náterov z patologických ložísk na ďalšie vyšetrenie pomocou mikroskopu), biopsiu, ultrazvuk a Schillerov test.
Keď lekár nájde na sliznici bielu škvrnu, môže len predpokladať, že ide o oblasť leukoplakie. Na potvrdenie je potrebná biopsia a histologické vyšetrenie. Ako diagnostika sa používa mikroskopické vyšetrenie keratinocytov odobratých z oblasti vulvy, zbavenej sliznice. Zvyčajne sa vykonáva biopsia tkaniva, aby sa vylúčili iné príčiny bielych škvŕn, ako aj aby sa umožnilo podrobné histologické vyšetrenie a posúdenie prítomnosti akejkoľvek epitelovej dysplázie. Toto je indikátor malígneho potenciálu a zvyčajne určuje liečbu a interval opakovania. Oblasti leukoplakických lézií, ktoré sa prednostne biopsujú, sú oblasti, ktoré vykazujú induráciu (stvrdnutie) a erytropláziu (začervenanie), ako aj erózne alebo ulcerované oblasti. Tieto oblasti s väčšou pravdepodobnosťou vykazujú dyspláziu ako homogénne biele oblasti.
Histologické vyšetrenie je po mikroskopii povinné na vylúčenie bunkovej atypie (rakoviny). Leukoplakia má širokú škálu možných histologických prejavov. Stupeň hyperkeratózy, hrúbka epitelu (akantóza/atrofia), dysplázia a infiltrácia zápalových buniek pod lamina propria sa môžu líšiť. V slizniciach možno hyperkeratózu definovať ako zväčšenie hrúbky keratínovej vrstvy epitelu alebo prítomnosť takejto vrstvy na mieste, kde sa bežne neočakáva. Pri leukoplakii sa hrúbka hyperkeratózy líši a môže byť buď orto- alebo para-keratóza (v závislosti od toho, či sú bunkové jadrá stratené alebo zachované), alebo zmes oboch v rôznych oblastiach lézie. Epitel môže vykazovať hypertrofiu (napr. akantózu) alebo atrofiu. Červené oblasti pri leukoplakii predstavujú atrofický alebo nezrelý epitel, ktorý stratil schopnosť keratinizovať. Prechod medzi léziou a normálnou okolitou sliznicou môže byť dobre ohraničený alebo zle definovaný. Hyperkeratóza a zmenená hrúbka epitelu môžu byť jedinými histologickými znakmi leukoplakickej lézie, ale niektoré vykazujú dyspláziu. Slovo dysplázia vo všeobecnosti znamená „abnormálny rast“ a konkrétne v kontexte vulválnych lézií sa vzťahuje na mikroskopické zmeny („bunková atypia“) v sliznici, ktoré naznačujú riziko malígnej transformácie. Infiltrácia zápalových buniek vo vzorkách laminy sa zvyčajne pozoruje v prítomnosti dysplázie. Závažná dysplázia je synonymom termínu karcinóm in situ, čo naznačuje prítomnosť neoplastických buniek, ktoré ešte neprenikli cez bazálnu membránu alebo nenapadli iné tkanivá. Preto je také dôležité nielen vykonať histologické vyšetrenie leukoplakie, ale aj včas stanoviť diagnózu, pretože niekedy môže ísť už o skoré štádium rakoviny.
 [ 20 ]
[ 20 ]
Odlišná diagnóza
Diferenciálnu diagnózu leukoplakie možno zvážiť v súlade s výskytom podobných škvŕn na vulválnej sliznici, ktoré sa môžu vzhľadom podobať leukoplakii.
Leukoplakia sa nedá zo sliznice zotrieť, čo ju odlišuje od bielych škvŕn, ako je pseudoseminálna kandidóza, kde sa biela vrstva dá odstrániť a odhaliť erytematózny, niekedy krvácajúci povrch. Biela farba spojená s leukémiou zmizne po natiahnutí sliznice. Iné príčiny bielych škvŕn si zvyčajne vyžadujú patologické vyšetrenie bioptickej vzorky na ich odlíšenie od leukoplakie.
Atrofické oblasti vulvy sa môžu povrchovo podobať leukoplakii. Bežná slizničná leukoplakia je hypertrofická dystrofia vulvy, zvyčajne nie sprevádzaná atrofiou vulvy, histopatológiou zhrubnutia epidermálnej vrstvy, heterogenitou buniek a atrofiou stvrdnutia. Naproti tomu atrofická dystrofia vulvy sa prejavuje ako kožná lézia vo forme atrofických modrobielych plochých škvŕn, ktoré majú úplnú degeneráciu dermálnych kolagénových vlákien, dno je zápalová bunková infiltrácia, ktorú je možné identifikovať.
Leukoplakia sa musí tiež odlišovať od vulválnej dermatitídy. Vulválna dermatitída sa prejavuje bielymi škvrnami rozmiestnenými po oboch stranách pyskov ohanbia, svrbiacimi, často sprevádzanými léziami iných častí kože, pigmentačnými léziami kože, histopatologickými zmenami chronickej dermatitídy, zhrubnutím kožných vrstiev.
Liečba vulvárna leukoplakia
Systematický prehľad zistil, že žiadna z liečebných postupov bežne používaných pri leukoplakii nebola účinná v prevencii malígnej transformácie. Niektoré liečebné postupy môžu viesť k vyliečeniu leukoplakie, ale nezabraňujú recidíve lézie alebo malígnej zmene. Bez ohľadu na použitú liečbu, diagnóza leukoplakie takmer vždy vedie k odporúčaniu eliminácie možných kauzálnych faktorov, ako aj k dlhodobému sledovaniu lézie s cieľom včas odhaliť akékoľvek malígne zmeny. Lieky sa však používajú individuálne.
Bolo študovaných mnoho rôznych lokálnych a systémových látok vrátane protizápalových látok, antimykotík, karotenoidov (prekurzorov vitamínu A, ako je beta-karotén), retinoidov (látok podobných vitamínu A) a cytotoxických látok. Vitamíny C a E boli tiež študované v súvislosti s liečbou leukoplakie. Niektoré z týchto štúdií sú založené na hypotéze, že antioxidačné živiny, vitamíny a proteíny potláčajúce rast buniek (ako je p53) sú antagonistami tumorigenézy. Vysoké dávky retinoidov môžu spôsobiť toxické účinky.
Lokálna liečba je jednou z priorít a zahŕňa aj niektoré odporúčania týkajúce sa starostlivosti.
- Udržujte vulvu čistú a suchú, vyhýbajte sa nadmernému čisteniu mydlom atď. Svrbenie sa dá výrazne znížiť používaním lokálnych kortikosteroidov, ako je hydrokortizónová masť, hydrokortizónový olejový krém. Na lokálne použitie sa odporúčajú hydrokortizónové čapíky. Spôsob aplikácie je intravaginálny, dávka je jeden čapík na noc do vagíny, nie dlhšie ako sedem dní. Medzi vedľajšie účinky môže patriť rozvoj kandidózy, pretože čapíky mierne potláčajú lokálnu imunitu.
- Terzhinan sa používa pri leukoplakii vulvy, keď má žena súbežnú bakteriálnu alebo plesňovú infekciu alebo kandidózu, ktorá by mohla tento problém spôsobiť. Ide o komplexný liek, ktorý obsahuje antibakteriálne činidlo (ternidazol a neomycín), antimykotikum (nystatín) a hormonálne činidlo (prednizolón). Spôsob aplikácie je intravaginálny vo forme čapíkov, dávkovanie je jeden čapík raz za noc počas šiestich dní po sebe. Vedľajšie účinky nie sú časté, po zavedení lieku sa môže vyskytnúť pocit pálenia, svrbenie.
- Masti a krémy na vulválnu leukoplakiu sa používajú ako lokálna terapia. Iránsky šafranový krém je jedným z účinných produktov podľa recenzií používateľov. Produkt obsahuje niekoľko druhov čínskych bylín bez pridania hormonálnych liekov a syntetických liečiv. Produkt sa skladá zo sady gélu a krému. Spôsob použitia - najprv umyte gélom, potom osušte uterákom a naneste krém. Vedľajšie účinky nie sú stanovené.
- Masť 999 je komplexný prípravok, ktorý obsahuje gáfor, mentol, biologicky aktívne bylinky a antimikrobiálny hormonálny prostriedok hexametazón. Prípravok má protizápalový a antibakteriálny účinok. Spôsob aplikácie prípravku - vo forme krému sa má aplikovať na oblasť leukoplakie. Dávkovanie - malé množstvo raz denne. S používaním prípravku sa môžu vyskytnúť ťažkosti kvôli nepríjemnostiam pri samostatnom používaní. Bezpečnostné opatrenia - ak sú prítomné oblasti s eróziami alebo poškodením, potom sa masť neodporúča používať.
Fenistil nie je obzvlášť účinný pri liečbe vulválnej leukoplakie, ale ako antihistaminikum môže zmierniť alebo znížiť svrbenie.
Vitamíny sa používajú v komplexnej terapii, pretože leukoplakia sa považuje za jednu z patológií hypovitaminózy. Môžete uprednostniť akékoľvek multivitamínové komplexy - Kvadevit, Supervit, Vitrum.
Fyzioterapeutická liečba sa často nepoužíva, pretože ďalšie vonkajšie podráždenie alebo stimulácia môže spôsobiť komplikácie.
Ľudové prostriedky
Tradičné metódy liečby sa nepreukázali ako účinné a nebolo dokázané, že takéto metódy nemusia spôsobiť vznik malignity. Preto je lepšie používať takéto metódy až po konzultácii s lekárom.
- Na prípravu lieku vezmite 30 g sofory, 12 g nepety, 6 g červenej pivonky, 6 gramov svetlice farbiarske, 20 g astragálu. Všetko je potrebné napariť horúcou vodou a urobiť z toho kúpeľ. Takéto kúpele môžete užívať 2-krát denne, každú dávku naparenej trávy môžete použiť 2-4-krát.
- Masť si môžete pripraviť doma. Na to budete potrebovať 20% masť z rybieho oleja (20 g), 10 g dexametazónu, 5-fluóruracil a ak je to potrebné, môžete pridať hydrokortizónovú masť. Po zmiešaní ju musíte naniesť na vatový tampón a robiť takéto čapíky raz za noc počas siedmich dní.
- Na nasledujúci nálev potrebujete 30 gramov jelenej trávy, 30 gramov liehovej sleziny, 15 gramov cikády. Všetko zmiešajte a pripravte si kúpeľ, pričom obsah preceďte. Takýto horúci kúpeľ si užívajte dvakrát denne na liečbu vulválnej leukoplakie.
Hirudoterapia pri vulválnej leukoplakii je široko diskutovaná ako jedna z metód alternatívnej liečby ochorenia. Účinok takéhoto postupu nie je jasný, ale niektoré ženy po niekoľkých zákrokoch pozorujú zníženie symptómov. Na takúto liečbu je potrebné špeciálne centrum, ktoré sa zaoberá patológiou a používa overené metódy s ekologickými druhmi pijavíc.
Homeopatia sa môže použiť, ale tomuto typu terapie by ste nemali prikladať veľký význam, pretože sa môžu prehliadnuť komplikácie. Neodporúča sa používať homeopatické metódy samostatne.
Chirurgická liečba leukoplakie je pre mnohých lekárov prvou voľbou liečby. Účinnosť tejto liečby však nemožno posúdiť kvôli nedostatočným dostupným dôkazom. Môže sa vykonať tradičnou chirurgickou excíziou skalpelom alebo laserom či kryoterapiou. Ak biopsia preukáže stredne ťažkú až ťažkú dyspláziu, rozhodnutie o použití chirurgického prístupu je často ľahšie. Niekedy sú biele škvrny príliš veľké na to, aby sa dali úplne odstrániť, a namiesto toho sa starostlivo monitorujú. Aj keď je lézia úplne odstránená, pravidelné kontroly sú nevyhnutné, pretože leukoplakia sa môže vrátiť, najmä ak pretrvávajú predisponujúce faktory, ako je infekcia.
Laserová liečba vulválnej leukoplakie sa považuje za najmenej invazívnu metódu. Používa sa, ak je lézia malá. Ak ženy nechcú riskovať a myslia si, že leukoplakia sa môže stať malígnou, laserová liečba môže byť riešením.
Extirpácia vulvy sa v prípade samotnej leukoplakie nevykonáva. Takáto radikálna liečba sa môže zvoliť pri závažných komplikáciách s rozvojom rakoviny.
Výživa a diéta majú pri vulválnej leukoplakii veľký význam. Strava ženy by mala byť čo najbohatšia na vitamíny, minerály a vlákninu. Normálne fungovanie imunitného systému nie je možné bez dostatočného množstva bielkovín, a preto by výživa mala byť kompletná bez škodlivých tukov. Ženy s takouto stravou majú nižšie riziko vzniku leukoplakie a ak už existuje, je nižšie aj riziko komplikácií.
Prevencia
Prevencia tejto patológie je založená na správnom režime ženy, režime nielen výživy, ale aj sexuálneho života a hormonálneho pozadia. Vždy je potrebné včas podstúpiť preventívne vyšetrenia, aby sa vylúčili rizikové faktory pre rozvoj leukoplakie.
Očkovanie proti vulválnej leukoplakii ako ochoreniu nebolo vyvinuté. Existuje však vakcína proti papilomavírusu, ktorý môže u žien spôsobiť rakovinu, najmä ak je prítomná leukoplakia. Žena by sa mala dať zaočkovať pred začatím sexuálneho života.
Ambulantné pozorovanie vulválnej leukoplakie je povinné až do jej vyliečenia alebo vykonania chirurgického zákroku. Aj po chirurgickom zákroku je žena aktívne sledovaná kvôli tejto patológii ešte jeden rok.
Predpoveď
Prognóza leukoplakie závisí od mnohých faktorov - veku, hormonálneho pozadia, infekcií, typu patológie. Napríklad zmiešané červeno-biele lézie (erytroleukoplakia / „škvrnitá leukoplakia“) majú vyššie riziko malígnych zmien ako homogénna leukoplakia. Staršie ženy s leukoplakiou sú tiež vystavené vyššiemu riziku. Vo všeobecnosti dochádza k spontánnej regresii škvŕn a ich vymiznutie nastáva na pozadí komplexnej terapie. Najpriaznivejšou prognózou pre zotavenie je použitie invazívnych diagnostických metód.
Vulválna leukoplakia by nemala byť pre ženu bežným problémom, pretože je to jeden zo stavov, ktoré je potrebné kontrolovať. A hoci leukoplakia je často asymptomatická, je dôležité pravidelne absolvovať preventívne prehliadky u gynekológa, aby sa táto patológia odhalila.

