Lekársky expert článku
Nové publikácie
Osteofyty kolenného kĺbu
Posledná kontrola: 29.06.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
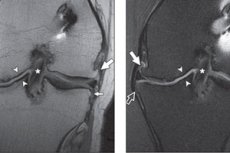
Kostné prerasty v oblasti kĺbovej plochy, často vo forme hrotov a ostrých výbežkov, sa nazývajú osteofyty. Osteofyty kolenného kĺbu vyvolávajú silnú bolesť v kolene, ktorá takmer nereaguje na použitie liekov proti bolesti. Tvorba osteofytov je spojená s patologickými zmenami v kostnom tkanive. Okrajové osteofyty sú častým príznakom osteoartrózy kolena a iných diartrodiálnych kĺbov. Tieto kostné výrastky sa tvoria v perioste na spojení chrupavky a kosti, pokryté synoviou v diartrodiálnych kĺboch. [ 1 ], [ 2 ] Liečba je zdĺhavá a niekedy dosť zložitá, kombinovaná.
Epidemiológia
Podľa štatistík Svetovej zdravotníckej organizácie osteofyty kolenného kĺbu častejšie trpia pacienti vo veku 35 rokov a starší. Odborníci vysvetľujú tento trend nadmerným zaťažením kolien a zvýšenou fyzickou aktivitou.
Prevalencia tejto patológie v industrializovaných krajinách je približne 30 – 60 %.
Najvýraznejším a najčastejším príznakom ochorenia, s ktorým sa pacienti obracajú na lekárov, je akútna bolesť pri pohybe kolena.
U približne 20 – 30 % ľudí môžu byť osteofyty prítomné bez akýchkoľvek príznakov. Podľa niektorých správ sú osteofyty prítomné u viac ako 80 % ľudí starších ako 79 rokov, pričom iba u 13 % z nich sú diagnostikované.
Muži sú náchylnejší na nástup príznakov spojených s osteofytmi kolena v skoršom veku. Klinický obraz je však výraznejší u žien.
Prítomnosť osteofytov je jedným z diagnostických kritérií pre stav, ako je gonartróza (osteoartróza kolena). Približne 13 % žien a 10 % mužov vo veku 60 rokov a starších má symptomatickú osteoartrózu kolena. Podiel ľudí so symptomatickou osteoartrózou kolena sa pravdepodobne zvyšuje v dôsledku starnutia populácie a úrovne obezity alebo nadváhy v bežnej populácii. [ 3 ]
Príčiny osteofyty kolena
Osteofyty kolenného kĺbu vznikajú v dôsledku prestavby kosti počas nejakého patologického procesu. Osteoartróza a zmeny s ňou spojené vedú k poškodeniu chrupavky, pod ktorou sa kosť nachádza. To nepriaznivo ovplyvňuje ochranu kostného tkaniva. V dôsledku toho sa zvyšuje záťažový tlak na kosť, ovplyvňujú ju patologické zmeny. Spúšťajú sa kompenzačné mechanizmy, kostné tkanivo sa zhrubne a pod záťažou vznikajú osteofyty.
Urýchliť priebeh patológie:
- Pokročilá gonartróza;
- Starší vek a zmeny s ním spojené;
- Hypermineralizácia kostí.
Osteofyty kolenného kĺbu však nie sú vždy spôsobené patologickými procesmi a môžu pôsobiť ako jeden zo znakov zmien kostí a kĺbov súvisiacich s vekom.
Na vzniku a progresii ochorenia sa podieľajú faktory, všeobecného aj špecifického vplyvu. Kolenné kĺby sú teda najčastejšie postihnuté pod vplyvom nadváhy, synovitídy a subchondrálnych lézií holennej kosti.
Rizikové faktory
Pravidelné zaťaženie kolenného kĺbu postupne vedie k spusteniu degeneratívnych procesov, opotrebovaniu chrupavkového tkaniva kĺbu. Ak sú zároveň prítomné faktory ako vek nad 30 rokov, poranenia kĺbov, patológie chodidiel (deformity atď.), nosenie nepohodlnej obuvi, negatívny vplyv na kostné štruktúry kolena sa mnohonásobne zvyšuje.
V procese opotrebovania kĺbových tkanív sa zvyšuje zaťaženie priamo na kolenný kĺb a väzivový aparát, čo so sebou prináša zhrubnutie väzov, zvýšené trenie a v dôsledku toho rast osteofytov.
Degeneratívne zmeny začínajú v relatívne mladom veku. Vo väčšine prípadov ide o pomaly sa rozvíjajúcu patológiu, ktorá sa sotva prejavuje, kým výrastky nezačnú ovplyvňovať nervové štruktúry.
Faktory, ktoré môžu urýchliť degeneratívne procesy, môžu byť nasledovné:
- Vrodené znaky pohybového aparátu;
- Nutričné vlastnosti;
- Životný štýl, zlé návyky;
- Traumatické poranenia vrátane športového preťaženia, dopravných nehôd atď.
Medzi najčastejšie faktory vzniku osteofytov kolenného kĺbu patrí osteoartróza, ktorá často prispieva k patológii u pacientov starších ako 55 rokov.
Patogenézy
Tvorba marginálnych osteofytov začína dysreguláciou chondrogenézy zahŕňajúcou diferenciáciu chondrogénnych buniek nachádzajúcich sa v perioste, čo vedie k tvorbe chrupavkovitej štruktúry nazývanej chondrofyt. Chondrofyt potom podlieha osifikácii za vzniku chondroosteofytu a celá štruktúra sa nakoniec zmení na kosť za vzniku osteofytu. [ 4 ], [ 5 ] Patologické kostné výrastky sa objavujú na pozadí procesov osifikácie periosteálnej vrstvy, väzivového aparátu a iných tkanív susediacich s kolenným kĺbom. V normálnom stave kostrového systému osteofyty nerastú.
Problém postihuje najmä veľké kĺby, ako sú lakte, ramená, členky, kolená a bedrové kĺby. Môžu byť postihnuté aj stavce, rebrové kĺby a kľúčne kosti.
Podľa patogenetických smerov sa osteofyty delia na nasledujúce typy:
- Posttraumatické - vznikajú po traumatickom poranení s oddelením periostu alebo zlomeninami kostí. Proces sa aktivuje najmä vtedy, keď infekčné agensy vstúpia do tkanív - najmä k tomu dochádza pri otvorených zlomeninách.
- Degeneratívne-dystrofická - vyvíja sa na pozadí intenzívnej deštrukcie kĺbovej chrupavky s poškodením subchrupavkovej kosti. Príkladom je deformujúca artróza kolena s obmedzeným rozsahom pohybu.
- Post-zápalové - vznikajú v dôsledku zápalových reakcií, a to aj na pozadí tuberkulózy, osteomyelitídy, reumatoidnej artritídy, brucelózy atď.
- Systémové, endokrinné - spojené s určitými zmenami kostry, endokrinnými poruchami. Príkladom je tvorba osteofytov u pacientov s akromegáliou.
- Osteofyty spôsobené léziami centrálneho nervového systému - vznikajú pri narušení nervovej inervácie kĺbových tkanív.
- Postload - vzniká v dôsledku fyzického preťaženia v oblasti vystavenia periostu kontrakciám pripojenej muskulatúry.
- Osteofyty, ktoré sa tvoria v dôsledku mikropoškodenia kĺbového puzdra alebo jeho narazenia medzi kĺbové povrchy počas období náhlej pohybovej aktivity.
Hoci marginálne osteofyty boli identifikované ako citlivý a skorý znak prítomnosti chrupavkových lézií u pacientov s osteoartrózou, presná patogenéza osteofytov sa len začína chápať. Cytomorfologické nálezy a vzorce génovej expresie počas tvorby osteofytov sa podobajú nálezom pri hojení zlomeniny drene a osifikácii endochondrálnej rastovej platničky. [ 6 ] Nedávno sa ukázalo, že tvorba osteofytov a prítomnosť chrupavkových lézií sú fyzikálne nezávislé javy. [ 7 ] Predtým publikované štúdie ukázali, že rast osteofytov je spôsobený uvoľňovaním cytokínov z poškodenej chrupavky a nie mechanickým pôsobením na kĺbové puzdro, že synoviálne tkanivo hrá dôležitú úlohu v regulácii tvorby osteofytov a že exogénne podávané cytokíny môžu indukovať alebo inhibovať tvorbu osteofytov. [ 8 ], [ 9 ], [ 10 ]
Dva cytokíny, ktoré hrajú ústrednú úlohu v iniciácii chondrogenézy, prvého kroku pri tvorbe osteofytov, sú transformujúci rastový faktor beta (TGF-β) a kostný morfogenetický proteín-2 (BMP-2). TGF-β a BMP-2 sú prítomné vo vysokých koncentráciách v osteofytoch získaných od pacientov s osteoartrózou kolena a bedrového kĺbu [ 11 ], [ 12 ], ako aj v synoviálnej tekutine zvierat po akútnom poranení chrupavky. [ 13 ] Ukázalo sa tiež, že TGF-β a BMP-2 indukujú chondrogenézu in vivo priamou injekciou do kolenného kĺbu zvierat a in vitro exogénnou injekciou do mezenchymálnych buniek v kultúre, zatiaľ čo inhibítory týchto cytokínov chondrogenéze zabraňujú. [ 14 ], [ 15 ]
Príznaky osteofyty kolena
Prvými príznakmi osteofytov sú pravidelná bolesť a chrumkanie v kĺboch. Je pozoruhodné, že závažnosť ochorenia na röntgenovom snímku nie vždy zodpovedá intenzite symptomatológie. Existujú prípady, keď kolenný kĺb mal výrazné poškodenie, napriek tomu klinické prejavy prakticky chýbali. Existujú aj opačné situácie, keď sú patologické zmeny na röntgenovom snímku malé a symptomatológia je živá a mnohostranná.
Veľkosť samotných osteofytov je dôležitejšia ako veľkosť kĺbovej medzery.
U pacientov trpiacich osteoartrózou kolenného kĺbu:
- Kostné výrastky výrazne zvyšujú riziko syndrómu chronickej bolesti;
- Veľkosť aj počet osteofytov ovplyvňujú silu prejavov bolesti;
- Prítomnosť osteofytov zvyšuje riziko poškodenia väzov.
Ďalšie možné príznaky:
- Tupá bolesť vyžarujúca do päty, stehna;
- Necitlivosť alebo brnenie v postihnutej nohe;
- Progresívna slabosť končatiny;
- Zmeny chôdze, krívanie.
Symptomatológia sa zvyšuje s fyzickou aktivitou a znižuje sa po období pokoja.
Vzhľadom na to, že klinický obraz osteofytov kolenného kĺbu je podobný ako pri niektorých iných ochoreniach kĺbov, je potrebné pacientov dôkladne vyšetriť, aby sa objasnila diagnóza.
Za podmienečne špecifické príznaky patologických výrastkov v kolennom kĺbe možno považovať:
- Takzvaná „štartovacia“ bolesť, ktorá sa objavuje v momente začiatku chôdze alebo zostupu po schodoch, s lokalizáciou na anterointernálnom povrchu kolena (niekedy „prechádza“ do dolnej časti nohy alebo stehna);
- Zvýšená bolesť v momente ohybu kĺbu;
- Niekedy - oslabenie a atrofické zmeny štvorhlavého svalu stehennej kosti, bolestivé pocity pri sondovaní v oblasti projekcie kĺbovej medzery alebo periartikulárnych zón.
Mnoho pacientov má vonkajšie zakrivenie kolena, ako aj nestabilitu kĺbu.
Etapy
Rozlišujú sa štyri hlavné štádiá osteofytov kolenného kĺbu:
- Prvá fáza sa vyznačuje nepohodlím a miernou bolesťou v kolene spojenou s malou fyzickou aktivitou.
- Druhé štádium sa vyznačuje dlhšou a intenzívnejšou bolesťou, ktorá vymizne až po dlhšom období odpočinku. Niektoré aktívne pohyby môžu byť obmedzené a bolesť pri dotyku s kolenom je takmer konštantná.
- Tretia fáza sa vyznačuje výrazným zvýšením intenzity bolesti. Objavuje sa stuhnutosť pohybov ráno.
- Štvrtá fáza je sprevádzaná neustálou bolesťou v kolene s výrazným nárastom so záťažou. Periartikulárne svaly atrofujú, motorická aktivita je obmedzená.
Formuláre
Osteofyty výrazne zvyšujú riziko vzniku syndrómu chronickej bolesti v kolennom kĺbe. Ak sú výrastky veľké alebo špicaté, môžu poškodiť väzy, menisky. Prognóza a intenzita klinických prejavov však do značnej miery závisí od typu kostnej formácie.
Okrajové osteofyty kolenného kĺbu sa vyskytujú na okrajoch kostných segmentov. Takéto výrastky sú najčastejšie spôsobené vekom podmienenými degeneratívnymi zmenami, intenzívnym a častým zaťažením oblasti kolena, nadmernou telesnou hmotnosťou a sedavým životným štýlom.
Veľké výrastky predstavujú priamu hrozbu pre pohyblivosť postihnutej končatiny. Zároveň sa malé osteofyty kolenného kĺbu môžu stať náhodným nálezom pri rádiologickom alebo tomografickom vyšetrení a nemusia sa prejavovať žiadnymi príznakmi.
Komplikácie a následky
Osteofyty kolenného kĺbu môžu spôsobiť komplikácie, ktoré závisia predovšetkým od veľkosti výrastkov, ich počtu, umiestnenia a štádia vývoja. Komplikácie môžu byť stredne závažné a závažné a ovplyvňujú celkový zdravotný stav pacienta.
Medzi najčastejšie nežiaduce účinky patria:
- Kompresia nervových zakončení, čo má za následok silnú bolesť, slabosť, nútenú polohu a obmedzenú pohyblivosť postihnutej končatiny;
- Úplná imobilizácia kolena;
- Degeneratívne procesy, svalová atrofia;
- Limb deformity.
Postupom času človek s osteofytmi kolenného kĺbu stráca schopnosť udržiavať fyzickú aktivitu dlhší čas. Najprv sa vyskytujú ťažkosti s chôdzou na dlhé vzdialenosti, potom na krátke vzdialenosti. Potom je potrebné používať rôzne podporné pomôcky (palice, barle atď.).
Priebeh patológie sa stáva obzvlášť závažným v pokročilých štádiách vývoja, keď dochádza k zakriveniu kĺbu, narušeniu jeho funkcie. Mení sa dĺžka končatiny, objavujú sa problémy s chôdzou. Postupné zúženie kĺbovej štrbiny vedie k blokáde kolena. Súčasne sa vyvíja artritída, reaktívna synovitída atď. Pri najnepriaznivejšom vývoji udalostí sa vytvára ankylóza - úplná strata pohyblivosti v dôsledku zrastenia kĺbových plôch s rastom neelastického vláknitého tkaniva. Krvný obeh je narušený, trpí prísun živín a kyslíka do tkaniva, čo situáciu len zhoršuje.
So zhoršujúcou sa funkciou kĺbov sa zaťaženie celého pohybového aparátu rozkladá nerovnomerne. Preťažené segmenty tiež prechádzajú patologickými zmenami, čo ďalej zhoršuje stav pacienta. Môžu sa vyvinúť deformity chodidiel a chrbtice, nesprávne postavenie panvy atď.
Ďalej, pri absencii liečby, sa vyskytuje burzitída, myozitída, osteonekróza atď. Trpia takmer všetky štruktúry pohybového aparátu a človek sa stáva postihnutým.
Diagnostika osteofyty kolena
Neexistujú žiadne laboratórne hodnoty, ktoré by boli špecifické pre osteofyty kolena. Napriek tomu sa predpisujú testy, najmä:
- V diferenciálnej diagnostike (neprítomnosť zápalových zmien vo všeobecnom krvnom teste, neprítomnosť protilátok proti cyklickému citrulínovanému peptidu, normálny obsah kyseliny močovej v krvi);
- Určiť pravdepodobné kontraindikácie pre konkrétnu liečebnú metódu (klinické krvné a močové testy, biochemický zbor krvi);
- Na vylúčenie zápalovej reakcie (vyhodnotenie rýchlosti sedimentácie erytrocytov a C-reaktívneho proteínu).
Analýza synoviálnej tekutiny sa vykonáva v prípadoch synovitídy, podozrenia na artritídu. Vo všeobecnosti je pri nezápalových osteofytoch synoviálna tekutina číra, sterilná, mierne viskózna.
Inštrumentálna diagnostika je v tejto situácii skôr orientačná. V tomto prípade sa za najdostupnejšiu a najinformatívnejšiu metódu považuje röntgenové vyšetrenie, ktoré umožňuje odhaliť zúženie kĺbovej medzery, priamu prítomnosť osteofytov a subchondrálnu sklerózu.
Šírka kĺbovej medzery sa meria v najužšej oblasti. Norma pre kolenný kĺb je od 6 do 8 mm. V závislosti od stupňa zúženia a rozsahu osteofytov lekár určí rádiologické štádium patologického procesu:
- Spochybniteľné rádiologické prejavy (žiadne alebo malé zúženie, osteofyty sa javia ako malé plytké zaoblenia).
- Prejavy sú minimálne (zúženie je malé, osteofyty sú ojedinelé v oblasti kĺbových okrajov).
- Prejavy sú mierne (mierne zúženie, výrastky nie sú izolované, malé, sú prítomné známky subchondrálnej osteosklerózy a mierne zakrivenie kĺbových plôch).
- Prejavy sú intenzívne (zúženie je výrazné, výrastky sú viacnásobné a veľké, sú prítomné známky subchondrálnej osteosklerózy a deformácie kostných epifýz).
Rádiografia kolenných kĺbov sa vykonáva podľa štandardnej techniky s použitím priamej/zadnej projekcie a pasívnej flexie (obe kolená musia byť v kontakte s kazetou a v rovnakej rovine ako bedrové kĺby, jabĺčko a konce palcov na nohách). Zvyčajne stačí jedno rádiologické vyšetrenie. Opakované röntgenové snímky sú potrebné, ak má lekár podozrenie na pripojenie iného ochorenia, ak sa plánuje chirurgický zákrok v oblasti kĺbu.
Medzi ďalšie možné inštrumentálne štúdie patria:
- Magnetická rezonancia;
- CT vyšetrenie;
- Ultrazvuk;
- Rádiologická denzitometria.
Ak sa zistí synovitída kolenného kĺbu, vykoná sa punkcia kĺbu s odobratím synoviálnej tekutiny s ďalšou analýzou na zistenie prítomnosti zápalových kryštalických procesov.
Artroskopia je citlivejšia ako magnetická rezonancia (MRI) pri detekcii povrchových lézií chrupavky. [ 16 ], [ 17 ] V zadných femorálnych kondyloch však existujú významné oblasti, ktoré sú pred artroskopiou skryté, a preto sa dajú lepšie vyhodnotiť pomocou MRI. [ 18 ]
Miera falošne pozitívnych výsledkov pri marginálnych osteofytoch zistených na röntgenových snímkach dosahuje 53 % pre patelofemorálne osteofyty, 44 % pre mediálne osteofyty a 33 % pre laterálne osteofyty, pričom ako referenčný štandard sa používa artroskopia [ 19 ], a dosahuje 41 % pre patelofemorálne osteofyty a 17 % pre tibiofemorálne osteofyty, pričom ako referenčný štandard sa používa MRI. [ 20 ], [ 21 ]
Odlišná diagnóza
Osteofyty kolenného kĺbu sa zvyčajne diagnostikujú bez väčších ťažkostí počas rádiologického vyšetrenia.
Ako súčasť diferenciálnej diagnostiky sa používajú kritériá, ako je detekcia obmedzených motorických schopností, bolesť pri pasívnom naťahovaní a ohýbaní kolena, ako aj povaha rádiologických zmien:
- Zúženie kĺbovej medzery;
- Zvláštnosti tvaru a umiestnenia osteofytov;
- Prítomnosť subchondrálnej sklerózy, cýst atď.
V kolennom kĺbe môžu byť prítomné nielen osteofytické výrastky, ale aj entezofytické výbežky, ktoré sú si navzájom veľmi podobné. Entezofyty sú izolované zóny osifikácie, ktoré sa nachádzajú v oblasti úponu väzivového aparátu, šliach a kĺbového puzdra ku kostnému tkanivu. V kolennom kĺbe sa entezofyty častejšie nachádzajú v oblasti pately - v oblasti úponu patelárneho väzu a šľachy 4-koronárneho stehenného svalu. Osteofyty aj entezofyty môžu spôsobiť pomerne intenzívny bolestivý syndróm.
Vo všeobecnosti sa diferenciálna diagnóza vykonáva s inými známymi ochoreniami kĺbov.
Komu sa chcete obrátiť?
Liečba osteofyty kolena
Ako sa zbaviť osteofytov v kolennom kĺbe? Liečebné opatrenia sa vždy kombinujú s použitím farmakologických a nefarmakologických metód. Úplne odstrániť výrastky týmto spôsobom nebude možné, ale liečba úspešne prispieva k eliminácii syndrómu bolesti, zlepšeniu funkcie kĺbov a prevencii ďalšej progresie ochorenia.
Pacientom je predpísaná terapeutická fyzioterapia: odporúčajú sa najmä vodné cvičenia, aeróbne cvičenia, ktoré úspešne znižujú intenzitu bolesti v kolennom kĺbe.
Na úľavu od kolena vo výrazných štádiách patologického procesu je potrebné použiť podpornú palicu v ruke oproti postihnutému kolenu. V pokročilých prípadoch sa odporúča chôdza s barlami alebo chodítkami.
V prípade narušenej biomechaniky kĺbov sa predpisuje nosenie supinátorov, vložiek, kolenných ortéz, ortéz, ktoré zaťažujú kĺb.
Dôležitú úlohu zohráva fyzioterapia, ktorá sa aktívne využíva najmä v počiatočných štádiách patológie. Okrem toho sa používajú aj lieky. V prvom rade hovoríme o dlhodobých prostriedkoch základnej terapie, medzi ktoré patrí chondroitín sulfát, glukozamín g/h alebo sulfát, ich kombinácie, ako aj diacereín, Rumalon, avokádové alebo sójové prípravky, alflutop, chondrogard. Tieto lieky majú kumulatívny účinok, anestetizujú, zastavujú rozvoj zápalu a vo všeobecnosti spomaľujú progresiu osteofytov a osteoartrózy. Tieto lieky užívajte dlhodobo, každoročne po dobu najmenej šiestich mesiacov. Účinok sa dostaví po približne 1,5-3 mesiacoch a po ukončení liečby pretrváva 1-2 mesiace. Ďalšou výhodou takýchto liekov je zníženie ich užívania v porovnaní s nesteroidnými protizápalovými liekmi, čo výrazne znižuje pravdepodobnosť nežiaducich vedľajších účinkov.
Na zvýšenie biologickej dostupnosti liečivej látky sa takéto predĺžené prípravky môžu podávať injekčne (intramuskulárne). Príkladom je Hondrogard, liek na intramuskulárne alebo intraartikulárne podanie. Účinnou zložkou je chondroitín s/n v množstve 100 mg/ml. Hondrogard je účinný a bezpečný a intraartikulárne a intramuskulárne injekcie sa môžu striedať, čo prispieva k pretrvávajúcej úľave od bolesti.
Pri miernej bolesti a prítomnosti kontraindikácií na použitie nesteroidných protizápalových liekov sa úspešne používa paracetamol v množstve nepresahujúcom 3 g denne. Ak nie sú žiadne negatívne reakcie tela, liek sa predpisuje na dlhšiu dobu. Ak je takáto liečba neúčinná, objavia sa vedľajšie účinky, bolesť sa zvyšuje, vyvíjajú sa zápalové procesy, predpisujú sa nesteroidné protizápalové lieky.
Je dôležité vziať do úvahy, že tieto lieky, ak sa užívajú dlhodobo, môžu spôsobiť množstvo nežiaducich vedľajších účinkov - najmä z tráviaceho systému, kardiovaskulárneho systému, pečene, obličiek. Preto sa výber liekov a úprava dávkovania vykonáva individuálne.
Pre osteofyty kolenných kĺbov je najrelevantnejší nasledujúci typ lokálnej liečby:
- Prvá fáza - aplikácia masti (gélu) Diclofenac až 1-1,5 mesiaca;
- Druhá fáza - masť s ketoprofénom počas 1,5-3 mesiacov;
- Tretia fáza - opäť Diclofenac počas 1,5-3 mesiacov.
Lokálna forma nesteroidných protizápalových liekov zriedkavo spôsobuje nežiaduce účinky z tráviaceho systému, obličiek a kardiovaskulárneho systému, takže je bezpečnejšia ako perorálna forma, hoci môže spôsobiť dermatologické vedľajšie účinky. Odporúča sa použiť naraz až 10 cm lokálneho prípravku na oblasť kolenného kĺbu. [ 22 ]
Ak problém pretrváva, pocit sa nezlepšuje, používa sa intraartikulárna terapia - druh liečby osteofytov kolenného kĺbu bez chirurgického zákroku. Kortikosteroidy sa injekčne aplikujú do postihnutého zapáleného kĺbu, nie viac ako 1-2 krát ročne do jedného kĺbu. Používa sa triamcinolón (20 až 40 mg), metylprednizolón (20 až 40 mg), betametazón (2 až 4 mg). Ak zápalový proces v kĺbe chýba, podávajú sa prípravky kyseliny hyalurónovej. Ich účinok je tiež kumulatívny, ale pretrváva šesť mesiacov až rok.
Ak je táto liečba neúčinná, terapia sa nahradí použitím opioidných analgetík alebo antidepresív. Tramadol sa používa krátkodobo pri silnej bolesti. Spočiatku sa predpisuje 50 mg denne, potom sa dávka v prípade potreby zvyšuje (až na 200 – 300 mg denne).
Z antidepresív je najvhodnejší Duloxetín, ktorý úspešne zmierňuje bolesť, odstraňuje stuhnutosť a do istej miery zlepšuje kvalitu života pacientov s osteofytmi kolena.
Ak sa vyššie uvedená terapia ukáže ako neúčinná, zvažuje sa chirurgický zákrok.
Fyzioterapeutická liečba
Všetkým pacientom s osteofytmi kolenného kĺbu (ak neexistujú kontraindikácie) je zobrazená fyzioterapia:
- Kryoterapia (najmä ak sú prítomné príznaky zápalovej reakcie);
- Tepelné spracovanie;
- Perkutánna elektroneurostimulácia;
- Ultrazvuková terapia;
- Laserová terapia;
- Akupunktúra, masáže, liečebné kúpele (bahenné, radónové, sulfidové kúpele).
Bylinná liečba
Fytoterapia sa aktívne používa pri osteofytoch na pozadí všeobecnej konzervatívnej liečby. Treba mať na pamäti, že nie je možné úplne nahradiť farmakoterapiu bylinnou liečbou. Okrem toho aj liečivé rastliny majú svoje kontraindikácie, takže používanie určitých prípravkov by malo byť koordinované s lekárom.
Odporúčame venovať pozornosť nasledujúcim receptom ľudovej medicíny:
- Odvar na báze brezových púčikov. Jednu polievkovú lyžicu sušených brezových púčikov zalejte 1 litrom vriacej vody a nechajte lúhovať 30 minút na miernom ohni. Potom odstavte odvar z ohňa, prikryte pokrievkou a nechajte lúhovať, kým nevychladne. Liek sa užíva 200 ml trikrát denne.
- Ihličnaté kúpele. Zelené borovicové púčiky z mladých borovíc sa varia s vriacou vodou, varia sa na miernom ohni pol hodiny, trvajú na tom, kým nevychladnú, prefiltrujú sa a odvar sa pridá do kúpeľa (asi 2-3 litre na kúpeľ).
- Harmančekové kúpele. 100 g sušených kvetov a listov harmančeka lúhujte 60 minút v 2 litroch vriacej vody. Nálev sa pridá do kúpeľa.
- Tinktúra z gaštanu. Sušené plody pagaštanu konského rozdrvené, 20 g rozdrvených surovín zaliate 0,4 litrami alkoholu. Lúhujte týždeň, prefiltrujte. Používajte na trenie a obklady na postihnutý kolenný kĺb.
- Kompresia z čiernej reďkovky. Koreňová zelenina sa ošúpe, nastrúha na hrubom strúhadle, položí na gázu a priloží sa na postihnuté koleno vo forme obkladu. Zabalí sa. Nechá sa niekoľko hodín pôsobiť (účinne sa používa v noci).
- Odvar z bazy čiernej. Zalejte 30 g bazy čiernej 200 ml vody, priveďte do varu a odstavte z ohňa. Nechajte pod pokrievkou vychladnúť, preceďte. Výsledný liek rozdeľte na tri časti a pite trikrát denne.
Ako už bolo spomenuté, pre úspešnú liečbu sa bylinné prípravky používajú v kombinácii s liekmi a fyzioterapiou predpísanou ošetrujúcim lekárom. Len v tomto prípade je možné dosiahnuť stabilné zlepšenie zdravotného stavu. Treba tiež poznamenať, že dosiahnutie takéhoto účinku bude trvať určitý čas. Preto musíte byť trpezliví a dôsledne dodržiavať odporúčania lekárov.
Chirurgická liečba
Technické odstránenie osteofytov kolenného kĺbu je možné pomocou tzv. artroskopického debridementu. Chirurg vykoná niekoľko vpichov v oblasti postihnutého kĺbu, zavedie tenké katétre vybavené kamerou, osvetlením a inštrumentáciou. Pomocou potrebného nástroja špecialista „obrusí“ povrch kĺbu.
Treba si uvedomiť, že takýto chirurgický zákrok nie je vždy indikovaný a jeho výsledky sú často krátkodobé. Debridement sa vykonáva:
- V štádiu 1 alebo 2 osteoartrózy (už nie);
- So zachovanou funkciou kolena;
- Keď je os dolnej končatiny normálna alebo odchýlená o menej ako 5´;
- Pri absencii indikácií na endoprotézu alebo korekčnú osteotómiu.
V pokročilých prípadoch, keď hrozí postihnutie, sa vykonáva artroplastika a endoprotéza.
V priebehu endoprotézy chirurg znovu vytvorí poškodené segmenty kĺbu pomocou umelých prvkov - implantátov. V dôsledku toho sa obnoví os končatiny a zlepší sa rozsah pohybu.
Prevencia
Riziko vzniku osteofytov v kolene výrazne znižujú faktory, ako napríklad:
- Miernosť fyzickej aktivity, vyhýbanie sa nadmernému zaťaženiu kĺbov;
- Primeraná organizácia pracovísk, pravidelné cvičenie, chôdza, plávanie;
- Včasné odporučenie lekárom kvôli infekčným a iným chorobám;
- Kontrola hmotnosti;
- Vyhýbanie sa traume dolných končatín.
Ak sa zistia akékoľvek podozrivé príznaky osteofytov, liečba by sa mala začať čím skôr, tým lepšie. Je dôležité okamžite vyhľadať lekársku pomoc, podstúpiť vyšetrenie a všetky potrebné liečebné postupy.
Netreba zabúdať, že najprospešnejšou výživou pre zdravie kĺbov je vyvážená strava. Muskuloskeletálny aparát musí dostávať dostatočné množstvo všetkých potrebných látok. Okrem toho by jedlá mali byť správne tepelne upravené, bez dlhodobého tepelného spracovania a vyprážania. Odporúča sa používať čerstvé zeleninové produkty, dusené alebo pečené jedlá s pridaním malého množstva tekutiny.
Ďalším z hlavných princípov prevencie tvorby osteofytov je dodržiavanie pitného režimu. Dospelý človek by mal denne vypiť približne jeden a pol litra čistej pitnej vody, s výnimkou čaju, kávy a iných nápojov. Vodu pite ráno po prebudení, pol hodiny pred jedlom a pred fyzickou aktivitou.
Potravinársky „nepriatelia“ kĺbov: káva a silný čaj, šťaveľ a špenát, živočíšne tuky a droby, sladkosti a alkohol, umelé prísady (stabilizátory, zvýrazňovače chuti atď.), trans-tuky a rafinované potraviny.
Predpoveď
Početné klinické štúdie ukázali, že marginálne osteofyty zistené na rádiografii sú najcitlivejším, ale najmenej špecifickým znakom na predpovedanie prítomnosti chrupavkových lézií v rovnakej oblasti kolenného kĺbu. [ 23 ]
Výrastky v kolennom kĺbe bez liečby môžu spôsobiť množstvo komplikácií, ktoré závisia od rýchlosti a stupňa vzniku patologických zmien, od charakteristík umiestnenia osteofytov. Takéto komplikácie môžu byť mierne aj výrazné a ovplyvňujú rôzne funkcie a stavy.
Najčastejšie nedostatok liečby vedie k postupnému obmedzovaniu funkcie kĺbu až po imobilizáciu kolena, k vzniku silnej bolesti v dôsledku kompresie nervových zakončení a k obmedzeniu pohybu (mobility).
Vo všeobecnosti prognóza pre pacientov nie je vždy jednoznačná a rovnaká. Do veľkej miery závisí od včasnosti a kompetencie liečebných opatrení, od individuálnych charakteristík tela. O relatívnej priaznivosti prognózy možno hovoriť, ak človek vyhľadá lekársku pomoc v počiatočných štádiách patológie, dodržiava všetky odporúčania lekárov vrátane úpravy životného štýlu a výživy. V opačnom prípade osteofyty kolenného kĺbu postupujú, stav pacienta sa postupne zhoršuje až po invaliditu. Hlavným krokom k zachovaniu zdravia pohybového aparátu sú pravidelné lekárske prehliadky, ktoré umožňujú identifikovať pravdepodobné poruchy v počiatočných štádiách vývoja.
Osteofyty kolena a armáda
Osteofyty sú zvyčajne sekundárne a sú dôsledkom nejakého iného patologického procesu v tele - najmä osteoartrózy. Ak diagnóza odhalí degeneratívne zmeny v kĺbových štruktúrach, lekári predpíšu vhodné terapeutické opatrenia. V závislosti od stupňa deštrukcie a zmien tkaniva, intenzity klinického obrazu a vplyvu patológie na celkový stav konkrétneho pacienta lekárska komisia rozhodne o možnosti alebo nemožnosti jeho služby v armáde.
Uznanie osoby za nespôsobilú na výkon služby je možné:
- Ak sú osteofyty kolenného kĺbu viacnásobné, sprevádzané silným bolestivým syndrómom bez reakcie na liečbu;
- Ak existuje výrazné obmedzenie pohybu, opuch kĺbov, zakrivenie kĺbov, čo si vyžaduje nosenie špeciálnych pomôcok a obuvi.
Ak patologické zmeny pretrvávajú dlhší čas a liečba neprináša pozitívny výsledok, branec môže dostať výnimku zo zdravotných dôvodov.
Aby zástupcovia vojenskej komisie mohli urobiť príslušné rozhodnutie, musí branec poskytnúť všetku potrebnú lekársku dokumentáciu vrátane diagnostických výsledkov (röntgenové snímky, magnetická rezonancia), prepisov, pozorovacích listov, výpisov atď., ako aj dokumenty potvrdzujúce pravidelnú liečbu branca v nemocniciach.
Najčastejšie s osteofytmi kolenného kĺbu sa služba v armáde stáva nemožnou:
- Ak dôjde k výraznému zničeniu chrupavky, maximálnemu zúženiu kĺbovej medzery s obmedzením funkčnosti kĺbu;
- Ak sa zistí progresívna deformujúca osteoartróza iných kĺbov.
Pri absencii príznakov a normálnej funkcii postihnutého kolena je brancovi pridelený status „spôsobilý na vojenskú službu“.
Ak sa počas obdobia prechádzania lekárskou komisiou u branca zistí akútne štádium zápalového ochorenia, je mu predpísaná vhodná liečba a je mu poskytnutý dočasný odklad vrátane následnej fázy rehabilitácie.

