Lekársky expert článku
Nové publikácie
Atrofia čriev
Posledná kontrola: 29.06.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
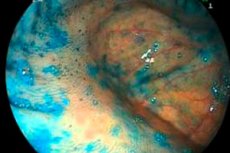
Črevná atrofia je sekundárny patologický stav, ktorý sa vyskytuje na pozadí zápalových reakcií v črevných tkanivách - najmä pri dlhodobom priebehu kolitídy alebo enteritídy. Ochorenie sa vyznačuje periodickými akútnymi záchvatmi bolesti, poruchami defekácie, stratou telesnej hmotnosti, celkovou slabosťou a nepohodlím. Pri absencii včasnej lekárskej starostlivosti sa môžu vyvinúť nebezpečné komplikácie, ako je perforácia, črevná obštrukcia, krvácanie, malignita atď. Lekári dôrazne odporúčajú, aby ste pri podozrení na črevnú atrofiu kontaktovali príslušného špecialistu a podstúpili komplexnú liečbu. [ 1 ]
Epidemiológia
Črevná atrofia je pomerne časté ochorenie, ktoré sa vyskytuje u dospelých aj detí. Ochorenie kombinuje prvky zápalového procesu, dystrofie slizničného tkaniva, hypotrofie/atrofie hladkého svalstva a funkčnej poruchy čreva. Tento patologický stav môže (podľa rôznych údajov) tvoriť približne 10 % všetkých chronických ochorení tráviacich orgánov s prevalenciou najmenej 5 – 12 prípadov na 1 000 obyvateľov.
Endoskopické, sérologické, genetické a morfologické diagnostické možnosti sa za posledných niekoľko desaťročí výrazne rozšírili. Vedci vykonali množstvo štúdií skúmajúcich poruchy tráviaceho traktu. Vďaka početným vedeckým prácam existujú predstavy o tejto patológii, ktorá sa nie vždy prejavuje symptomaticky a je potvrdená laboratórne, čo mimoriadne sťažuje štatistiky.
Črevná atrofia je predmetom aktívneho výskumu už mnoho rokov, rovnako ako ďalšie chronické problémy postihujúce hrubé a tenké črevo. Napriek tomu stále nie je celkom objasnených niekoľko otázok. Z pohľadu modernej medicíny sa črevná atrofia považuje za klinický a morfologický jav charakterizovaný dyspepsiou a syndrómom bolesti s morfologicky evidentnými prejavmi tkanivovej dystrofie/atrofie, zhlukovaním črevných žliaz a tvorbou lymfoplazmocytovej infiltrácie rôznej intenzity. Existujú určité tkanivové zmeny charakteristické pre črevnú atrofiu, ale tento termín sa v klinickej praxi používa pomerne zriedkavo. Oveľa častejšie možno počuť diagnózu chronickej enterokolitídy, syndrómu dráždivého čreva, Crohnovej choroby, nešpecifickej ulceróznej kolitídy.
V zozname ICD-10 možno patológiu zaradiť do kategórie K52.9 - Neinfekčná gastroenteritída a kolitída nešpecifikovaná.
Veľmi zriedkavo sa vyskytuje vrodená atrofia mikroklkov tenkého čreva alebo syndróm inklúzie mikroklkov, čo je zriedkavé genetické ochorenie dedičné autozomálne recesívne. Porucha je spôsobená vrodenou atrofiou apikálnych mikroklkov s intracelulárnou akumuláciou apikálnych enzýmov v epitelových štruktúrach tenkého čreva.
Frekvencia chorobnosti sa môže značne líšiť v závislosti od použitých diagnostických opatrení a od ochoty pacienta podstúpiť lekársku starostlivosť. Bohužiaľ, v mnohých prípadoch dospelí pacienti nevyhľadajú lekársku pomoc alebo ju nevyhľadajú včas, ale až v štádiu komplikácií.
Špeciálny variant črevnej atrofie - celiakia - sa vyskytuje u jedného zo sto ľudí na svete, hoci veľa ľudí nevyhľadá lekársku pomoc a percento ľudí s týmto ochorením môže byť oveľa vyššie. V priemere sa takáto diagnóza stanoví približne 5-10 rokov po objavení sa prvých príznakov poruchy.
Príčiny črevná atrofia
Črevná atrofia je multifaktoriálna patológia. Existuje viac ako desať známych príčin, ktoré môžu viesť k atrofii slizničných tkanív a v dôsledku toho k rozvoju funkčného zlyhania čreva. Atrofické poruchy môžu byť dôsledkom patológie alebo vekových zmien. Geneticky podmienená hypotrofia alebo atrofia slizničného tkaniva tráviaceho systému nie je nezvyčajná.
Medzi najčastejšie príčiny črevnej atrofie patria:
- Chronické zápalové procesy (kolitída, enteritída, enterokolitída);
- Zmeny lokálnych a funkčných podmienok (vrátane zlej výživy, sedavého životného štýlu atď.);
- Intoxikácia, otrava;
- Hormonálne poruchy v tele.
Okrem toho, stav čreva ovplyvňuje psychoemocionálny stres, dlhodobá anamnéza fajčenia a zneužívania alkoholu, dlhodobé alebo časté užívanie liekov (najmä antibiotík, nesteroidných protizápalových liekov a kortikosteroidných hormónov). Medzi pravdepodobné provokujúce faktory patrí genetická predispozícia, pracovné riziká, sprievodné somatické patológie.
Môžeme rozlíšiť najčastejšie príčiny atrofických zmien v tkanivách rôznych častí čreva:
- Dedičná predispozícia. Ak sa u najbližších príbuzných zistili príznaky črevnej atrofie, riziko vzniku tejto patológie sa prudko zvyšuje.
- Nesprávne stravovacie návyky. Dlhodobé hladovanie, ako aj časté prejedanie sa, vedie k nesprávnemu fungovaniu tráviaceho systému.
- Konzumácia nekvalitných a nezdravých potravín. Niektoré „nezdravé“ potraviny dráždia črevá, čo prispieva k rozvoju chronického zápalového procesu.
- Zanedbanie diéty predpísanej lekárom ako súčasť terapie akejkoľvek patológie gastrointestinálneho traktu.
- Dlhodobý alebo silný stres, depresia, neuróza.
- Dlhodobá antibiotická liečba, nerovnováha mikroflóry v čreve, dysbakterióza.
- Intoxikácia vrátane alkoholovej intoxikácie. Akákoľvek intoxikácia (otrava) negatívne ovplyvňuje sliznice tráviacich orgánov.
- Hypodynamia. Nedostatok potrebnej fyzickej aktivity oslabuje svalový systém. Postihnuté sú aj hladké svaly čriev.
- Časté užívanie laxatívnych liekov.
- Nezávislé a chaotické užívanie liekov, ktoré ovplyvňujú prácu a stav tráviaceho traktu. Môže to zahŕňať aj nesprávne vypočítané dávky, ignorovanie vedľajších účinkov.
Rizikové faktory
Pri posudzovaní možných príčin črevnej atrofie treba vziať do úvahy, že vo väčšine prípadov nejde o jeden, ale o celý komplex faktorov. V tomto prípade mnohí odborníci za hlavnú príčinu označujú poruchy trávenia - teda nesprávny charakter a režim výživy. Túto skutočnosť potvrdzuje aj fakt, že procesy atrofie sú vždy sekundárne a vznikajú na pozadí iných patológií. Nie je žiadnym tajomstvom, že v súčasnosti podľa najoptimistickejších výpočtov dodržiava racionálnu stravu nie viac ako 30 % ľudí. Väčšina populácie všade porušuje stravovací režim - nepravidelne sa stravuje, často je „nasucho“ a „narýchlo“, prejedá sa, ako aj iracionálne pristupuje k výberu stravy, konzumuje veľa sladkého, mastného a koreneného, zneužíva rýchle občerstvenie, sódy a iné škodlivé produkty. A vo väčšine prípadov sa nesprávny spôsob a charakter stravovania navzájom kombinujú.
Dôležitú úlohu pri rozvoji črevnej atrofie zohrávajú červové invázie a črevné infekčné lézie - najmä salmonelóza, dezinfekcia, giardióza atď., pri rozvoji črevnej atrofie. Zapojenie kvality mikrobiálnej flóry dokazuje diagnostikovaná dysbakterióza, ktorá sa nachádza u prevažnej väčšiny pacientov s črevnou atrofiou.
Tieto faktory sú hlavnými z hľadiska príčin atrofických procesov. Najčastejšie hovoríme o týchto hlavných článkoch patológie:
- Alimentárna súvislosť, ktorá vedie k poruchám črevnej motility s ďalším rozvojom zápalovej reakcie;
- Infekčno-parazitárne prepojenie, ktoré priamo postihuje črevné tkanivá s následnou tvorbou dysbiózy, zápalu a ďalších motorických porúch.
Nesprávna strava, frekvencia a množstvo konzumovaných potravín, infekcie a dysbakterióza, ktoré sa často kombinujú, trauma brucha a dedičná predispozícia - to je hlavný zoznam najpravdepodobnejších príčin začiatku atrofických procesov.
Určitú úlohu zohrávajú aj tzv. psychogénne faktory, ktoré prispievajú k vzniku a ďalšiemu priebehu zápalovej reakcie. Pri zbere anamnézy a rozhovoroch sa odhaľujú príznaky vegetovaskulárnej dystónie, sklon k depresii a hypochondrii. Špecialisti majú dostatok dôvodov domnievať sa, že ide o zvýšenú dedičnosť. Pokiaľ ide o zapojenie psychogénnych faktorov, u pacientov s črevnou atrofiou sa často zisťuje zvýšená úzkosť a neistota, emocionálna labilita a ovplyvniteľnosť. Na pozadí výkyvov nálad a neuróz sa zhoršujú poruchy črevnej motility a zápalové reakcie.
Do skupiny faktorov priaznivých pre vznik atrofie môžeme pridať hypodynamiu, vyhýbanie sa fyzickej aktivite, konzumáciu prevažne rafinovaných potravín, ako aj mnoho zlých návykov - predovšetkým fajčenie a zneužívanie alkoholu.
Pokiaľ ide o taký atrofický proces, ako je celiakia, na jeho vývoji sa podieľa niekoľko faktorov vrátane génov a stravovacích návykov. Ide o autoimunitné ochorenie, pri ktorom sú tkanivá tenkého čreva poškodené v dôsledku konzumácie lepku. Keď ľudia s určitými genetickými rizikami konzumujú potraviny s obsahom lepku, vyvinie sa imunitná odpoveď vo forme reakcie na gluténové proteíny (gliadíny a gluteníny), ktoré napádajú štruktúry tenkého čreva. Počas týchto útokov sa poškodzujú klky, ktoré uľahčujú vstrebávanie živín. Poškodené klky sa skracujú a splošťujú, čo výrazne zhoršuje vstrebávanie živín.
Ľudia s celiakiou majú alelové varianty, ako napríklad HLA-DQ2 alebo HLA-DQ8. Zdedenie týchto alel však nie vždy vedie k rozvoju celiakie a črevnej atrofie. Okrem toho musia byť prítomné aj ďalšie faktory, ako napríklad konzumácia potravín obsahujúcich lepok (pšenica, jačmeň, raž atď.). [ 2 ]
Patogenézy
Patogenetický mechanizmus črevnej atrofie je často prepojený s poruchami črevnej biocenózy. Patologickú prozápalovú úlohu zohrávajú mikrobiálne aminokyseliny - metabolické produkty skatol a indol. V dôsledku zvýšenej aktivity oportunistickej flóry sa zvyšuje hladina histamínu, čo vedie k celkovej senzibilizácii, oslabeniu humorálnej a bunkovej ochrany. Keďže sa takáto flóra dokonale prispôsobuje podmienkam prostredia, postupne potláča zdravú črevnú flóru. Na pozadí nedostatku bifidobaktérií sú narušené procesy trávenia, vstrebávania a asimilácie nutričných zložiek.
Významnú úlohu v patogenetickom mechanizme vývoja črevnej atrofie zohrávajú neuroregulačné poruchy orgánu, ktoré sú založené na slabosti inhibičných účinkov mozgovej kôry na dolné časti so silným poklesom reaktivity sympatickej časti autonómneho nervového systému, ako aj so zvýšením hladiny bioaktívnych látok - histamínu a serotonínu.
Významným príspevkom k rozvoju atrofických procesov je zlyhanie imunologickej reaktivity. Zvýšenie hladiny imunoglobulínov je sprevádzané výskytom črevných autoprotilátok v krvi, čo naznačuje účasť senzibilizácie na tkanivové antigény. So zmenami biologických a imunologických vlastností mikroorganizmu sa narúšajú symbiotické vzťahy medzi organizmom a črevnou mikroflórou, čo vytvára priaznivé podmienky pre imunologické poruchy. [ 3 ]
Krvný obeh prechádza silnými zmenami. Mení sa vaskulárna permeabilita, objavujú sa prejavy syndrómu diseminovanej intravaskulárnej koagulácie.
Črevná atrofia sa môže vyvinúť v dôsledku intoxikácie a toxických metabolických procesov, endokrinných patológií, ochorení centrálneho nervového systému. Problém sa prirodzene vyskytuje pri poruchách motility alebo toxických účinkoch na črevné tkanivá.
Gliadín zohráva vedúcu úlohu v patogenéze celiakie. Jeho frakcie sú pre ľudí s celiakiou toxické. Zároveň alfa-gliadín s 33-mérnym peptidom zohráva úlohu aktivátora imunitnej reakcie, čo je spôsobené jeho odolnosťou voči účinkom tráviacich proteináz.
Pri celiakii je konzumácia potravín obsahujúcich lepok dôležitým, ale nie jediným faktorom pri rozvoji patológie. Dôležité sú aj antigény hlavného histokompatibilného komplexu. Vo všeobecnosti má črevná atrofia pri celiakii multifaktoriálny pôvod. Popri genetickej predispozícii a vplyve toxického lepok zohrávajú pri rozvoji ochorenia ďalšiu úlohu aj faktory vnútorného prostredia. [ 4 ]
Príznaky črevná atrofia
Rôznorodé patogenetické mechanizmy vzniku črevnej atrofie určujú rozmanitosť a nešpecifickosť symptomatológie patológie. Porucha nemá také príznaky, pomocou ktorých by bolo možné jasne určiť prítomnosť atrofie. Navyše, často (najmä v skorých štádiách vývoja) je klinický obraz extrémne skromný. Priebeh ochorenia je zdĺhavý, môže prebiehať s periodickým striedaním relapsov a remisií s postupným zhoršovaním problému.
V obdobiach exacerbácie sa pacienti cítia horšie, objavujú sa alebo sa zintenzívňujú príznaky intoxikácie: únava, zhoršuje sa chuť do jedla, mierne sa zvyšuje teplota, trápi bolesť hlavy. Zároveň sa objavuje bolesť brucha - bolestivá, s tendenciou zosilňovať sa pred alebo počas defekácie.
Mnoho pacientov si spája nástup alebo zhoršenie bolesti s konzumáciou jedla: častejšie sa to stáva približne 1,5 hodiny po jedle. Ak sa bolesť objaví bezprostredne po jedle, je to spôsobené zvýšenou plynatosťou a nadúvaním brucha. Uvoľnenie plynov alebo akt defekácie vedie k úľave od bolesti alebo jej vymiznutiu. Vo všeobecnosti možno syndróm bolesti opísať ako bolesť, často spôsobenú jedením.
Okrem bolestivých pocitov je narušený rytmus defekácie, mení sa charakter stolice. Pacienti častejšie hlásia zápchu ako hnačku. Stolica môže chýbať 1-3 dni, čo niekedy vyžaduje podanie klystíru alebo užívanie preháňadiel. V stolici sa môže nachádzať hlien alebo krv. Povaha stolice: tzv. „ovčia“ alebo zhutnený fekalóm. Niekedy sa vyskytuje nestabilita stolice, striedanie zápchy s hnačkou.
Mnohí pacienti vykazujú príznaky autonómnej dysfunkcie a neurologických porúch: nespavosť alebo ospalosť, podráždenosť, celková únava, bolesť hlavy, nestabilita pulzu.
Pri vonkajšom vyšetrení sa pozorujú príznaky chronickej intoxikácie. Na jazyku je plak. Brušná oblasť je nafúknutá, niekedy bolestivá pri palpácii. Pri hyperkinéze dominujú príznaky spastickej kolitídy a pri hypokinéze atonická alebo hypotonická kolitída.
Vo všeobecnosti je priebeh črevnej atrofie predĺžený, vlnitý. Ďalšie existujúce ochorenia tráviaceho traktu majú výrazný vplyv na symptomatológiu, ktorej by sa mala venovať pozornosť počas diagnostiky.
Ak sa atrofické zmeny rozšíria do čriev a žalúdka, pozorujú sa príznaky ako zhoršenie chuti do jedla, nepríjemné grganie a nevoľnosť. Mnoho pacientov hlási pocit ťažkosti a plnosti v brušnej oblasti, nadmerné slinenie, pálenie záhy a nepríjemnú pachuť v ústnej dutine.
Postupne sa klinický obraz rozširuje, dopĺňa sa o dunenie v bruchu, intoleranciu mliečnych výrobkov, nestabilitu stolice. Niektorí pacienti strácajú telesnú hmotnosť, vyvíja sa anémia, hypovitaminóza, čo má za následok silnú slabosť a únavu, ťažkosti s dýchaním aj pri malej fyzickej aktivite.
Problémy s trávením potravy ovplyvňujú stav pokožky. Pokožka sa stáva suchou, olupuje sa a objavujú sa lupiny. Zároveň sa zhoršuje imunita a slabne zrak.
Prvé príznaky
Hlavným príznakom všetkých typov črevnej atrofie je tupá alebo ataková bolesť v brušnej oblasti. Presná lokalizácia bolesti závisí od toho, ktorý segment čreva je postihnutý. Bolesť sa teda môže prejaviť v oblasti pupka, v pravej bedrovej oblasti, v ľavej subkostálnej oblasti alebo sa môže „rozliať“ po celej brušnej oblasti.
Po plynatosti alebo úspešnom vyprázdnení často dochádza k dočasnej úľave. Po určitom čase sa bolesť vráti alebo zhorší. Užívanie antispazmodík alebo priloženie zdroja tepla môže tiež pomôcť zmierniť bolesť.
Výskyt bolesti pri fyzickej aktivite alebo tlačení môže naznačovať hlbšiu črevnú atrofiu.
Medzi ďalšie prvé príznaky často patria:
- Poruchy defekácie, zápcha striedajúca sa s hnačkou, „ovčie“ výkaly;
- Zvuky „dunenia“ v bruchu, nadúvanie, s tendenciou zintenzívniť sa po jedle;
- Abnormálne nečistoty vo výkaloch (častejšie - hlien alebo krv, pruhované);
- Pocit tlaku, ťažkosti v črevnej oblasti;
- Bolestivý tenesmus (falošné nutkanie na defekáciu);
- Zhoršenie chuti do jedla a s tým spojená vychudnutosť;
- Subfebrilná horúčka, bolesť hlavy, silná únava;
- Grganie vzduchu;
- Nevoľnosť a vracanie (zriedkavé).
Klinický obraz takéhoto patologického stavu, ako je celiakia, má podobné príznaky:
- Vychudnutosť;
- Striedanie zápchy a hnačky;
- Tupá, ťahajúca bolesť brucha;
- Bolesť kĺbov;
- Vezikulárne vyrážky na koži a slizniciach;
- Neustála a silná únava.
Príznaky črevnej atrofie sa môžu zhodovať s príznakmi chronickej gastroenteritídy. Priebeh ochorenia je intermitentný, so striedajúcimi sa obdobiami exacerbácií a remisií. Takéto zmeny sú zvyčajne vyvolané poruchami výživy alebo vonkajšími stresormi. Bohužiaľ, keď sa zistia prvé príznaky, lekársku pomoc vyhľadá extrémne malé percento pacientov. Väčšina pacientov problém ignoruje alebo sa venuje samoliečbe, čo časom vedie k zhoršeniu patológie a vzniku komplikácií.
Atrofia žalúdka a čriev
Vývoj atrofických procesov v žalúdku je zvyčajne vyvolaný rôznymi agresívnymi faktormi - najmä baktériou Helicobacter pylori, kyselinou chlorovodíkovou, duodenogastrickým refluxom, pepsínom, ako aj nedostatočnou ochranou sliznice (napríklad s deficitom regenerácie epitelu, nesprávnym prekrvením orgánu atď.).
Atrofia začína približne 2-3 roky po začiatku zápalového procesu. Napríklad atrofické príznaky sa vyskytujú u 43 % pacientov s chronickou gastroenterokolitídou už 10 rokov po prejave patológie. Odborníci často hovoria o atrofii ako o konečnom štádiu zápalového ochorenia.
Sú známe dva hlavné mechanizmy vzniku atrofie slizničného tkaniva:
- Poškodenie v dôsledku priamej expozície (najmä bakteriálnej);
- Autoimunitná reakcia.
Infekcia Helicobacter pylori je masívne rozšírená. Spôsobuje poškodenie a štrukturálne zmeny buniek, negatívne ovplyvňuje ochrannú funkciu sliznice, podporuje neustály priebeh zápalového procesu v tkanive, čo so sebou prináša atrofiu. [ 5 ]
Autoimunitný proces je zase spôsobený dedičnými poruchami imunoreaktivity tela. Počas reakcie „antigén-protilátka“ dochádza k predčasnému odumieraniu a nesprávnemu dozrievaniu nových bunkových štruktúr. To so sebou prináša postupné oslabovanie žalúdočnej kyslosti, zmeny v štruktúre sliznice, zníženie produkcie kyseliny chlorovodíkovej. V tráviacom systéme je narušené vstrebávanie vitamínov a železa a dochádza k anémii.
Gastritída spojená s Helicobacterom môže vyvolať rozvoj autoimunitnej agresie proti žalúdočnému epitelovému tkanivu s ďalším rozvojom atrofických a metaplastických procesov. U pacientov s detekovaným Helicobacter pylori sa častejšie vyskytuje glandulárna atrofia, najmä výrazná pri vysokých titroch autoprotilátok.
Vo svojom vývoji prechádza atrofia žalúdka a čriev niekoľkými štádiami:
- Vyvíja sa povrchový zápalový proces, produkcia kyseliny chlorovodíkovej trpí nevýznamne, neexistujú žiadne známky patológie;
- Existujú ložiská atrofie;
- Objavujú sa difúzne zmeny s výraznými poruchami sekrečnej funkcie (stenčuje sa slizničné tkanivo, tvoria sa ložiská metaplázie tenkého čreva).
Atrofia žalúdka a čriev sa považuje za jeden zo základných rizikových faktorov vzniku malígneho nádoru. Hlavné príznaky problému: zmena chuti do jedla, nevoľnosť, nepríjemné grganie. Väčšina pacientov má pocit ťažkosti a plnosti v žalúdku, slinenie, pálenie záhy, zaznamenáva sa nepríjemná chuť v ústach. Postupne sa pridávajú ďalšie príznaky, ako je plynatosť, nestabilná stolica (zápchu nahrádza hnačka). Pri častých hnačkách je možná vychudnutosť, prejavy nedostatku minerálov a vitamínov, anémia. V dôsledku zhoršeného vyprázdňovania potravy sa môžu objaviť bolesti brucha (tupé, tlakové, so zvýšenou intenzitou po jedle). Ak sa atrofické procesy neliečia, môžu spôsobiť rozvoj hypovitaminózy a anémie, achlorhydrie, ulceróznych lézií a rakoviny.
Komplikácie a následky
Pri absencii liečby a zanedbávaní lekárskej pomoci sa výrazne zvyšuje riziko vzniku závažných komplikácií črevnej atrofie:
- Rakovina hrubého čreva; [ 6 ]
- Perforácia postihnutej črevnej steny;
- Úplná alebo čiastočná črevná obštrukcia;
- kachexia;
- Masívne krvácanie;
- Septické komplikácie.
Črevná atrofia sa môže stať tak komplikovanou, že pacient vyžaduje urgentný chirurgický zákrok.
Medzi obzvlášť závažné komplikácie patria:
- Toxický megakolón - nadmerné rozšírenie lúmenu hrubého čreva, ktoré spôsobuje výrazné zhoršenie pohody pacienta, horúčku, zápchu, plynatosť, iné prejavy intoxikácie.
- Masívne črevné krvácanie - vzniká, keď sú obnažené veľké cievy zásobujúce črevnú stenu krvou. Objem stratenej krvi môže byť až 500 ml za deň.
- Perforácia steny hrubého čreva - vzniká na pozadí nadmerného rozťahovania a atrofického stenčenia steny dutého orgánu. V dôsledku toho sa intraintestinálny obsah dostáva do brušnej dutiny, vyvíja sa peritonitída.
- Rakovina hrubého čreva a konečníka - je schopná vyvinúť sa s dlhodobo existujúcim atrofickým procesom. Atrofia hrubého čreva a konečníka je obzvlášť častá pri malignizácii.
Malígna transformácia sa diagnostikuje:
- S desaťročným priebehom atrofie - v 2% prípadov;
- S 20-ročným priebehom v 8% prípadov;
- Ak črevná atrofia trvá viac ako 30 rokov – v 18 % prípadov.
Diagnostika črevná atrofia
Aby lekár získal čo najúplnejší obraz o existujúcom ochorení a následne zvolil správnu liečebnú taktiku, predpíše komplexnú diagnostiku vrátane laboratórnych aj inštrumentálnych štúdií.
Najprv sa odoberú krvné testy. Tie sú potrebné na identifikáciu zápalového alebo alergického procesu, na určenie možnej anémie (v dôsledku straty krvi), na posúdenie kvality metabolických procesov (bielkoviny, voda-elektrolyty) a pravdepodobnosti postihnutia pečene alebo iných vnútorných orgánov. Vykonáva sa aj laboratórna diagnostika s cieľom posúdiť účinnosť predpísanej liečby a sledovať dynamiku.
Okrem všeobecných a biochemických krvných testov môže lekár predpísať štúdiu indikátorov perinukleárnych cytoplazmatických antineutrofilných protilátok (pANCA), protilátok proti saccharomyces (ASCA) atď.
Analýza stolice zahŕňa koprogram, Gregersenovu reakciu (určuje prítomnosť skrytej krvi). Súčasne sa zisťujú možné nečistoty hlienu, hnisu a krvi vo výkaloch.
V prítomnosti infekčného procesu a potrebe výberu antibakteriálnych liekov sa predpisuje bakteriologická kultúra a PCR.
Endoskopia je jedným z hlavných inštrumentálnych postupov pri črevnej atrofii. Metóda sa môže použiť ambulantne aj hospitalizovane. V prvej fáze endoskopického vyšetrenia lekár pacientovi vysvetlí, ako sa na zákrok správne pripraviť. Takmer vo všetkých prípadoch príprava vyžaduje vyčistenie črevnej dutiny pomocou špeciálnych laxatív, očistného klystíru alebo oboch v kombinácii. V deň plánovaného endoskopického vyšetrenia je zakázané jesť (raňajky), je povolené piť vodu. Vo všeobecnosti táto technika zahŕňa zavedenie endoskopickej trubice cez konečník, ktorá je vybavená osvetľovacím zariadením a videokamerou. Špecialista tak môže vizuálne vyšetriť stav slizničného tkaniva a určiť charakteristické príznaky črevnej atrofie. V prípade potreby sa súčasne odoberie biopsia - častica črevného tkaniva - a následne sa odošle na histologické vyšetrenie.
Endoskopickú inštrumentálnu diagnostiku môžu predstavovať tieto postupy:
- Rektoromanoskopia s použitím rigidného rektoromanoskopu v oblasti konečníka a sigmoidálneho hrubého čreva;
- Fibroileokolonoskopia s použitím flexibilného endoskopu v hrubom čreve a ileu;
- Fibrosigmoidoskopia s použitím flexibilného endoskopu v konečníku a sigmoidálnom hrubom čreve;
- Fibrokolonoskopia s použitím flexibilného endoskopu v hrubom čreve.
Trvanie týchto procedúr sa môže pohybovať od 20-30 minút do hodiny a pol (napr. ak sa použije povrchová anestézia).
Rádiografia sa predpisuje iba vtedy, ak z nejakého dôvodu nie je možné vykonať endoskopiu.
Ďalšia bežná metóda, irrigoskopia, zahŕňa podávanie suspenzie bária - rádiografickej kontrastnej látky - pacientovi pomocou klystíra, po ktorom sa urobia röntgenové snímky čriev. Ďalej sa po vyprázdnení do črevnej dutiny zavedie vzduch a opäť sa urobia snímky. Výsledkom je, že špecialista získa obraz zúženia a rozšírenia čreva, zápalových oblastí alebo povrchových zmien sliznice.
Na vylúčenie vzniku komplikácií – ako je perforácia alebo toxické zväčšenie čreva – sa predpisuje kontrolná rádiografia.
Ultrazvuk sa pri črevnej atrofii prakticky nepoužíva kvôli nízkej informatívnosti. [ 7 ]
Odlišná diagnóza
Pred vykonaním komplexnej diagnózy musí lekár vylúčiť prítomnosť mnohých ochorení u pacienta, ktoré majú podobný klinický a endoskopický obraz. Medzi takéto patológie patria:
- Infekčná enterokolitída (parazitárna, bakteriálna, vírusová etiológia);
- Crohnova choroba;
- Ischemická forma enterokolitídy (spôsobená nedostatkom prekrvenia črevnej steny);
- Divertikulitída;
- Enterokolitída spôsobená užívaním určitých liekov;
- Radiačná enterokolitída;
- Zhubný nádor hrubého čreva;
- Solitárny vred konečníka;
- Endometrióza u žien atď.
Tieto ochorenia môžu vykazovať symptomatológiu podobnú črevnej atrofii. Liečba týchto patológií je však zásadne odlišná. Preto by sa pacient mal pri objavení sa prvých príznakov ochorenia poradiť s lekárom a nepokúšať sa chorobu diagnostikovať a liečiť samostatne.
Často je ťažké rozlíšiť črevnú atrofiu od Crohnovej choroby. Ak existujú pochybnosti, lekár predpíše ďalšie diagnostické vyšetrenia:
- Imunologické;
- Rádiologický;
- Endoskopické.
Stanovenie správnej diagnózy je mimoriadne dôležité, aj keď mnohé z prezentovaných ochorení majú podobné mechanizmy vývoja. Aj v týchto situáciách je liečba vždy odlišná. V zriedkavých prípadoch sa diagnostikuje neklasifikovaná (nediferencovaná) enterokolitída: keď z nejakého dôvodu nie je možné stanoviť presnú diagnózu.
Diagnostika celiakie je samostatný problém. Na rozdiel od ochorení spojených s potravinovými alergiami (vrátane alergií na lepok), celiakiu nemožno priamo spájať s konzumáciou potravín obsahujúcich lepok. Účasť lepok na poškodení črevného tkaniva možno zistiť iba v priebehu morfologickej analýzy biopsie sliznice. Atrofia klkov tenkého čreva je charakteristická nielen pre celiakiu, ale aj pre akútne črevné infekcie alebo deficit imunoglobulínov.
Pokiaľ ide o divertikulitídu, ide o atrofiu črevných svalov s ich expanziou v nízko položených oblastiach. Ide o chronickú patológiu, pri ktorej steny hrubého čreva vytvárajú vakovité vydutiny cez vrstvu svalstva. Diagnóza divertikulitídy sa nestanoví, kým lekár úplne nevylúči prítomnosť rakoviny. Je dôležité mať na pamäti, že pacientom sú často diagnostikované divertikuly aj kolorektálny karcinóm súčasne. Niekedy rakovina a divertikulóza existujú spoločne v tom istom segmente hrubého čreva.
Komu sa chcete obrátiť?
Liečba črevná atrofia
Ihneď po stanovení diagnózy je pacientovi s črevnou atrofiou predpísaná špeciálna diéta, ktorú je dôležité prísne dodržiavať. Špecialisti zostavujú individuálny stravovací plán, ktorý popisuje všetky odporúčania týkajúce sa zloženia a pravidiel varenia, diétneho režimu.
Lieky sa používajú v závislosti od indikácií a diagnostických výsledkov. Ak sa zistí infekčný proces, môže sa predpísať antibiotická liečba. Na zmiernenie bolesti sa používajú antispazmodiká. Vo väčšine prípadov je vhodné použiť lieky, ktoré dokážu obnoviť normálnu črevnú mikroflóru. Ak je to indikované, môžu byť potrebné laxatíva alebo adstringenty.
Počas období zápalového exacerbácie vylúčte koreniny, vyprážané a mastné jedlá, žiaruvzdorné tuky, údené mäso a klobásy, omáčky, konzervačné látky a marinády. Zakázané sú huby a orechy, čerstvé pečivo a palacinky, káva a kakao (vrátane čokolády), sódy a zmrzlina, rýchle občerstvenie a pochutiny, surové ovocie a zelenina, mlieko a sušené ovocie.
Medzi odporúčané potraviny patrí bezmliečna kaša na báze ryže, ovsených vločiek, pohánky, krupice. Povolené sú vajcia, obilninové a zeleninové polievky (bez pasivácie), biele chudé mäso a dusené morské ryby, sušený ľahký chlieb, galetky, sucháre, zeleninová zemiaková kaša (vrátane zemiakov), pečené ovocie bez šupky (jablká alebo hrušky), nekoncentrované kompóty a kyslé nápoje, nekyslý prírodný želé. Jedlo sa varí na pare, varí, rozmixuje alebo pyré, pečie a podáva teplé.
V obdobiach remisie sa jedlo nemôže drviť ani pyré. Do stravy zaraďte prírodné šťavy zriedené vodou v pomere 50/50, nekyslé bobule, džem, marmeládu, marshmallows, čerstvú uhorku.
Mliečne výrobky sa zavádzajú v stabilnej remisii. Prednosť sa dáva nekyslému tvarohu so stredným obsahom tuku (môže byť vo forme kastrólov alebo dusených tvarohových koláčov), bielemu jogurtu a kefíru. Tvrdý nekyslý syr sa môže konzumovať iba pri normálnej funkcii defekácie.
Ak je pacientovi diagnostikovaná celiakia, hlavnou terapeutickou metódou je prísne celoživotné dodržiavanie bezlepkovej diéty. Strava úplne vylučuje pšenicu, raž, jačmeň, ovos vo všetkých ich prejavoch. Takže pod zákaz spadajú chlieb, cestoviny, ovsené vločky, pšenica alebo krupica. Pozitívny účinok zmeny stravy sa prejaví už počas prvých týždňov.
Výber typov konzervatívnej a chirurgickej liečby sa určuje v závislosti od závažnosti a rozsahu atrofického procesu, účinnosti predtým vykonanej terapie a stupňa rizika komplikácií. [ 8 ]
Indikácie pre chirurgický zákrok zahŕňajú:
- Absencia potrebného účinku konzervatívnej liečby alebo nemožnosť jej pokračovania;
- Vývoj črevných komplikácií;
- Malignita procesu alebo jej zvýšené riziká.
Prevencia
Bohužiaľ, väčšina ľudí premýšľa o svojom zdraví príliš neskoro, keď sa choroba už vyvíja a prejavujú sa výrazné príznaky. Mnohí, aj keď vedia o existencii problému, naďalej zanedbávajú rady lekára, ignorujú odporúčania týkajúce sa zdravého stravovania a aktívneho životného štýlu a považujú to za zložitú a neúčinnú záležitosť. Najúčinnejšia prevencia vzniku črevnej atrofie je pritom jednoduchá a účinná. Pozostáva z nasledujúcich odporúčaní:
- Jedzte pravidelne, približne v rovnakom čase;
- Konzumujte dostatočné množstvo tekutiny izbovej teploty (výpočet optimálneho objemu tekutiny - od 30 do 40 ml na 1 kg telesnej hmotnosti);
- Vyhýbajte sa sladkostiam, potravinám s konzervačnými látkami, údenému mäsu, pikantnému koreniu, živočíšnym tukom;
- Do dennej stravy zaraďte fermentované mliečne výrobky, vlákninu a rastlinné oleje.
Je povinné vzdať sa známych zlých návykov. Je dokázané, že alkohol a nikotín prispievajú k rozvoju zápalových procesov gastrointestinálneho traktu, onkológie, patológií pečene a pankreasu, čo je spôsobené negatívnym vplyvom alkoholov, toxínov a chemických zlúčenín. Dôležité: tráviace problémy vrátane črevnej atrofie môžu nepriamo vyvolať nielen bežné cigarety, ale aj vodné fajky, IQOS a podobne.
Ďalším dôležitým preventívnym opatrením je vedomý prístup k vlastnému zdraviu. Samoliečba by sa nemala praktizovať: ak sa objavia podozrivé príznaky, je potrebné navštíviť svojho praktického lekára a podstúpiť diagnostiku. Neoprávnené a nesprávne užívanie liekov môže viesť k veľmi nešťastným následkom. Napríklad, črevnú atrofiu môže vyvolať dlhodobé užívanie nesteroidných protizápalových liekov, dlhodobá antibiotická liečba, negramotné užívanie kortikosteroidných liekov. Nemenej nebezpečné sú aj všetky druhy ľudových postupov s nepreukázanou účinnosťou: do tejto kategórie patria rôzne tzv. „čistenia“ gastrointestinálneho traktu, tyubaži, dlhodobé hladovanie atď. Každý z týchto postupov by sa mal vopred dohodnúť s lekárom a vykonávať iba s jeho súhlasom a pod jeho dohľadom.
Aby sa predišlo ochoreniam žalúdka a čriev, odporúča sa normalizovať psychoemocionálny stav, vyhýbať sa prepracovaniu, stresu, nadmerným reakciám na možné ťažké životné situácie (prepustenie, rozvod atď.). V týchto situáciách môžu pomôcť meditačné sedenia, konzultácie s psychológom, športový tréning, autotréning. V niektorých prípadoch je možné na naliehanie lekára užívať špeciálne sedatíva.
Prevencia zahŕňa aj boj proti obezite: spočíva v správnej výžive a cvičení. Je známe, že nadmerná telesná hmotnosť vyvoláva vznik problémov s pankreasom a pečeňou, prispieva k zníženiu črevnej motility. Aby ste sa zbavili nadbytočných kilogramov, musíte starostlivo zvážiť a zostaviť stravu, ktorej základom by mala byť zelenina a ovocie, obilniny, chudé biele mäso a morské plody. Zdravú stravu nevyhnutne dopĺňa kompetentná a dávkovaná fyzická aktivita.
Tieto opatrenia môžu postupne stabilizovať metabolizmus, posilniť imunitu, nasýtiť krv kyslíkom, zlepšiť psychoemocionálny stav. Výsledkom je, že človek sa vyhne vzniku rôznych ochorení tráviaceho systému vrátane črevnej atrofie a dlhodobo si zachová svoje zdravie.
Predpoveď
Črevná atrofia je závažná patologická zmena v črevnej štruktúre. Ak sa liečba zanedbá alebo sa prijmú predčasné terapeutické opatrenia, môžu sa vyvinúť závažné komplikácie, vnútorné krvácanie, nezvratné zmeny v tráviacom systéme.
Na zlepšenie prognózy ochorenia, zabránenie ďalším morfologickým zmenám a rozvoju rakoviny hrubého čreva sa odporúča:
- Konzultujte s lekárom aspoň dvakrát ročne;
- Pravidelne vykonávajte rutinnú endoskopiu (frekvenciu určuje lekár v závislosti od intenzity morfologických abnormalít v čreve);
- Pravidelne vykonávajte krvné testy na včasné zistenie anémie a posúdenie dynamiky liečby;
- Dodržiavajte diétu predpísanú ošetrujúcim lekárom;
- Dodržiavajte všetky lieky predpísané lekárom;
- Koordinujte s lekármi užívanie akýchkoľvek liekov, ktoré môžu nepriaznivo ovplyvniť stav črevných tkanív.
Črevná atrofia je ochorenie charakterizované stenčením črevnej sliznice, čo je spôsobené vplyvom negatívnych faktorov. Spočiatku zápalový proces postupne progreduje, sliznica je zničená až po väzivovo-svalový mechanizmus postihnutej časti gastrointestinálneho traktu. V dôsledku dlhotrvajúceho patologického procesu sa lúmen dutého orgánu zužuje, jeho funkcia sa postupne stráca.
Črevná atrofia je sprevádzaná množstvom nešpecifických symptómov, ktoré výrazne zhoršujú kvalitu života pacienta. A niektoré komplikácie môžu predstavovať hrozbu nielen pre zdravie, ale aj pre život pacienta. Bohužiaľ, často sa vyskytujú ťažkosti s včasným stanovením správnej diagnózy, pretože symptomatológia črevnej atrofie je podobná iným ochoreniam tohto orgánu. Ak je však diagnóza stanovená včas a správne a predpísaná liečba je správna, prognózu možno považovať za podmienečne priaznivú. Nie je možné chorobu úplne vyliečiť, ale často je možné zastaviť jej ďalší vývoj.

