Lekársky expert článku
Nové publikácie
Typy pleuropneumónie
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Pneumónia sa klasifikuje podľa stupňa poškodenia pľúc. Ak zápalový proces postihuje iba laloky bez šírenia do ciev a alveol, hovoríme o pleuropneumónii alebo lobárnej pneumónii - infekčnom ochorení, ktoré môže byť spôsobené vírusmi, mikróbmi alebo hubami. Existujú aj rôzne typy pleuropneumónie, ktoré môže identifikovať iba lekár špecialista.
V súčasnosti existuje množstvo pleuropneumónií, ktoré sa líšia určitými znakmi. Takáto klasifikácia je nevyhnutná predovšetkým pre optimálny výber liečby ochorenia.
Formuláre
Rozdelenie rôznych typov pleuropneumónie je založené na klinických, etiologických a iných príznakoch. Rozlišuje sa napríklad aspiračná, posttraumatická, pooperačná pleuropneumónia, ako aj vírusová, bakteriálna, plesňová atď. Pozrime sa na základné typy pleuropneumónie, ich znaky a hlavné charakteristiky.
Infekčná pleuropneumónia
Mnohé typy pleuropneumónie sa líšia v závislosti od infekčného agensu. Identifikácia infekcie je nevyhnutná, pretože od nej závisí liečebný režim a použité metódy a lieky. Infekčná pleuropneumónia sa klasifikuje takto:
- Vírusová pleuropneumónia je spôsobená vírusmi a môže byť komplikáciou nesprávnej liečby alebo neliečenia chrípky alebo akútnych respiračných vírusových infekcií. Menej často ide o primárnu infekciu. Diagnosticky je ťažké identifikovať vírus pri pleuropneumónii, preto sa na liečbu najčastejšie predpisujú antivírusové látky so širokým spektrom účinku, ako aj rôzne symptomatické lieky.
- Mykoplazmová pneumónia vzniká po preniknutí špeciálneho typu mikroorganizmu nazývaného mykoplazma do pľúcneho tkaniva. Toto ochorenie sa najčastejšie zaznamenáva v detstve a dospievaní. Môže prebiehať latentne, bez špecifických príznakov, ale dobre reaguje na liečbu antibakteriálnymi liekmi.
- Plesňová pneumónia a pleuropneumónia môžu byť spôsobené rôznymi typmi infekcií vrátane hubových patogénov. Plesňová pleuropneumónia sa diagnostikuje až po úplnej diagnóze, pretože klinické príznaky tohto typu ochorenia sú zvyčajne skromné, príznaky sú rozmazané a nejasné a často nezodpovedajú klasickým prejavom mikrobiálneho poškodenia. Ochorenie môžu byť spôsobené plesňami, Candidou, endemickými dimorfnými hubami, pneumocystami. Najčastejšie je „vinníkom“ Candida albicans, ako aj aspergily alebo pneumocysty – teda infekcia zameraná na pľúcne tkanivo. Patogény sa môžu do dýchacieho systému dostať z vonkajších ložísk aj z iných mykotických ložísk prítomných v ľudskom tele. Napríklad Candida je trvalou súčasťou kožnej a slizničnej mikrobiocenózy, ale za určitých okolností sa môže aktivovať a stať sa patogénnou: v dôsledku toho sa vyvinie pneumomykóza. Liečba plesňovej infekcie v pľúcach je dlhodobá, s použitím silnej antimykotickej liečby.
- Aktinobacilóznu pleuropneumóniu spôsobuje Actinobacillus, gramnegatívny pleomorfný kmeň tvoriaci kapsulu. Toto ochorenie postihuje iba prežúvavce: hovädzí dobytok, ošípané a menej často ovce. Ostatné zvieratá a ľudia sú voči infekcii imúnni a neochorejú. Pred rokom 1983 sa toto ochorenie nazývalo „hemophilus pleuropneumonia“: v súčasnosti sa tento termín považuje za zastaraný, pretože patogén, ktorý bol predtým klasifikovaný ako patriaci do rodu Haemophilus, bol teraz presunutý do rodu Actinobacillus.
Ďalším prevažne veterinárnym termínom je „nákazlivá pleuropneumónia“. Tento termín sa vzťahuje na obzvlášť nákazlivú formu zápalu pľúc, ktorá sa ľahko prenáša z jedného zvieraťa na druhé a spôsobuje rozsiahle ochorenie. Pôvodcom je zvyčajne Mycoplasma mucoides. Zvieratá, ktoré sa zotavili z nákazlivej pleuropneumónie, sa stanú voči infekcii imúnnymi.
Abscesujúca pleuropneumónia
Keď hovoríme o abscedujúcej pleuropneumónii, máme na mysli prítomnosť ložísk infekčnej hnisavej-nekrotickej deštrukcie pľúc. Ide o viacnásobné hnisavé-nekrotické oblasti rozpadu tkaniva, pričom neexistuje jasná hranica so zdravým pľúcnym tkanivom. Vzhľadom na prítomnosť charakteristických deštruktívnych procesov mnohí odborníci nazývajú toto ochorenie termínom „deštruktívna pleuropneumónia“.
V pľúcach sa tvoria zóny tkanivového topenia konfluentného typu. Hlavným pôvodcom patológie je Staphylococcus aureus, ale dochádza aj k poškodeniu Klebsiellou a inými enterobaktériami, ako aj hemolytickým streptokokom, pneumokokmi a anaeróbnymi mikróbmi.
Najčastejšou príčinou vzniku abscesujúcej pleuropneumónie je aspirácia orofaryngeálnych sekrétov a prítomnosť ložísk hnisavej infekcie vo vnútri tela v blízkosti lymfatických a krvných ciev.
Príznaky ochorenia sú podobné ako pri totálnom zápale pľúc.
Pleuropneumónia získaná v komunite
Pleuropneumónia získaná v komunite je jeden z typov zápalových pľúcnych procesov, pri ktorých sa infekčný agens dostáva do dýchacieho systému mimo nemocnice alebo iného liečebného a preventívneho zariadenia. Táto forma pleuropneumónie môže byť bakteriálna alebo vírusová a prenosová cesta je vzdušná.
U väčšiny pacientov sa zápalová reakcia spustí po neliečenej akútnej respiračnej vírusovej infekcii alebo chrípkovej infekcii, tracheitíde alebo bronchitíde.
Patogén sa dostáva do pľúc zostupnou cestou – z horných dýchacích ciest. Ak je imunitná obrana oslabená, pre telo je ťažké prekonať nové zápalové ložiská. V dôsledku toho sa infekcia usadí v pľúcnom tkanive a vyvinie sa akútna pleuropneumónia.
Pacienti s komunitnou pleuropneumóniou často už majú rôzne chronické respiračné procesy, ako je chronická bronchitída. Ochorenie sa aktivuje, keď sa vytvoria určité podmienky, keď je imunitný systém oslabený. Ak sa liečba oneskorí alebo ignoruje, môže sa vyvinúť pleuropneumónia.
Hypostatická pneumónia
Špeciálnou formou ochorenia je hypostatická pleuropneumónia, ktorá je prevažne sekundárna. Najčastejšie sa ochorenie vyvíja v dôsledku dlhotrvajúcej stagnácie krvného obehu v malom obehovom systéme, ktorý by mal zabezpečovať trofizmus pľúcneho tkaniva. Zhoršený prietok krvi vedie k hromadeniu produktov intoxikácie v pľúcach. Vzniká viskózne spútum, v ktorom sa aktívne množia mikroorganizmy - zvyčajne streptokoky a stafylokoky, čo spôsobuje nový zápalový proces.
Hypostatická alebo kongestívna pleuropneumónia sa zvyčajne objavuje u pacientov, ktorí dlho ležia a nie sú schopní pohybovať sa a viesť normálny život kvôli zraneniam alebo somatickým patológiám. Primárnymi ochoreniami teda môžu byť infarkty, mozgové príhody, cukrovka, onkopatológie atď. Dlhodobá horizontálna poloha zhoršuje prietok krvi a spôsobuje prekrvenie tkanív.
Typy pleuropneumónie v závislosti od rozsahu lézie
Pravá pľúca je rozdelená na tri laloky, ľavá na dva. Každý lalok je zase rozdelený na segmenty – parenchymatózne zóny, ktoré sú vetrané segmentálnym prieduškom a určitou vetvou pľúcnej tepny.
Keď sa zápalová reakcia nachádza v jednom pľúcnom laloku, nazýva sa to lobárna pleuropneumónia a v oboch lalokoch to je bilobárna pleuropneumónia. Rozlišuje sa aj jednostranná a obojstranná lobárna pleuropneumónia. Klinický obraz a liečebné opatrenia sú podobné ako pri iných typoch ochorenia.
Okrem toho odborníci identifikovali nasledujúce typy lobárnej patológie:
- segmentálna pleuropneumónia – charakterizovaná poškodením jedného segmentu pľúcneho laloku;
- polysegmentálna pleuropneumónia - naznačuje poškodenie viacerých lobárnych segmentov naraz;
- Horná pleuropneumónia môže byť pravostranná alebo ľavostranná a naznačuje poškodenie horného laloku pľúc;
- pleuropneumónia dolného laloku môže byť tiež pravostranná alebo ľavostranná, v závislosti od lokalizácie patologického procesu;
- pleuropneumónia stredného laloku je zápalový proces v strednom laloku pravých pľúc (v ľavých pľúcach stredný lalok chýba);
- celkový – vyskytuje sa s poškodením celého pľúcneho poľa (všetky laloky pravej aj ľavej pľúcnej pľúcy);
- medzisúčetná pleuropneumónia - pre túto formu je typické poškodenie oboch lalokov jednej pľúcy;
- fokálna pleuropneumónia naznačuje jasnú lokalizáciu zápalového zamerania bez šírenia do blízkych tkanív;
- subpleurálna pleuropneumónia je zápalový proces lokalizovaný v subpleurálnej oblasti pľúc;
- bazálna pleuropneumónia - charakterizovaná zápalovou reakciou v dolnej časti pľúc.
Táto klasifikácia je založená na rozsahu zápalovej reakcie. Závažnosť symptómov závisí od rozsahu lézie: čím rozsiahlejší je zápal, tým hlbší a živší je klinický obraz. [ 1 ]
Konfluentná pleuropneumónia
Pri konfluentnej forme pleuropneumónie bolestivé poruchy postihujú niekoľko oblastí pľúc naraz alebo dokonca pľúcny lalok. Na postihnutej strane dochádza k výraznému oneskoreniu dýchacieho procesu a zhoršujú sa príznaky respiračného zlyhania (dýchavičnosť, cyanóza).
Konfluentná pleuropneumónia sa vyznačuje infiltratívnymi zmenami, na pozadí ktorých sa nachádzajú zhutnené infiltračné zóny a (alebo) deštruktívne dutiny. Pojem „konfluentný“ znamená fúziu viacerých alebo jednotlivých malých patologických ložísk do väčších útvarov. Vzhľadom na tento znak vývoja pleuropneumónie ju odborníci považujú za relatívne jedinečnú formu zápalového procesu pľúc.
Komplikácie a následky
Ak boli liečebné opatrenia predpísané včas a samotná liečba bola kompetentná, priebeh pleuropneumónie zvyčajne stráca svoju typickú cyklickosť a je prerušený v počiatočnom štádiu vývoja.
Ak je proces resorpcie exsudátu narušený, vyvíjajú sa komplikácie pleuropneumónie. V niektorých prípadoch dochádza k rastu spojivového tkaniva v patologickom ložisku: dochádza ku karnifikácii s následnou pľúcnou cirhózou. U niektorých pacientov sa pozorujú hnisavé procesy s deštrukciou (tavením) tkanív a pleuropneumónia sa vyvíja do abscesu alebo gangrény pľúc.
Pri pleuropneumónii sa prejavujú prejavy suchej formy pleuritídy s fibrinóznym vrstvením a tvorbou adhézií. Lymfogénne šírenie infekcie vedie k rozvoju hnisavej mediastinitídy a perikarditídy. Ak k šíreniu mikróbov dochádza cez obehový systém, potom
Metastatické hnisavé ložiská v mozgu a iných orgánoch a tkanivách: začína sa vývoj hnisavej meningitídy, peritonitídy, akútnej polypo-ulceróznej alebo ulceróznej endokarditídy, začína sa hnisavá artritída.
Pacienti sa často obávajú, prečo teplota neklesá počas užívania antibiotík na pleuropneumóniu: môže to naznačovať rozvoj komplikácií? Pri pleuropneumónii sa teploty zvyčajne pohybujú v rozmedzí 37 – 38 °C. Pri antibiotickej liečbe môže vysoká teplota pretrvávať 2 – 3 dni a pri bilaterálnom patologickom procese až 10 – 14 dní (pričom nepresahuje 38 °C). Ak hodnoty prekročia hranicu 39 – 40 °C, naznačuje to zvýšenie zápalovej reakcie a stratu schopnosti tela bojovať proti patogénu. V takejto situácii by mal lekár okamžite prehodnotiť liečbu a prípadne zmeniť antibiotikum. [ 2 ]
Diagnostika pleuropneumónie
Vyšetrenie pacienta s podozrením na pleuropneumóniu sa vykonáva podľa individuálneho plánu, ktorý vypracuje lekár. Tento plán zvyčajne zahŕňa:
Všeobecné krvné testy, testy moču, spúta, biochemické vyšetrenia krvi (stanovenie celkového proteínu, elektroforéza proteínov, stanovenie obsahu bilirubínu a fibrinogénu);
Kultivácia spúta so stanovením citlivosti bakteriálnej flóry na antibiotickú liečbu;
EKG.
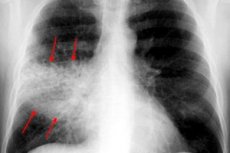
Röntgen hrudníka je takmer vždy základnou diagnostickou metódou pre všetky typy pleuropneumónie. Vyšetrenie sa vykonáva v dvoch projekciách:
- počas štádia prílivu sa pozoruje zintenzívnenie a obohatenie pľúcneho vzoru, čo sa vysvetľuje hyperémiou tkaniva;
- stupeň priehľadnosti je normálny alebo mierne znížený;
- je tam rovnomerný tieň a pľúcny koreň je na postihnutej strane mierne rozšírený;
- ak je patologická reakcia lokalizovaná v sektore dolného laloku, pozoruje sa znížená exkurzia zodpovedajúcej bránicovej kupoly;
- Počas štádia hepatizácie sa zistí výrazný pokles priehľadnosti pľúcneho tkaniva (v súlade s postihnutou oblasťou);
- postihnutá oblasť pľúc má normálnu alebo mierne zväčšenú veľkosť;
- intenzita tieňa sa mierne zvyšuje smerom k periférii;
- v stredných zónach stmavnutia sa nachádzajú oblasti zosvetlenia;
- pľúcny koreň na postihnutej strane je rozšírený a má rovnomerný tieň;
- pozoruje sa zhutnenie priľahlej pohrudnice;
- počas fázy rozlíšenia dochádza k poklesu intenzity tieňa patologicky zmenenej zóny;
- fragmentovaný tieň je zmenšený, pľúcny koreň je rozšírený.
Ak existuje podozrenie na pleuropneumóniu, je vhodnejšie vykonať kompletné röntgenové vyšetrenie, než štandardnú fluorografiu, ktorá sa považuje za preventívnu, a nie terapeutickú a diagnostickú metódu. Pneumónia sa na fluorografii nie vždy správne sleduje, pretože to závisí od závažnosti patologického procesu a stavu a hustoty tkanív, cez ktoré prenikajú röntgenové lúče. Pomocou fluorografie je možné v predstihu zabrániť vzniku chronickej pneumónie, chrániť sa pred atypickým priebehom zápalového procesu, tento postup však neumožňuje zaznamenať lokalizáciu zápalu a posúdiť stupeň zložitosti procesu.
Pacientom s akýmkoľvek typom pleuropneumónie sa odporúča vyšetrenie vonkajších dýchacích funkcií a v prípade potreby sa vykoná pleurálna punkcia.
Multispirálna CT je indikovaná v nasledujúcich prípadoch:
- ak sú zjavné klinické príznaky pleuropneumónie, ale na röntgenovom snímku nie sú žiadne typické abnormality;
- ak sa počas diagnostiky pleuropneumónie zistia atypické poruchy, ako je obštrukčná atelektáza, absces alebo pľúcny infarkt;
- v prípade recidivujúcej pleuropneumónie, ak sa v rovnakej oblasti pľúc zistia patologické infiltráty;
- v prípade dlhotrvajúcej pleuropneumónie, ak patologické infiltráty neustúpia do mesiaca.
Medzi ďalšie inštrumentálne diagnostické vyšetrenia môže patriť fiberoptická bronchoskopia, transtorakálna biopsia a transtracheálna aspirácia. Prítomnosť pleurálneho výpotku s možnosťou bezpečnej pleurálnej punkcie je indikáciou na vyšetrenie pleurálnej tekutiny. [ 3 ]
V každej fáze pleuropneumónie sa vykonáva povinná auskultácia:
- v štádiu prílivu sa zaznamenáva slabosť vezikulárneho dýchania a krepitácia;
- v štádiu hepatizácie je možné počuť jasné jemnobublinkové sipoty so zvýšenou bronchofóniou;
- V štádiu rozlíšenia je prítomná aj krepitácia.
Odlišná diagnóza
Rôzne typy pleuropneumónie sa zvyčajne odlišujú od tuberkulóznej bronchopneumónie (kazeóznej pneumónie). Takáto diagnostika je obzvlášť náročná v prípadoch, keď pleuropneumónia postihuje horné laloky a tuberkulóza postihuje dolné laloky: faktom je, že v počiatočnom štádiu sa tuberkulóza neprejavuje ako mykobaktérie v spúte a klinické a rádiologické príznaky týchto patológií sú veľmi podobné. Niekedy je možné stanoviť správnu diagnózu tuberkulózy, ak existuje typický skorý nástup ochorenia: skorá slabosť, zvýšené potenie, neustála nemotivovaná únava. Pleuropneumónia sa vyznačuje akútnym rozvojom symptómov vrátane prudkého zvýšenia teploty, bolesti na hrudníku, kašľa so spútom. Čo sa týka tuberkulózneho infiltrátu, líši sa od pleuropneumonickej tým, že má jasné obrysy.
Krvné testy u pacientov s tuberkulózou ukazujú leukopéniu na pozadí lymfocytózy, zatiaľ čo pre pleuropneumóniu sú typické významná leukocytóza a zrýchlená sedimentácia erytrocytov.
Ďalšie potvrdenie tuberkulózy sa považuje za tuberkulínové testy (+).
Rôzne typy pleuropneumónie sa tiež odlišujú od bronchogénnej rakoviny a pľúcnej embólie s malými vetvami.

