Lekársky expert článku
Nové publikácie
Arteriovenózna malformácia
Last reviewed: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
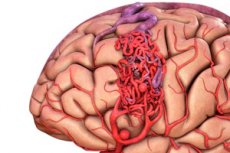
Arteriovenózna malformácia je vrodená chyba vo vývoji ciev, ktorá sa vyznačuje prítomnosťou abnormálnej siete arteriovenóznych anastomóz. Najčastejšie sa arteriovenózne malformácie nachádzajú v zadnej lebečnej jame a majú pomerne typickú štruktúru - jednu alebo dve pravé tepny, spleť AVM a jednu drenážnu žilu.
 [ 1 ]
[ 1 ]
Príčiny arteriovenózna malformácia
Príčiny, ktoré môžu byť základom rozvoja AVM, nie sú úplne objasnené, ale predpokladá sa, že môžu súvisieť s genetickými a environmentálnymi faktormi. Tu sú niektoré z možných príčin, ktoré môžu byť spojené s rozvojom AVM:
- Genetické faktory: Štúdie ukázali, že niektorí pacienti s AVM majú rodinnú anamnézu tohto ochorenia. Genetické mutácie môžu zohrávať úlohu pri vzniku cievnej abnormality.
- Vrodené chyby: Vrodené cievne anomálie sa môžu vyvinúť počas embryonálneho vývoja. Môžu byť spôsobené chybami vo vývoji cievnych tkanív mozgu.
- Environmentálne faktory: Niektoré štúdie preukázali súvislosť medzi AVM a určitými environmentálnymi faktormi, ako je ožiarenie alebo toxická expozícia počas tehotenstva. Tieto súvislosti však nie sú vždy potvrdené a nevysvetľujú všetky prípady AVM.
- Regionálne faktory: V niektorých prípadoch môže byť AVM spojená s určitými geografickými oblasťami alebo etnickými skupinami, ale tieto súvislosti si vyžadujú ďalšie štúdium.
Okrem týchto faktorov, ktoré môžu ovplyvniť vývoj AVM, je dôležité poznamenať, že ide o vrodený stav a zvyčajne sa zistí pri narodení alebo v ranom detstve, hoci príznaky sa môžu objaviť neskôr v živote. Na presné pochopenie príčin a mechanizmov vývoja AVM je potrebný ďalší výskum.
Patogenézy
Najnebezpečnejšie je ruptúra stien malformácie, ktorá je sprevádzaná spontánnym intrakraniálnym krvácaním. K tomu dochádza v dôsledku toho, že zmiešaná krv cirkuluje v cievach malformácie pod tlakom blízkym arteriálnemu. A prirodzene, vysoký tlak vedie k roztiahnutiu degeneratívne zmenených ciev, zväčšeniu ich objemu a stenčeniu steny. V konečnom dôsledku dochádza k ruptúre na najtenšom mieste. Podľa štatistických údajov sa to vyskytuje u 42 – 60 % pacientov s AVM. Úmrtnosť pri prvej ruptúre AVM dosahuje 12 – 15 %. U ostatných sa krvácanie môže opakovať bez akejkoľvek periodicity. Pozorovali sme pacienta, ktorý mal jedenásť spontánnych intrakraniálnych krvácaní počas 8 rokov. Takýto relatívne „benígny“ priebeh ruptúry AVM v porovnaní s ruptúrou arteriálnych aneuryziem sa vysvetľuje zvláštnosťami hemodynamických porúch, ktoré sa vyskytujú po ruptúre. Je známe, že prasknutie arteriálnej aneuryzmy najčastejšie vedie k subarachnoidálnemu krvácaniu (SAH) a rozvoju angiospazmu, ktorý má v prvých minútach ochranný charakter, pomáha rýchlo zastaviť krvácanie, ale následne predstavuje veľké nebezpečenstvo pre život pacienta.
Práve angiospazmus, ktorý vedie k mozgovej ischémii a edému, určuje závažnosť stavu pacienta a prognózu. Naopak, angiospazmus aferentných artérií AVM naopak zlepšuje prekrvenie mozgu v dôsledku zníženia arteriovenózneho výtoku. Pri prasknutí AVM sa častejšie tvoria intracerebrálne a subdurálne hematómy. Prienik krvi do subarachnoidálnych cisterien je sekundárny. Krvácanie z prasknutej steny AVM sa zastaví rýchlejšie, pretože krvný tlak v nej je nižší ako v hlavných artériách a stena je náchylnejšia na kompresiu vytekajúcou krvou. Prirodzene, pre pacienta to nekončí vždy dobre. Najnebezpečnejšie prasknutia AVM sú v blízkosti mozgových komôr, v subkortikálnych gangliách a v mozgovom kmeni. Angiospazmus aferentných artérií v tejto situácii pomáha zastaviť krvácanie.
Určujúcim faktorom v patogenéze ruptúry AVM je objem vytečenej krvi a lokalizácia hematómu. Hemisférické intracerebrálne hematómy, a to aj s objemom do 60 cm3 , prebiehajú relatívne priaznivo. Môžu spôsobiť závažné ložiskové neurologické poruchy, ale zriedkavo vedú k závažným vitálnym poruchám. Ruptúra hematómu do mozgových komôr výrazne zhoršuje prognózu. Na jednej strane krv, dráždiac ependym komôr, zvyšuje produkciu mozgovomiechového moku, na druhej strane, postihujúc dno komory, vedie k závažným poruchám funkcií vitálnych centier nachádzajúcich sa v hypotalame. Šírenie krvi v celom ventrikulárnom systéme vedie k ich tamponáde, čo samo o sebe nie je zlučiteľné so životom.
Krv, ktorá prenikla do subarachnoidálnych cisterien, tiež narúša cirkuláciu mozgovomiechového moku, čím sa sťažuje jeho dosiahnutie v krvi blokovaných granulácií pacchionu. V dôsledku toho sa resorpcia mozgovomiechového moku spomaľuje a môže sa vyvinúť akútna likvorová hypertenzia, po ktorej nasleduje vnútorný a vonkajší hydrocefalus. V dôsledku rozpadu vytvorených elementov rozliatej krvi sa tvorí veľké množstvo toxických látok, z ktorých väčšina má vazoaktívny účinok. Na jednej strane to vedie k vazokonstrikcii malých piálnych artérií a na druhej strane to zvyšuje priepustnosť kapilár. Produkty rozpadu krvi ovplyvňujú aj nervové bunky, menia ich biochemické procesy a narúšajú priepustnosť bunkových membrán. V prvom rade sa mení funkcia draslíkovo-sodíkovej pumpy a draslík začína opúšťať bunku a na jeho miesto sa ponáhľa sodík, ktorý je štyrikrát hydrofilnejší ako draslík.
To vedie najprv k intracelulárnemu edému v oblasti okolo krvácania a potom k opuchu buniek. Hypoxia tiež prispieva k rozvoju edému, ktorý sa nevyhnutne pripája v dôsledku kompresie mozgových ciev hematómom a zvýšeného tlaku mozgovomiechového moku, o čom už bolo povedané. Dysfunkcia diencefalických častí mozgu a predovšetkým regulácia vodno-elektrolytovej rovnováhy vedie k zadržiavaniu tekutín v tele, strate draslíka, čo tiež zvyšuje edematóznu reakciu mozgu. Patogenéza ruptúry AVM sa neobmedzuje len na mozgové poruchy. Nemenej nebezpečné sú aj extracerebrálne komplikácie. V prvom rade ide o cerebrokardiálny syndróm, ktorý na elektrokardiograme môže simulovať akútnu koronárnu insuficienciu.
U pacientov s intracerebrálnym krvácaním sa pomerne rýchlo vyvinie pneumónia a respiračné zlyhanie. Bakteriálna flóra navyše zohráva sekundárnu úlohu. Primárnym účinkom je centrálny vplyv na pľúca, ktorý pozostáva z rozsiahleho bronchospazmu, zvýšenej produkcie spúta a hlienu, ischémie pľúcneho parenchýmu v dôsledku rozsiahleho spazmu malých pľúcnych artérií, čo rýchlo vedie k dystrofickým poruchám, deskvamácii alveolárneho epitelu a zníženiu funkcie výmeny plynov v pľúcach.
Ak je to sprevádzané potlačením kašľového reflexu, bulbárnym typom respiračného zlyhania, potom vzniká vážne ohrozenie života pacienta. Vo väčšine prípadov následná hnisavá trachyobronchitída zle znáša antibakteriálnu liečbu a zhoršuje respiračné zlyhanie, čo okamžite ovplyvňuje zvýšenie mozgovej hypoxie. Porušenie vonkajšieho dýchania, a to aj pri relatívnej kompenzácii mozgových porúch, môže viesť k smrteľnému výsledku. Pacienti po kóme často znovu nadobudnú vedomie, ale potom zomierajú na zhoršujúce sa respiračné zlyhanie a hypoxický mozgový edém.
Dystrofické zmeny sa rýchlo vyvíjajú nielen v pľúcach, ale aj v pečeni, gastrointestinálnom trakte, nadobličkách a obličkách. Infekcia močových ciest a preležaniny, ktoré sa rýchlo vyvíjajú bez dobrej starostlivosti o pacienta, predstavujú hrozbu pre život pacienta. Týmto komplikáciám sa však dá vyhnúť, ak si na ne lekári spomenú a vedia, ako s nimi bojovať.
Pri zhrnutí skúmania patogenézy ruptúry AVM treba zdôrazniť, že úmrtnosť pri takýchto intrakraniálnych krvácaniach je nižšia ako pri ruptúre arteriálnych aneuryziem a hypertenzných hemoragických mozgových príhodách, hoci dosahuje 12 – 15 %. AVM sa vyznačujú opakovanými, niekedy aj viacnásobnými krvácaniami s rôznou periodicitou, ktorú nie je možné predvídať. V prípade nepriaznivého priebehu posthemoragického obdobia môžu uvedené patogenetické mechanizmy viesť k fatálnemu výsledku.
Príznaky arteriovenózna malformácia
Hemoragický typ ochorenia (50-70% prípadov). Tento typ sa vyznačuje prítomnosťou arteriálnej hypertenzie u pacienta, malou veľkosťou malformačného uzla, jeho odtokom do hlbokých žíl, arteriovenózna malformácia zadnej lebečnej jamy je pomerne častá.
Hemoragický typ je v 50 % prípadov prvým príznakom prejavu arteriovenóznej malformácie, spôsobuje podrobné informácie a 10 – 15 % prípadov a invaliditu 20 – 30 % pacientov (N. Martin a kol.). Ročné riziko krvácania u pacientov s arteriovenóznou malformáciou je 1,5 – 3 %. Riziko opakovaného krvácania počas prvého roka dosahuje 8 % a zvyšuje sa s vekom. Krvácanie z arteriovenóznej malformácie je príčinou 5 – 12 % všetkých úmrtí matiek a 23 % všetkých intrakraniálnych krvácaní u tehotných žien. Obraz subarachnoidálneho krvácania sa pozoruje u 52 % pacientok. U 17 % pacientok sa vyskytujú komplikované formy krvácania: tvorba intracerebrálnych (38 %), subdurálnych (2 %) a zmiešaných (13 %) hematómov, hemotamponáda komôr sa vyvíja u 47 %.
Torpidálny typ priebehu je typický pre pacientov s rozsiahlymi arteriovenóznymi malformáciami lokalizovanými v kôre. Krvné zásobenie arteriovenóznej malformácie zabezpečujú vetvy strednej mozgovej tepny.
Najcharakteristickejšími príznakmi torpidálneho typu priebehu sú konvulzívny syndróm (u 26 – 27 % pacientov s arteriovenóznou malformáciou), klastrové bolesti hlavy a progresívny neurologický deficit, ako pri mozgových nádoroch.
Varianty klinických prejavov arteriovenóznych malformácií
Ako už bolo spomenuté, najčastejším prvým klinickým prejavom AVM je spontánne intrakraniálne krvácanie (40 – 60 % pacientov). Často sa vyskytuje bez akýchkoľvek prekurzorov, uprostred úplného zdravia. Provokujúcimi momentmi môže byť fyzická námaha, stresová situácia, neuropsychické napätie, požitie veľkých dávok alkoholu atď. V momente prasknutia AVM pacienti pociťujú náhlu ostrú bolesť hlavy, akoby po údere alebo prasknutí. Bolesť sa rýchlo zvyšuje a spôsobuje závraty, nevoľnosť a vracanie.

Strata vedomia sa môže vyskytnúť v priebehu niekoľkých minút. V zriedkavých prípadoch môže byť bolesť hlavy mierna, pacienti nestratia vedomie, ale pociťujú slabnutie a znecitlivenie končatín (zvyčajne kontralaterálne od krvácania) a reč je zhoršená. V 15 % prípadov sa krvácanie prejaví ako plnohodnotný epileptický záchvat, po ktorom môžu pacienti zostať v kóme.
Na určenie závažnosti krvácania z AVM možno s určitými úpravami použiť ako základ vyššie uvedenú Hunt-Hessovu stupnicu. Vzhľadom na to, že krvácania z AVM môžu mať veľmi odlišné príznaky, fokálne neurologické príznaky môžu prevládať nad všeobecnými mozgovými príznakmi. Preto pacienti s úrovňou vedomia na I. alebo II. stupni stupnice môžu mať závažné fokálne neurologické poruchy (hemiparéza, hemihypestézia, afázia, hemianopsia). Na rozdiel od aneuryzmatického krvácania nie je ruptúra AVM určená závažnosťou a prevalenciou angiospazmu, ale objemom a lokalizáciou intracerebrálneho hematómu.
Meningeálny syndróm sa vyvíja po niekoľkých hodinách a jeho závažnosť sa môže líšiť. Krvný tlak sa zvyčajne zvyšuje, ale nie tak prudko a nie tak dlho ako pri ruptúre arteriálnych aneuryziem. Zvyčajne toto zvýšenie nepresiahne 30-40 mm Hg. Na druhý alebo tretí deň sa objavuje hypertermia centrálneho pôvodu. Stav pacientov sa prirodzene zhoršuje so zvyšujúcim sa mozgovým edémom a zintenzívňovaním rozpadu vytečenej krvi. Toto pokračuje až 4-5 dní. Pri priaznivom priebehu sa po stabilizácii na 6.-8. deň stav pacientov začína zlepšovať. Dynamika ložiskových symptómov závisí od lokalizácie a veľkosti hematómu.
V prípade krvácania vo funkčne dôležitých oblastiach mozgu alebo deštrukcie motorických vodičov sa príznaky straty objavia okamžite a pretrvávajú dlho bez akejkoľvek dynamiky. Ak sa príznaky straty neobjavia okamžite, ale zosilňujú sa súbežne s mozgovým edémom, možno očakávať obnovenie deficitu do 2-3 týždňov, kedy edém úplne ustúpi.
Klinický obraz ruptúry AVM je pomerne rôznorodý a závisí od mnohých faktorov, pričom hlavnými sú: objem a lokalizácia krvácania, závažnosť reakcie mozgového edému a stupeň zapojenia štruktúr mozgového kmeňa do procesu.
Arteriovenózne malformácie sa môžu prejaviť ako epileptiformné záchvaty (30 – 40 %). Príčinou ich vzniku môžu byť poruchy hemocirkulácie v susedných oblastiach mozgu v dôsledku fenoménu „krádeže“. Okrem toho samotná malformácia môže dráždiť mozgovú kôru a generovať epileptické výboje. A už sme hovorili o určitých typoch AVM, okolo ktorých sa vyvíja glióza mozgového tkaniva, ktorá sa tiež často prejavuje epileptickými záchvatmi.
Epileptický syndróm spôsobený prítomnosťou AVM sa vyznačuje bezpríčinným výskytom v dospelosti, často pri úplnej absencii provokujúceho faktora. Záchvaty môžu byť generalizované alebo fokálne. Prítomnosť jasnej fokálnej zložky pri epileptickom záchvate pri absencii všeobecných mozgových symptómov by mala viesť k myšlienke na možnú AVM. Aj generalizované záchvaty, ak začínajú kŕčmi prevažne v tých istých končatinách s vynúteným otočením hlavy a očí na jednu alebo druhú stranu, sú často prejavom AVM. Menej často sa u pacientov vyskytujú mierne záchvaty, ako sú absencie alebo súmrakové vedomie. Frekvencia a periodicita epileptických záchvatov sa môže líšiť: od izolovaných až po opakujúce sa.
Formuláre
V. V. Lebedev a spoluautori identifikovali tri varianty cerebrokardiálneho syndrómu na základe EKG údajov:
- Typ I - porušenie funkcií automatizmu a excitability (sínusová tachykardia alebo bradykardia, arytmia, fibrilácia predsiení);
- Typ II - zmeny v repolarizačných procesoch, prechodné zmeny v konečnej fáze ventrikulárneho komplexu podľa typu ischémie, poškodenie myokardu so zmenami vlny T a polohy segmentu ST;
- Typ III - porucha vodivosti vzruchov (blokáda, známky zvýšeného zaťaženia pravého srdca). Tieto zmeny na EKG sa môžu kombinovať a ich závažnosť koreluje so závažnosťou celkového stavu pacientov.
Komplikácie a následky
Arteriovenózna malformácia (AVM) je vrodená cievna anomália, pri ktorej sú tepny a žily prepojené bez medziľahlej kapilárnej vrstvy. Komplikácie a následky AVM môžu byť závažné a závisia od veľkosti, umiestnenia a charakteristík konkrétnej malformácie. Medzi ne patria:
- Cievna mozgová príhoda: Jednou z najzávažnejších komplikácií AVM je riziko cievnej mozgovej príhody. Malformácie môžu vytvoriť abnormálne dráhy prietoku krvi, čo môže viesť ku krvácaniu do mozgu a spôsobiť cievnu mozgovú príhodu. Cievna mozgová príhoda môže mať rôzny stupeň závažnosti a zanechať reziduálne neurologické deficity.
- Epilepsia: AVM môžu u niektorých pacientov spôsobiť epileptické záchvaty, najmä ak sa malformácia nachádza v určitých oblastiach mozgu.
- Krvácanie: Malformácie môžu byť nepredvídateľné a spôsobiť krvácanie do mozgu. Môže to byť život ohrozujúca komplikácia a viesť k vážnym následkom.
- Hydrocefalus: Ak sa AVM nachádza v blízkosti mozgových komôr, môže spôsobiť hydrocefalus, ktorý môže viesť k hromadeniu extra tekutiny v mozgu a zvýšenému intrakraniálnemu tlaku.
- Neurologické deficity: AVM môže poškodiť okolité mozgové tkanivo a spôsobiť rôzne neurologické deficity vrátane paralýzy, senzorických porúch a deficitov v reči a motorickej koordinácii.
- Bolesť a bolesti hlavy: Pacienti s AVM môžu pociťovať chronickú bolesť a bolesti hlavy súvisiace s malformáciou.
- Psychologické účinky: Komplikácie z AVM môžu mať významný vplyv na psychickú pohodu pacientov vrátane úzkosti, depresie a stresu.
- Obmedzenia životného štýlu: Po zistení AVM môžu pacienti potrebovať zmeny životného štýlu a odporúčania týkajúce sa riadenia rizík vrátane obmedzenia fyzickej aktivity a určitých aktivít.
Diagnostika arteriovenózna malformácia
Diagnóza arteriovenóznej malformácie (AVM) zvyčajne zahŕňa rôzne zobrazovacie vyšetrenia na potvrdenie prítomnosti a vyhodnotenie charakteristík malformácie. Hlavné metódy používané na diagnostiku AVM sú:
- Magnetická rezonančná angiografia (MRA): MRA je jednou z hlavných metód diagnostiky AVM. Je to neinvazívny test, ktorý zobrazuje štruktúru ciev a prietok krvi v mozgu pomocou magnetických polí a rádiových vĺn. MRA dokáže určiť umiestnenie, veľkosť a tvar AVM.
- Digitálna subtrakčná angiografia (DSA): Ide o invazívnejší postup, ktorý zahŕňa vstreknutie kontrastnej látky priamo do ciev cez katéter a použitie röntgenového žiarenia na vytvorenie vysokokvalitných snímok mozgových ciev. DSA umožňuje podrobnejšie vyšetrenie štruktúry AVM a prietoku krvi.
- Počítačová tomografia (CT): CT sa môže použiť na detekciu AVM a vyhodnotenie možných komplikácií, ako je krvácanie. V prípade potreby sa na zlepšenie vizualizácie môže použiť kontrastná látka.
- Vaskulárne duplexné skenovanie (duplexný ultrazvuk): Táto technika môže byť užitočná na vyšetrenie ciev krku a hlavy a identifikáciu porúch prietoku krvi spojených s AVM.
- Magnetická rezonančná spektroskopia (MRS): MRS môže poskytnúť informácie o chemickom zložení tkanív v oblasti AVM a odhaliť známky metabolických zmien.
- Echoencefalografia: Toto je ultrazvukové vyšetrenie, ktoré sa dá použiť na vyhodnotenie prietoku krvi a štruktúry mozgu.
- Počítačová tomografická angiografia (CTA): CTA kombinuje CT a angiografiu na vytvorenie trojrozmerných snímok krvných ciev v mozgu.
Po diagnostikovaní AVM je dôležité vykonať podrobné posúdenie charakteristík malformácie, ako je jej veľkosť, tvar a závažnosť. To pomôže určiť, či je potrebná liečba a aká je najlepšia možnosť liečby vrátane chirurgického odstránenia, embolizácie, rádioterapie alebo pozorovania. Rozhodnutie o liečbe AVM by malo byť prijaté spoločne medzi pacientom a zdravotníckym tímom, berúc do úvahy individuálne okolnosti každého prípadu.
Odlišná diagnóza
Diferenciálna diagnostika arteriovenóznych malformácií (AVM) môže byť dôležitým krokom pri hodnotení pacienta s cievnymi zmenami v mozgu. AVM sú cievne abnormality, pri ktorých sú tepny a žily prepojené bez medziľahlej kapilárnej vrstvy. Môžu spôsobiť rôzne príznaky a stavy a ich odlíšenie od iných cievnych porúch je dôležité pre správnu liečbu. Medzi stavy, ktoré môžu vyžadovať diferenciálnu diagnostiku s AVM, patria:
- Cievna mozgová príhoda: Cievne mozgové príhody môžu napodobňovať príznaky AVM, najmä ak je cievna mozgová príhoda spôsobená cievnymi zmenami. Na rozlíšenie môže byť potrebná počítačová tomografia (CT) alebo magnetická rezonancia (MRI) mozgu na vizualizáciu cievnych zmien.
- Hematóm: Hematómy, ako napríklad subdurálny alebo epidurálny hematóm, môžu napodobňovať príznaky AVM, najmä ak sú sprevádzané bolesťou hlavy a neurologickými príznakmi. CT alebo MRI vyšetrenie môže pomôcť určiť príčinu príznakov.
- Nádory mozgu: Nádory mozgu môžu spôsobiť rôzne príznaky, ktoré môžu byť podobné príznakom AVM. Diagnóza môže zahŕňať magnetickú rezonanciu s kontrastnou látkou a ďalšie zobrazovacie vyšetrenia.
- Migréna: Migrény s aurou môžu napodobňovať príznaky AVM, ako sú poruchy videnia a závraty. Anamnéza a ďalšie vyšetrenia môžu pomôcť rozlíšiť tieto dva príznaky.
- Mozgová vaskulitída: Vaskulitída môže spôsobiť zápal krvných ciev a cievne abnormality, ktoré môžu napodobňovať príznaky AVM. Na diagnostiku vaskulitídy sa môže použiť biopsia alebo angiografia.
- Venózna trombóza: Venózne trombózy môžu napodobňovať príznaky AVM, najmä ak dôjde k narušeniu venózneho odtoku z mozgu. Ďalšie vyšetrenia môžu pomôcť pri identifikácii trombózy.
Pre presnú diferenciálnu diagnostiku AVM zahŕňa vyšetrenie rozsiahle klinické vyšetrenie, neuroedukačné metódy (CT, MRI, angiografia), niekedy biopsiu a ďalšie špecializované postupy v závislosti od špecifických symptómov a okolností.
Komu sa chcete obrátiť?
Liečba arteriovenózna malformácia
Liečba arteriovenóznej malformácie (AVM) závisí od jej veľkosti, umiestnenia, symptómov a potenciálnych komplikácií. V niektorých prípadoch môže byť AVM malá a asymptomatická a nemusí vyžadovať aktívnu liečbu. Ak však existujú príznaky alebo existuje riziko krvácania, liečba môže byť potrebná. Medzi niektoré spôsoby liečby AVM patria:
- Chirurgický zákrok: Chirurgické odstránenie AVM sa môže zvážiť v prípadoch, keď sa malformácia nachádza na dostupnom mieste a nie je zložitá. Chirurgické odstránenie môže pomôcť predchádzať riziku krvácania a zmierniť príznaky. Je to zložitý zákrok, ktorý môže niesť riziká, ako je poškodenie okolitého tkaniva a nervov.
Otvorené (transkraniálne) intervencie:
- I. štádium - koagulácia aferentných vlákien;
- Štádium II - izolácia jadra arteriovenóznej malformácie;
- Štádium III - ligácia a koagulácia eferentnej cievy a odstránenie arteriovenóznej malformácie,
Endovaskulárne intervencie:
- stacionárna balóniková oklúzia vyživujúcich artérií - in-flow embolizácia (nekontrolovaná);
- kombinácia dočasnej alebo trvalej balónkovej oklúzie s embolizáciou v prietoku krvi;
- superselektívna embolizácia.
Arteriovenózna malformácia sa lieči aj rádiochirurgiou (gama-nôž, kybernetický nôž, Li-nac atď.).
- Embolizácia: Embolizácia je postup, pri ktorom sa do krvných ciev vkladajú zdravotnícke materiály alebo lepidlo, aby sa zablokoval prietok krvi do AVM. Embolizácia sa môže použiť ako prípravný krok pred operáciou alebo ako samostatná liečba. Môže pomôcť znížiť krvácanie a veľkosť AVM.
- Rádioterapia: Rádioterapia sa môže použiť na liečbu AVM, najmä v prípadoch, keď iné liečebné postupy môžu byť príliš riskantné. Rádioterapia sa zameriava na zníženie krvácania AVM a môže vyžadovať viacero sedení.
- Lieky: V niektorých prípadoch sa môžu lieky použiť na zmiernenie príznakov, ako je bolesť alebo kŕče. Lieky sa môžu použiť aj na kontrolu krvného tlaku, aby sa znížilo riziko krvácania.
- Pozorovanie a liečba symptómov: V niektorých situáciách, najmä ak je AVM malá a nespôsobuje príznaky, sa môže rozhodnúť jednoducho pozorovať stav a liečiť symptómy podľa potreby.
Liečba AVM musí byť individuálna pre každého pacienta a rozhodnutie o výbere metódy závisí od konkrétnych okolností. Je dôležité prediskutovať všetky možnosti liečby so zdravotníckym pracovníkom a vykonať dôkladné vyšetrenie pacienta s cieľom určiť najlepší liečebný plán. Výsledky liečby môžu byť úspešné a pacienti môžu dosiahnuť zlepšenie alebo úplné uzdravenie, ale každý prípad je jedinečný.
Predpoveď
Prognóza arteriovenóznej malformácie (AVM) závisí od niekoľkých faktorov vrátane jej veľkosti, lokalizácie, symptómov, veku pacienta a úspešnosti liečby. Je dôležité mať na pamäti, že AVM je zdravotný stav, ktorý sa môže u rôznych pacientov prejavovať odlišne a prognóza sa môže líšiť od človeka k človeku. Tu sú niektoré všeobecné aspekty prognózy AVM:
- Riziko krvácania: Hlavným rizikom AVM je riziko krvácania (hemorágie) v mozgu. Malé AVM s nízkym rizikom krvácania môžu mať dobrú prognózu a nespôsobovať vážne problémy. Veľké a stredne veľké AVM však môžu predstavovať významné riziko.
- Príznaky: Príznaky spojené s AVM, ako sú bolesti hlavy, záchvaty, paralýza alebo senzorické poruchy, môžu ovplyvniť prognózu. V niektorých prípadoch môže úspešná liečba zlepšiť alebo úplne odstrániť príznaky.
- Veľkosť a umiestnenie: AVM nachádzajúce sa na nebezpečnejších miestach, napríklad hlboko v mozgu alebo v blízkosti kritických štruktúr, môžu mať horšiu prognózu. Avšak aj mnohé veľké AVM možno úspešne liečiť.
- Liečba: Liečba AVM môže zahŕňať chirurgické odstránenie, embolizáciu, rádioterapiu alebo lieky. Úspešná liečba môže znížiť riziko krvácania a zlepšiť prognózu.
- Vek: Vek pacienta môže tiež ovplyvniť prognózu. Deti a mladí dospelí majú často lepšiu prognózu ako starší pacienti.
- Komorbidity: Prítomnosť iných zdravotných stavov alebo rizikových faktorov, ako je vysoký krvný tlak alebo poruchy krvácania, môže ovplyvniť prognózu a liečbu AVM.
Je dôležité poznamenať, že AVM vyžaduje starostlivé lekárske sledovanie a liečbu. Rozhodnutie o spôsobe liečby a prognóze by mali urobiť kvalifikovaní neurochirurgovia a neurorádiológovia na základe rozsiahleho vyšetrenia každého individuálneho prípadu.

