Lekársky expert článku
Nové publikácie
Biopsia lymfatických uzlín
Posledná kontrola: 06.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
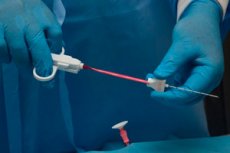
Aby sme pochopili dôvody zväčšenia lymfatických uzlín, je potrebné vykonať sériu diagnostických štúdií. Za najinformatívnejšiu a najrozšírenejšiu diagnostickú metódu sa v súčasnosti považuje biopsia lymfatických uzlín. Ide o postup, počas ktorého sa odoberie kúsok biomateriálu na ďalšie vyšetrenie.
V ľudskom tele lymfatické uzliny fungujú ako druh filtračnej stanice, ktorá priťahuje a neutralizuje patogénne mikroorganizmy. Keď patogény vstúpia do uzliny, zväčší sa, čo je typické aj pre zápalové reakcie alebo malígne procesy. Aby sa zistilo, aká patológia sa v lymfatickom spojení vyskytuje, vykonáva sa zákrok nazývaný biopsia. [ 1 ]
Aký je rozdiel medzi punkciou a biopsiou lymfatických uzlín?
Histologická analýza je predpísaná na diagnostiku mnohých patológií, pretože úspešne pomáha určiť typ chorobného procesu, identifikovať jeho fázu, rozlíšiť nádor atď. Často je to práve táto štúdia, ktorá umožňuje presne stanoviť diagnózu a predpísať správnu liečbu.
Lymfatické uzliny sú hlavnými článkami imunitného systému tela. Sú to „sklady“ špecifického tkaniva, ktoré zabezpečuje dozrievanie T a B lymfocytov, tvorí plazmatické bunky produkujúce protilátky a čistí lymfu. Baktérie a cudzie častice sú filtrované v lymfatických uzlinách prúdením lymfy. Keď je ich nadbytok, aktivuje sa obranný mechanizmus tela, produkujú sa imunoglobulíny a vytvára sa bunková pamäť. Všetky tieto reakcie sú neoddeliteľnou súčasťou imunity, eliminujú infekčné a malígne agensy.
Takáto ochrana zvyčajne vždy funguje a samotný človek si ani nemusí byť vedomý, že v jeho tele dochádza k takýmto reakciám. Iba pri masívnom útoku alebo poklese imunity sa môžu uzliny zväčšiť a môže sa objaviť bolesť. U väčšiny pacientov sa však všetko v priebehu niekoľkých dní vráti do normálu.
Ak sa naraz zväčší niekoľko skupín lymfatických uzlín, zdravotný stav pacienta sa prudko zhorší, teplota stúpne, objavia sa ďalšie bolestivé príznaky, potom je v takejto situácii potrebná diagnostika vrátane biopsie alebo punkcie lymfatickej uzliny. Tieto pojmy sa často berú ako synonymá, ale nie je to úplne pravda.
Ak hovoríme o punkcii, ktorá zahŕňa odber tekutého sekrétu s bunkami na ďalšie cytologické vyšetrenie, zvyčajne sa používa termín „punkcia“. Biopsia sa spomína, ak znamená odobratie veľkej časti biomateriálu s následnou histologickou analýzou.
Punkcia je minimálne invazívny zákrok s tenkou ihlou, ktorý je prakticky bezbolestný. Biopsia lymfatickej uzliny vyžaduje traumatickejší zásah, často s použitím skalpelu. Existuje však aj koncept „punkčnej biopsie“, pri ktorej sa uzlina prepichne hrubším ihlovitým zariadením, čo umožňuje odobrať potrebné množstvo tkaniva.
Indikácie postupu
Pri diagnostikovaní lymfoproliferatívnych a malígnych patológií je dôležité nielen morfologicky potvrdiť diagnózu, ale aj ju podrobne spresniť pomocou cytológie a histológie. Takéto informácie možno získať pomocou punkcie a biopsie lymfatickej uzliny.
Punkcia sa používa ako indikatívna diagnostická manipulácia. Punkcia nie je vhodná na stanovenie lymfoproliferatívnej patológie: je potrebná biopsia (buď excízna, alebo punkčná) s následným cytologickým a histologickým vyšetrením biopsie.
Indikácie pre punkciu môžu byť:
- zväčšená jediná lymfatická uzlina bez vytvorených konglomerátov a bez príznakov lymfoproliferatívnej patológie;
- Ultrazvukové príznaky tvorby tekutiny;
- potreba odobrať biomateriál na pomocné vyšetrenie po vykonaní biopsie.
Biopsia lymfatickej uzliny je chirurgický zákrok vykonávaný v lokálnej alebo celkovej anestézii. Výsledkom zákroku je odber časti lymfatickej uzliny alebo celej uzliny na ďalšie vyšetrenie. Mikroskopická analýza je kľúčom k presnej a správnej diagnóze.
Základné indikácie pre biopsiu sú:
- vysoké riziko vzniku nádoru podľa klinických informácií;
- lymfadenopatia neznámeho pôvodu (všetky použité diagnostické metódy nepomohli pri stanovení diagnózy);
- nedostatočná účinnosť terapie.
Nie je možné presne povedať, pri akej veľkosti lymfatickej uzliny je biopsia povinná. Väčšina odborníkov sa však domnieva, že lymfatická uzlina, ktorej veľkosť presahuje 30 mm a nie je spojená s infekčným procesom, vyžaduje biopsiu.
Niekedy jedna biopsia nestačí: pacientovi sú predpísané opakované postupy. Toto je možné, ak sa počas predchádzajúcej biopsie zistilo viacero histologických zmien:
- nekróza lymfatických uzlín;
- sinusová histiocytóza;
- skleróza;
- parakortikálna odpoveď s prítomnosťou veľkého počtu makrofágov a plazmatických buniek.
Príprava
Prípravná fáza pred biopsiou lymfatických uzlín môže zahŕňať konzultáciu s terapeutom, chirurgom, endokrinológom, anestéziológom, onkológom a hematológom. Povinný je všeobecný a biochemický krvný test a vyšetrenie systému zrážania krvi.
Na objasnenie polohy patologického zamerania je predpísané ultrazvukové vyšetrenie.
Lekár sa s pacientom vopred porozpráva:
- objasňuje alergický stav;
- dostáva informácie o užívaných liekoch;
- u žien špecifikuje fázu menštruačného cyklu a vylučuje možnosť tehotenstva.
Ak pacient užíva lieky na riedenie krvi, ich užívanie sa vysadí 7-10 dní pred biopsiou.
Ak sa zákrok vykonáva v celkovej anestézii, príprava sa vykonáva dôkladnejšie:
- V deň zákroku je zakázané jesť a piť;
- večera deň predtým by mala byť čo najľahšia, s konzumáciou prevažne ľahko stráviteľných rastlinných potravín;
- 2-3 dni pred zákrokom by ste nemali piť alkohol, je nežiaduce fajčiť;
- Nasledujúce ráno, pred biopsiou, by sa mal pacient osprchovať bez použitia telových mliek alebo krémov.
Technika biopsia lymfatických uzlín
Biopsia plytkých lymfatických uzlín je zvyčajne krátkodobá – u mnohých pacientov je zákrok dokončený približne za 20 minút. Zvyčajne sa používa lokálna anestézia, hoci punkcia sa vo všeobecnosti považuje za bezbolestnú. Ak sa použije ultrazvuková kontrola, lekár pomocou ultrazvukového senzora špecifikuje polohu bolestivého útvaru a umiestni špeciálnu značku, ktorá sa zobrazí na monitore. Koža v oblasti punkcie sa ošetrí antiseptikom a potom anestetikom alebo sa podá injekcia anestetika. Pacient leží vodorovne na gauči alebo sedí. Ak sa biopsia vykonáva v oblasti krku, je špeciálne fixovaná a pacientovi sa vysvetlí potreba dočasne sa zdržať prehĺtania. Počas biopsie musí pacient zostať úplne nehybný.
Po odobratí potrebného množstva biologického materiálu sa oblasť vpichu ošetrí antiseptikom. Môže sa odporučiť priloženie studeného suchého obkladu na pol hodiny.
Nie je potrebný dlhý pobyt na klinike ani hospitalizácia pacienta: môže ísť domov sám, ak neexistujú iné dôvody na jeho zadržanie. V prvom období po zákroku je dôležité vyhýbať sa fyzickej aktivite.
Ak je potrebná biopsia z hlboko lokalizovaného uzla, môže byť potrebná celková anestézia. V takejto situácii pacient po stanovení diagnózy nejde domov, ale zostáva na klinike - od niekoľkých hodín do 1-2 dní.
Otvorená biopsia vyžaduje špeciálnu sadu nástrojov: okrem skalpelu sú to svorky, koagulačný aparát a materiály na šitie. Tento zákrok trvá až 60 minút. Lekár vyberie lymfatickú uzlinu potrebnú na biopsiu, zafixuje ju prstami a potom urobí 4-6 cm dlhý rez v koži. Preparuje podkožnú tukovú vrstvu, oddelí svalové vlákna, sieť nervov a ciev. Ak je potrebné počas biopsie odstrániť jednu alebo viac uzlín, chirurg najskôr podviaže cievy, aby zabránil krvácaniu, úniku lymfy a šíreniu nádorových buniek (ak hovoríme o malígnom procese). Po odstránení lymfatických uzlín ich lekár odošle na vyšetrenie, ranu opäť zreviduje a rezy zašije. V niektorých prípadoch sa ponechá drenážne zariadenie, ktoré sa odstráni po 24-48 hodinách. Stehy sa odstránia do týždňa.
Ako sa vykonáva biopsia lymfatických uzlín?
Odber biopsie z konkrétnej lymfatickej uzliny môže mať svoje vlastné charakteristiky, ktoré závisia od lokalizácie, hĺbky štruktúry, ako aj od prítomnosti životne dôležitých orgánov a veľkých ciev v blízkosti poškodeného spoja.
- Biopsia lymfatických uzlín na krku môže byť predpísaná pri otorinolaryngologických a zubných problémoch, ktoré sú najčastejšími príčinami lymfadenopatie. Ak má lymfadenopatia nejasný pôvod, najprv sa predpíše ultrazvuk a až potom, ak je to potrebné, biopsia. Lymfatické uzliny sa zväčšujú pri malígnych nádoroch, pretože rakovinové bunky prenikajú do lymfatických ciev, ktoré odvádzajú samostatnú oblasť. Tieto bunky sa potom usadia vo filtračných uzlinách ako metastázy a začnú sa vyvíjať. Pri onkológii často dochádza k poškodeniu lymfatických uzlín „v reťazci“, čo sa dá ľahko zistiť palpáciou. Biopsia na krku sa môže vykonať buď vpichom ihly s odobratím materiálu, alebo chirurgickým prístupom s úplným odstránením spoja na histologickú analýzu.
- Biopsia sentinelovej lymfatickej uzliny pri melanóme sa vykonáva podobne ako biopsia rakoviny prsníka. Ak existujú informácie o metastázach do vzdialených orgánov a lymfatických uzlín, vykonanie biopsie sa považuje za zbytočné. Pri absencii metastáz je biopsia sentinelovej uzliny úplne opodstatnená. Zvyčajne sa vykonáva po odstránení samotného melanómu. Lymfatickú uzlinu je možné vizualizovať pomocou rôznych rádiografických metód.
- Biopsia axilárnej lymfatickej uzliny sa vykonáva v sediacej polohe pacienta, so zdvihnutou rukou a miernym posunutím dozadu. Najčastejšie sa tento zákrok vykonáva pri postihnutí mliečnej žľazy: lymfa prúdi cievami do uzlín nachádzajúcich sa v podpazuší na tej istej strane. Takéto lymfatické uzliny tvoria akýsi axilárno-nodálny reťazec. Ich poškodenie hrá dôležitú úlohu pri plánovaní liečebného režimu patológie mliečnej žľazy. Štúdia je vhodná aj pri melanóme alebo spinocelulárnom karcinóme hornej končatiny a lymfogranulomatóze.
- Biopsia inguinálnych lymfatických uzlín sa vykonáva, keď pacient leží na gauči, noha (pravá alebo ľavá, v závislosti od strany lézie) sa posunie nabok. Toto vyšetrenie sa najčastejšie predpisuje pri podozrení na nádorové procesy (rakovina semenníkov, vonkajších genitálií, krčka maternice, prostaty, močového mechúra, konečníka) alebo ak nie je možné určiť príčinu lymfadenopatie inými spôsobmi (napríklad pri lymfogranulomatóze alebo HIV infekcii).
- Biopsia supraklavikulárnej lymfatickej uzliny je vždy spôsobená podozrením na pomerne závažné patológie: v mnohých prípadoch ide o nádory - metastázy rakoviny alebo lymfómu umiestnené v hrudníku alebo brušnej dutine. Supraklavikulárna lymfatická uzlina na pravej strane sa môže prejaviť v nádorových procesoch mediastina, pažeráka, pľúc. Lymfa z vnútrohrudných orgánov a brušnej dutiny sa približuje k lymfatickej uzline na ľavej strane. Zápalové ochorenia môžu tiež spôsobiť supraklavikulárnu lymfadenopatiu, ale to sa stáva oveľa menej často.
- Biopsia mediastinálnej lymfatickej uzliny sa vykonáva v projekčnej oblasti hornej tretiny intrathorakálneho tracheálneho úseku, od horného okraja podkľúčnej tepny alebo pľúcneho apexu po priesečník horného okraja ľavej brachiocefalickej žily a strednej tracheálnej línie. Najčastejšími indikáciami pre biopsiu mediastinálnych lymfatických uzlín sú: lymfoproliferatívne neoplazmy, tuberkulóza a sarkoidóza.
- Biopsia lymfatickej uzliny v pľúcach je bežným postupom pri rakovine, tuberkulóze a sarkoidóze. Lymfadenopatia je často jediným príznakom patológie, pretože mnohé pľúcne ochorenia sú asymptomatické. V každom prípade musí lekár pred stanovením konečnej diagnózy vykonať biopsiu a získať histologické informácie.
- Biopsia brušných lymfatických uzlín sa predpisuje, ak existuje podozrenie na nádorové procesy v gastrointestinálnom trakte, ženských a mužských reprodukčných orgánoch a močovom systéme. Zväčšené lymfatické uzliny brušnej dutiny sa často pozorujú pri hepatosplenomegálii. Biopsia sa vykonáva na primárnu aj diferenciálnu diagnostiku. Veľké množstvo lymfatických uzlín brušnej dutiny sa nachádza parietálne pozdĺž pobrušnice, pozdĺž ciev, v mezentériu a pozdĺž čreva, v blízkosti omenta. Môžu sa zväčšiť, ak je postihnutý žalúdok, pečeň, črevá, pankreas, maternica, prívesky, prostata a močový mechúr.
- Biopsia submandibulárnych lymfatických uzlín môže byť predpísaná pri patológiách zubov, ďasien, líc, hrtana a hltana, ak nie je možné zistiť príčinu lymfadenopatie, ako aj ak existuje podozrenie na metastázy rakovinového procesu alebo lymfómu.
- Biopsia rakoviny lymfatických uzlín sa vykonáva pri absencii metastáz do vzdialených orgánov a lymfatických uzlín. V opačnom prípade sa postup pre pacienta považuje za bezvýznamný. Ak nie sú žiadne vzdialené metastázy, začnú v prvom rade skúmať prvú v reťazci, „sentinelovú“ lymfatickú uzlinu.
- Biopsia retroperitoneálnej lymfatickej uzliny je vhodná pri malígnych procesoch mužského a ženského reprodukčného systému. Približne 30 % pacientov už v prvom štádiu rakoviny má mikroskopické metastázy v lymfatických uzlinách, ktoré sa nedajú určiť pomocou počítačovej tomografie alebo markerov. Biopsia sa zvyčajne vykonáva na strane, kde sa nachádzal primárny nádor. Zákrok sa zvyčajne vykonáva ako súčasť retroperitoneálnej lymfadenektómie.
- Biopsia intratorakálnych lymfatických uzlín je povinným vyšetrením pri podozrení na rakovinu pľúc, pažeráka, týmusu, prsníka, lymfóm a lymfogranulomatózu. Metastázy z brušnej dutiny, panvy, retroperitoneálneho priestoru (obličky, nadobličky) sa v pokročilých štádiách môžu šíriť aj do mediastinálnych uzlín.
- Biopsia paratracheálnych lymfatických uzlín sa často vykonáva u pacientov s onkologickými léziami pľúc. Paratracheálne lymfatické uzliny sa nachádzajú medzi hornými mediastinálnymi a tracheobronchiálnymi uzlinami. V prípade primárneho nádorového procesu na tej istej strane sa klasifikujú ako ipsilaterálne a pri absencii primárneho nádoru ako kontralaterálne.
Lymfatická tekutina prúdi príslušnými cievami. Ak sa do nej dostanú rakovinové bunky, skončia najprv v prvej lymfatickej uzline reťazca. Táto prvá uzlina sa nazýva sentinelová alebo strážna uzlina. Ak sa v sentinelovej uzline rakovinové bunky nenájdu, potom by nasledujúce uzliny teoreticky mali byť zdravé.
Typy biopsií
Existuje niekoľko typov biopsií lymfatických uzlín v závislosti od techniky extrakcie biomateriálu. Niektoré typy zákrokov sa vykonávajú postupne: najprv sa vykoná vpich ihly a potom sa vykoná otvorený zákrok, ak vpich nie je dostatočný na stanovenie diagnózy. Otvorená biopsia je potrebná, ak je výsledok cytológie neistý, pochybný alebo približný.
- Otvorená biopsia lymfatických uzlín je najzložitejšou a najinvazívnejšou možnosťou takejto diagnostiky. Počas zákroku sa používa skalpel a na vyšetrenie sa vyberie celá uzlina, nielen jej časť. Takýto zákrok je často jediný správny, ak existuje podozrenie na malígne procesy.
- Punkčná biopsia lymfatickej uzliny je relatívne šetrný a bezbolestný zákrok, ktorý pacientom nespôsobuje žiadne zvláštne nepohodlie. Počas diagnostiky sa používa mandrín, ktorý slúži ako mandrín. Mandrín sa používa na odrezanie a zachytenie potrebného množstva biomateriálu. Punkčná biopsia zahŕňa použitie lokálnej anestézie a nevyžaduje hospitalizáciu pacienta.
- Excízna biopsia lymfatických uzlín je termín, ktorý sa často používa na označenie otvorenej biopsie vykonávanej v celkovej anestézii, pri ktorej sa postihnutá uzlina odstráni rezom.
- Trefánová biopsia lymfatickej uzliny zahŕňa použitie špeciálnej veľkej ihly so zárezmi, ktoré umožňujú odstránenie tkanivovej častice požadovanej veľkosti.
- Tenkoihlová biopsia lymfatickej uzliny sa nazýva aspirácia: zahŕňa použitie tenkého dutého ihličkového zariadenia. Zvyčajne sa uzol palpuje a prepichne: ak to nie je možné, použije sa ultrazvuková kontrola. Tenkoihlová biopsia sa spravidla predpisuje, keď je potrebné vyšetriť submandibulárne alebo supraklavikulárne lymfatické uzliny, keď sa zistia metastázy lymfoidných štruktúr.
Biopsia lymfatických uzlín pod ultrazvukovým navádzaním
V súčasnosti odborníci považujú za najprijateľnejšiu techniku biopsie lymfatických uzlín cielenú punkciu alebo tzv. „biopsiu pod vizuálnou ultrazvukovou kontrolou“.
Ide o proces odberu vzorky biomateriálu, ktorý sa vykonáva pod ultrazvukovým dohľadom: vďaka tomu je umiestnenie a zavedenie punkčnej ihly presnejšie a bezpečnejšie. Pre lekára je to mimoriadne dôležité, pretože podozrivá lymfatická uzlina sa často nachádza v hlbokých tkanivách v blízkosti životne dôležitých orgánov alebo má malú veľkosť, čo zákrok výrazne komplikuje.
Ultrazvukové monitorovanie pomáha presne zaviesť nástroj na požadované miesto bez rizika poškodenia okolitých tkanív a orgánov. Vďaka tomu sa minimalizuje riziko komplikácií.
Lekár určí presnú metódu, ktorou sa vizualizuje požadovaná oblasť. Ďalšou výhodou tejto techniky je nielen jej bezpečnosť, ale aj nízke náklady: nie je potrebné žiadne ultramoderné a drahé vybavenie.
Biopsia s ultrazvukom sa odporúča najmä vtedy, ak je potrebné vyšetriť nielen postihnutú štruktúru, ale aj zistiť zvláštnosť krvného obehu v jej blízkosti. Tento prístup zabráni poraneniu ciev a zabráni úniku krvi do tkaniva.
Pri tomto postupe sa používajú špeciálne ihly s koncovými senzormi. Toto jednoduché zariadenie pomáha jasne sledovať polohu ihly a jej postup.
Obdobie rekonvalescencie po takomto zákroku je pre pacienta rýchlejšie a pohodlnejšie. [ 2 ]
Kontraindikácie postupu
Pred odoslaním pacienta na biopsiu lymfatických uzlín lekár predpíše množstvo štúdií a testov, ktoré sú potrebné na vylúčenie kontraindikácií tohto postupu. Základnou predbežnou diagnostikou je všeobecný krvný test a posúdenie kvality koagulácie. Biopsia sa nevykonáva, ak existuje sklon ku krvácaniu - napríklad u pacientov trpiacich hemofíliou, pretože zákrok môže poškodiť cievy.
Biopsia lymfatických uzlín je kontraindikovaná v prípade hnisavých procesov v oblasti vpichu. Neodporúča sa vykonávať zákrok u tehotných alebo dojčiacich žien, ako aj počas menštruačného krvácania.
Vo všeobecnosti odborníci zdôrazňujú nasledujúci zoznam kontraindikácií:
- poruchy systému zrážania krvi (vrodené poruchy, získané alebo dočasné - to znamená spojené s užívaním vhodných liekov, ktoré riedia krv);
- hladina krvných doštičiek pod 60 tisíc na µl;
- hladina hemoglobínu menej ako 90 g/liter;
- INR vyššie ako 1,5;
- protrombínový čas prekročený normu o 5 sekúnd;
- infekčné a zápalové procesy v oblasti biopsie;
- menštruačné krvácanie u žien v deň zákroku;
- dekompenzované chronické patológie;
- liečba nesteroidnými protizápalovými liekmi počas posledného týždňa.
Normálny výkon
Mikroskopické vyšetrenie biopsie lymfatických uzlín pacienta sa považuje za najdôležitejšie v diagnostickom aspekte onkologických patológií a pomáha posúdiť kvalitu liekovej terapie.
Histológia lymfatických uzlín je menší chirurgický zákrok, pri ktorom sa odoberie malý kúsok tkaniva na ďalšie vyšetrenie. Pomocou biopsie lymfatických uzlín môžu špecialisti študovať vlastnosti ich štruktúry, odhaliť bolestivé odchýlky a všimnúť si príznaky zápalovej reakcie.
Lymfatická uzlina je základným článkom obranného systému tela, čo je spojovací prvok medzi lymfatickými cievami. Lymfatické uzliny pomáhajú v boji proti infekčnej invázii produkciou leukocytov - špecifických krviniek. Uzol zachytáva mikrobiálne a vírusové infekcie, malígne bunky.
Biopsia lymfatických uzlín pomáha identifikovať prítomnosť atypických buniek, určiť špecifiká infekčného zápalového procesu, benígnych nádorov a hnisavých patológií. Biopsia sa najčastejšie vykonáva v oblasti trieslovín, axilárnej, mandibulárnej a retroaurikulárnej oblasti.
Biopsia sa predpisuje pacientom, ktorí potrebujú určiť typ nádorového procesu, najmä ak existuje podozrenie na malígnu patológiu. Diagnostika sa často predpisuje na určenie infekčných chorôb.
Výsledky biopsie lymfatických uzlín
Po vyšetrení biopsie (materiál získaný biopsiou lymfatickej uzliny) a detekcii patologických častíc špecialisti začnú počítať bunkové štruktúry a vyhotovia lymfadenogram. Na tento účel používajú imerznú metódu mikroskopického pozorovania, ktorá umožňuje rozlíšiť najmenej pol tisíca buniek a vypočítať ich percentuálne zastúpenie.
Údaje zo zobrazovania lymfatických uzlín sú mimoriadne potrebné a cenné na diagnostikovanie nešpecifických foriem lymfadenitídy.
Normálne výsledky lymfadenogramu:
Obsah zodpovedajúcich typov buniek |
Percentuálny ukazovateľ |
Lymfoblasty |
Od 0,1 do 0,9 |
Prolymfocyty |
Od 5,3 do 16,4 |
Lymfocyty |
Od 67,8 do 90 |
Retikulárne bunky |
Od 0 do 2,6 |
Plazmocyty |
Od 0 do 5,3 |
Monocyty |
Od 0,2 do 5,8 |
Žírne bunky |
Od 0 do 0,5 |
Neutrofilné granulocyty |
Od 0 do 0,5 |
Eozinofilné granulocyty |
Od 0 do 0,3 |
Bazofilné granulocyty |
Od 0 do 0,2 |
Biologický materiál odobratý počas biopsie lymfatických uzlín obsahuje prevažne zrelé lymfocyty s prolymfocytmi. Ich celkový počet môže predstavovať 95 až 98 % všetkých bunkových štruktúr.
Reaktívna lymfadenitída sa prejavuje zvýšením počtu retikulárnych buniek, detekciou makrofágov a imunoblastov.
Pri akútnej lymfadenitíde sa pozoruje zvýšenie počtu makrofágov a neutrofilov.
Komplikácie po postupe
Diagnostická biopsia lymfatických uzlín sa zvyčajne vykonáva bez akýchkoľvek komplikácií. Komplikácie sa vyskytnú len v niektorých prípadoch:
- krvácanie v dôsledku náhodného poranenia cievy počas biopsie;
- výtok lymfy z rany;
- parestézia, zhoršená citlivosť v oblasti, kde sa zákrok vykonáva;
- infekcia spojená so vstupom infekčného agensu, najmä počas zákroku;
- trofické poruchy spojené s mechanickým poškodením nervových štruktúr.
Niektorí pacienti môžu pociťovať poruchu vedomia, závraty, slabosť. Stav by sa mal normalizovať do 1-2 dní.
Nebezpečné príznaky vyžadujúce okamžitú lekársku pomoc:
- zvýšená teplota, horúčka;
- výskyt silnej, pulzujúcej, narastajúcej bolesti v oblasti biopsie lymfatických uzlín;
- výtok krvi alebo hnisu z rany;
- začervenanie, opuch v mieste biopsie.
Dôsledky po zákroku
Biopsia lymfatických uzlín sa nevykonáva, ak má pacient nejaké kontraindikácie. V opačnom prípade sa môžu vyvinúť nežiaduce účinky. Napríklad, ak osoba trpí poruchami systému zrážania krvi, aj bežná punkčná biopsia môže viesť ku krvácaniu.
Aby sa predišlo vzniku postprocedurálnych problémov, biopsiu lymfatických uzlín by mal vykonávať špecialista v súlade so všetkými požadovanými podmienkami a aseptickými a antiseptickými pravidlami.
V niektorých prípadoch sa môžu vyskytnúť nasledujúce problémy:
- infekcia;
- krvácanie z rany;
- poškodenie nervov.
Percento negatívnych následkov je však relatívne malé. Informácie získané počas biopsie sú však pre lekára veľmi cenné, čo mu umožňuje stanoviť správnu diagnózu a predpísať vhodnú účinnú liečbu.
Starajte sa o postup
Biopsia lymfatických uzlín zvyčajne nie je komplikovaná a pacienti ju dobre tolerujú. Po odstránení biomateriálu aspiráciou alebo punkciou zostáva na koži iba miesto vpichu, ktoré sa ošetrí antiseptickým roztokom a utesní sa náplasťou. Ak sa vykonala otvorená biopsia, rana sa zašije a obviaže. Stehy sa odstránia do týždňa.
Rana po biopsii lymfatických uzlín by sa nemala namočiť. Je potrebné ju ošetriť antiseptickými roztokmi, aby sa zabránilo infekcii. Ak sa telesná teplota náhle zvýši, miesto zákroku opuchne, krváca alebo inak obťažuje, musíte urýchlene navštíviť lekára.
Výskyt krátkodobej, miernej bolesti po zákroku je prijateľný.
Čo by ste nemali robiť po biopsii lymfatických uzlín:
- okúpte sa;
- plávať v bazénoch a otvorených vodných plochách;
- navštíviť kúpeľ alebo saunu;
- vykonávajte intenzívne fyzické cvičenie.
Takéto obmedzenia platia približne 2 týždne po zákroku, v závislosti od typu a rozsahu takéhoto zákroku, ako je biopsia lymfatických uzlín.

