Lekársky expert článku
Nové publikácie
Chronická odontogénna osteomyelitída
Posledná kontrola: 29.06.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
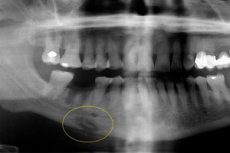
Dôsledkom komplikovanej akútnej osteomyelitídy môže byť chronická odontogénna osteomyelitída - závažné zubné ochorenie, ktoré prebieha s hnisavou zápalovou reakciou a hromadením hnisavých hmôt v dutinách kostného tkaniva. Postihuje kosti, kostnú dreň, ako aj okolité mäkké tkanivá na pozadí predchádzajúcej senzibilizácie organizmu. Ochorenie má rôzne varianty priebehu, diagnostické a terapeutické znaky. [ 1 ]
Epidemiológia
V detstve je chronická odontogénna osteomyelitída spôsobená prevažne obligátne a fakultatívne anaeróbnymi mikroorganizmami. Zloženie hnisavej mikroflóry závisí od veku pacienta. Čím je pacient starší, tým väčší je počet asociácií a možno hovoriť o striktných anaeróboch.
Zistilo sa, že pri odontogénnej osteomyelitíde je mikroflóra často zastúpená v priemere piatimi alebo šiestimi druhmi aeróbnych a anaeróbnych mikroorganizmov, alebo aj viacerými.
Chronická odontogénna osteomyelitída nie je v praxi zubných chirurgov neobvyklým stavom. Vyskytuje sa rovnako často ako zápal poprstia čeľuste alebo chronická parodontitída. Spomedzi všetkých prípadov osteomyelitídy predstavuje odontogénny patologický proces približne 30 %. Ochorenie sa častejšie vyskytuje u mladých a stredne starých ľudí (priemerný vek chorých je 25 – 35 rokov). Muži sú o niečo častejšie chorí ako ženy. Vo väčšine prípadov je postihnutá dolná čeľusť.
Príčiny chronická odontogénna osteomyelitída
Primárnou príčinou chronickej odontogénnej osteomyelitídy je v skutočnosti akútna osteomyelitída, ktorá nebola liečená, alebo bola liečená nesprávne či neúplne. Akútna patológia sa zase môže vyvinúť v dôsledku viacerých príčin, ktoré úzko súvisia so vstupom patogénov do kostného tkaniva cez obehový systém. „Páchateľmi“ sú častejšie baktérie, menej často vírusy a plesňové infekcie.
K infekcii kosti dochádza v dôsledku nasledujúcich faktorov:
- Zubná trauma, zubný kaz, iné zubné patológie vrátane parodontitídy, periostitídy, granulómu atď.;
- Sepsa, bakterémia;
- Akékoľvek akútne a chronické infekčné ochorenia v tele;
- Nedostatočná ústna hygiena alebo nedostatočne starostlivé dodržiavanie hygienických pravidiel;
- Vredy na tvári;
- Hnisavý zápal stredného ucha, tonzilitída;
- Šarlach;
- Zápalové reakcie v pupočnej votrelnej oblasti (hnisavo-septické komplikácie);
- Záškrt.
V detstve sú príčiny často špecifické, pretože súvisia s anatomickými a funkčnými vlastnosťami detského tela. Medzi najčastejšie „pediatrické“ príčiny teda patria:
- Aktívny rast kostí;
- Zmena mliečnych zubov a tvorba trvalých stoličiek;
- Zmena štruktúry maxilofaciálnej oblasti;
- Riedenie zubných platničiek a široké tubulárne priestory;
- Rozsiahla kapilárna sieť;
- Nedokonalý imunitný systém, nadmerná náchylnosť na patologické patogény.
Odontogénna osteomyelitída vzniká, keď patogény prenikajú z chorých zubov alebo iných infekčných ložísk zubov. [ 2 ]
Rizikové faktory
- Fyziologické a anatomické znaky štruktúry čeľuste:
- Aktívny rast kostného systému;
- Zmeny v nahrádzaní mliečnych zubov;
- Zväčšené Haversove kanály;
- Citlivé trabekuly kostí;
- Myeloidná kostná dreň náchylná na infekciu;
- Rozsiahla krvná a lymfatická sieť.
- Slabá nešpecifická obrana, oslabená únavou, stresom, podchladením, infekčnými chorobami (ARVI, adenovírus atď.), zraneniami, inými patologickými stavmi.
- Imunopatológie, vrodené aj získané, spojené s diabetes mellitus, hemopatológie atď.
- Všeobecné imunologické poruchy, dlhotrvajúca odontogénna patológia, nepriaznivé zmeny v tkanivách a cievach kostnej drene.
Patogenézy
Doteraz sú známe nasledujúce patogenetické verzie vývoja chronickej odontogénnej osteomyelitídy:
- Infekčno-embolická verzia Bobrov-Lexerovej choroby: zápalová kostná reakcia sa vyvíja v dôsledku embolického transportu infekčného agensu s jeho zablokovaním v koncových segmentoch kapilárnych ciev alebo pri ich trombóze. Porucha prietoku krvi a nesprávna trofika kostí vedú k nekróze kostí a následná infekcia so sebou nesie rozvoj hnisavého zápalu.
- Verzia alergického podmieneného stavu Dr. S. Derijanova: k odumretiu kostí dochádza v dôsledku toxických účinkov pretvorených autoimunitných teliesok ako reakcia na opakované prenikanie „cudzieho“ proteínu.
- Zápalová reakcia presahuje hranice parodontu a primárnym zdrojom a oblasťou vstupu infekčných agensov sa stáva predchádzajúca patológia mäkkých alebo tvrdých tkanív zubných štruktúr, ako aj parodontu.
- Procesy regenerácie v perioste a kosti pri akútnej osteomyelitíde chýbajú alebo sú nedostatočne prejavené, čo vedie k prevahe deštrukcie kostí a tvorbe nasledujúcich deštruktívnych ložísk.
Príznaky chronická odontogénna osteomyelitída
Od okamihu, keď infekcia prenikne do kostného tkaniva, až po objavenie sa prvých patologických prejavov môže uplynúť dlhý čas. Najprv pacient začne pociťovať nepríjemné pocity pri žuvaní jedla, potom - a v pokojnom stave. Začína sa rozvíjať periostitída. S nárastom zápalových javov sa klinický obraz rozširuje:
- Syndróm bolesti sa zvyšuje, dochádza k ožiareniu ucha, chrámu;
- Tkanivá v ústnej dutine opuchajú, ďasná sú bolestivé;
- Zuby na zapálenej strane sa stávajú patologicky pohyblivými;
- Ťažkosti s žuvaním a prehĺtaním jedla;
- Pri mandibulárnej odontogénnej osteomyelitíde je niekedy oblasť brady znecitlivená;
- Je tam zápach z úst;
- Vady reči;
- Regionálne lymfatické uzliny sú zväčšené;
- Mení okrúhosť tváre.
S rozvojom hnisavého abscesu stúpa teplota, vytvára sa fistulózny kanál, cez ktorý prúdia hnisavé hmoty smerom von.
Po akútnom období (približne 2 týždne) patológia prechádza do subakútneho štádia: hnisavá masa vychádza cez fistulu, opuch ustupuje, bolesť ustupuje, ale problémy so žuvaním pretrvávajú, zuby sú stále uvoľnené (môžu aj vypadávať). Potom sa vytvára priamo chronický priebeh odontogénnej osteomyelitídy. Klinický obraz sa stáva pomalším, niekoľko týždňov dochádza k odmietnutiu tkaniva. Po určitom čase nekrotizované tkanivá spolu s hnisom vychádzajú cez fistulózny kanál alebo sa pozoruje rozvoj rozsiahleho abscesu. [ 3 ]
Po prvé, pri exacerbácii chronickej odontogénnej osteomyelitídy sa vyskytujú príznaky všeobecnej intoxikácie:
- Zvýšená teplota;
- Celková slabosť, nevoľnosť, zimnica;
- Dyspepsia;
- Pacient je pasívny, pokožka je bledá, celkový stav je stredne ťažký až ťažký.
Pri vonkajšom vyšetrení je pozoruhodná asymetria tváre v dôsledku kolaterálneho edému mäkkých tkanív. Je prítomný mufovitý infiltrát, zuby na postihnutej strane sú pohyblivé, je prítomný edém ďasien a prechodného záhybu sliznice. Tkanivá sú hyperemické, ďasno je pri palpácii bolestivé.
Regionálne lymfatické uzliny sú zväčšené a bolestivé. Pacient nemôže otvoriť ústa alebo ich otvára s ťažkosťami a neúplne. Z ústnej dutiny cítiť hnilobný zápach. [ 4 ]
Chronická odontogénna osteomyelitída u detí
Charakteristiky priebehu odontogénnej osteomyelitídy v detstve:
- Chronický priebeh procesu u detí je oveľa menej častý ako u dospelých pacientov;
- Častejšie sa vyskytujú komplikácie, ako je lymfadenitída, flegmóny, abscesy;
- Ak sa patologický proces rozšíri na základy zubov, môže sa vyskytnúť čiastočná adentia;
- Patológia v predných zuboch nie je taká závažná ako v stoličkách;
- Pediatrická odontogénna osteomyelitída sa vyznačuje obzvlášť intenzívnym začiatkom, rýchlym rozvojom zápalovej reakcie a rýchlejšou obnovou (za predpokladu kompetentnej radikálnej liečby);
- Prakticky nedochádza k tvorbe sekvestračných kapsúl.
Etapy
Priebeh chronickej odontogénnej osteomyelitídy prechádza tromi štádiami:
- V prvej fáze akútna symptomatológia ustúpi, teplotné ukazovatele sa stabilizujú na normálnu úroveň a príznaky intoxikácie sa tiež vyrovnajú. Po určitom čase po začiatku zápalovej reakcie sa pozoruje určitá úľava: syndróm bolesti prestáva obťažovať, pacienti sa prakticky vracajú k predchádzajúcemu spôsobu života. Takýto „pokoj“ môže trvať niekoľko týždňov. Zároveň sa v kosti tvoria dutiny, hnisavá hmota z otvorov fistuly takmer nevychádza. Pri vonkajšom vyšetrení je opuch prítomný len v malej miere.
- V druhom štádiu sa opakujúci zápal vyvíja podobne ako akútna forma odontogénnej osteomyelitídy, ale teplota nepresahuje +38 °C, bolesť nie je silná a príznaky intoxikácie nemusia byť vôbec prítomné. Otvor fistuly sa upchá. Hnisavá masa sa šíri do kostných a mäkkých tkanivových štruktúr. Je možné vyvinúť komplikácie vo forme flegmónu alebo abscesu. Ich tvorba spôsobuje výskyt silného bolestivého syndrómu a horúčky: stav sa normalizuje až po opakovanom prieniku hnisu von.
- Tretia fáza je charakterizovaná deformáciou postihnutých kostných štruktúr na pozadí recidívy chronickej odontogénnej osteomyelitídy. Navonok je viditeľné zakrivenie a zmeny veľkosti kosti a tváre ako celku.
Formuláre
V závislosti od klinického a rádiologického obrazu sa rozlišujú nasledujúce formy chronickej odontogénnej osteomyelitídy:
- Deštruktívne;
- Produktívny;
- Deštruktívno-produktívna forma.
Spoločným znakom všetkých foriem chronickej osteomyelitídy je predĺžený priebeh a periodické relapsy, takže ochorenie si vyžaduje dlhodobú liečbu a lekársky dohľad.
Ktorúkoľvek z foriem ochorenia možno považovať za nestabilný stav, ktorý sa pod vplyvom provokujúceho faktora (silný pokles imunity v dôsledku vírusovej infekcie, stresu, hypotermie atď.) opäť prejaví ako relaps.
- Deštruktívny variant chronickej odontogénnej osteomyelitídy postihuje veľkú časť kostného tkaniva. V oblasti sliznice alebo kože sa objavujú fistulózne kanáliky s vyčnievajúcou granuláciou. Röntgenové snímky ukazujú lýzu kosti s tvorbou sekvestrov.
- Deštruktívno-produktívnemu variantu zvyčajne predchádza akútna osteomyelitída a dochádza k sekundárnemu imunodeficienčnému stavu. Deštrukcia a obnova kostného tkaniva prebiehajú v rovnováhe. Kostná hmota je difúzne zrastená (malé riedke ložiská a malá sekvestrácia). Sekvestračná kapsula nie je definovaná.
- Produktívny variant je inak známy ako hyperplastický: vyvíja sa u detí a mladých dospelých počas aktívneho obdobia vývoja tvárových kostí (približne 12-18 rokov). Takáto osteomyelitída sa vyznačuje obzvlášť dlhým priebehom a častými relapsmi (približne 7-krát ročne). Patogenetické indikátory tejto formy odontogénnych lézií: virulentné mikroorganizmy a slabá imunitná odpoveď tela. Sekundárne ložiská infekcie sú zvyčajne reprezentované infikovanými zubami a embryami odumretých zubov. Röntgenový snímok odhaľuje výrazné vrstvenie periostálneho kostného tkaniva s miernym trabekulárnym vzorom a malou fokálnou sklerózou.
V závislosti od lokalizácie patologického procesu sa rozlišuje odontogénna mandibulárna alebo maxilárna osteomyelitída.
- Chronická odontogénna osteomyelitída mandibuly sa prevažne šíri do alveolárneho laloku, niekedy do tela a vetvy mandibuly. Vzhľadom na anatomické a štrukturálne znaky má patológia závažný priebeh, tvoria sa viaceré malé a veľké sekvestrácie (v priebehu 6-8 týždňov). U mnohých pacientov sa v dôsledku deštruktívnych zmien vyskytujú patologické zlomeniny, spôsobené aj miernym pomliaždením čeľuste.
- Chronická odontogénna osteomyelitída maxily sa vyznačuje rýchlejším vývojom a relatívne ľahkým priebehom na rozdiel od lézií mandibuly. Tvorba sekvestrácií nastáva v priebehu 3-4 týždňov. Difúzna patológia sa vyznačuje deštruktívnymi zmenami v prednej stene maxilárneho sínusu a niekedy sa proces šíri do dolnej časti očnej dutiny.
Komplikácie a následky
V mnohých prípadoch, za predpokladu, že je pacient včas odporučený špecialistom maxilofaciálnej chirurgie a sú kompetentne navrhnuté terapeutické opatrenia, sa pacienti úplne zotavia.
Ak pacient vyhľadá lekársku pomoc neskoro alebo dostane nedostatočnú či nesprávnu liečbu, zvyšuje sa pravdepodobnosť nežiaducich účinkov a komplikácií, ako napríklad:
- Recidíva (prestavba) chronickej odontogénnej osteomyelitídy);
- Deformácie čeľuste a tváre;
- Patologické zlomeniny (vyskytujú sa pri malom mechanickom náraze, ktorý by nezlomil zdravú kosť);
- Flegmóny a abscesy tkanív tváre;
- Cievna trombóza, oklúzia kavernózneho sínusu;
- Zápal mediastina.
Medzi najčastejšie komplikácie patria:
- Sepsa - výsledok aktívneho hnisavého zápalového procesu - obzvlášť zložitá a nebezpečná patológia;
- Šírenie hnisavej infekcie v maxilofaciálnom priestore, tvorba abscesov a flegmónov;
- Vývoj zápalových procesov v dutinách;
- Flebitída žilových ciev tváre;
- Lymfadenitída;
- Zápalové lézie temporomandibulárneho kĺbu, svalové kontraktúry;
- Traumatické zlomeniny.
Najväčší počet komplikácií sa vyskytuje u pediatrických a starších pacientov. [ 5 ]
Diagnostika chronická odontogénna osteomyelitída
Diagnostické opatrenia pri podozrení na chronickú odontogénnu osteomyelitídu začínajú zberom anamnézy a vyšetrením pacienta a pokračujú rádiografiou.
Zber anamnézy umožňuje zistiť, či osoba prekonala akútnu osteomyelitídu (možno bez vyhľadania lekárskej pomoci alebo s nedodržiavaním základných terapeutických odporúčaní). V oboch prípadoch sa vykoná kompletné následné vyšetrenie pacienta. [ 6 ]
Symptomatológia chronickej odontogénnej osteomyelitídy je zvyčajne široká, takže je takmer nemožné stanoviť diagnózu len na základe klinického obrazu. Pacient je v mnohých prípadoch schopný normálne otvoriť ústa, ale niekedy je otvorenie neúplné, čo je spôsobené zápalovými zmenami žuvacích svalov.
Lymfatické uzliny sú normálne alebo mierne zväčšené a palpátorne bolestivé.
Vyšetrenie ústnej dutiny odhalí zápalový opuch, začervenanie slizníc, chorý zub alebo patologicky zmenenú dutinu predtým extrahovaného zuba. Na strane sliznice alebo kože sa nachádzajú fistulové kanáliky, cez ktoré sa vyšetrujú vytvorené sekvestrácie.
Inštrumentálna diagnostika je reprezentovaná najmä rádiografiou, magnetickou rezonanciou alebo počítačovou tomografiou. Na röntgenovom snímku sú prítomné sekvestrácie: na detekciu ochorenia je optimálne vykonať ortopantomogram alebo röntgen v prednej a laterálnej projekcii. V produktívnom priebehu ochorenia sa sekvestrácia nestanovuje, ale zvyšuje sa objem mineralizácie tkaniva, čo je spôsobené periostálnou reakciou. Navonok sa zisťuje asymetria tváre a zvýšený objem kostí.
Laboratórne testy sú predpísané ako súčasť všeobecných diagnostických opatrení. Analýza krvi ukazuje zápalové príznaky, analýza moču - bez zmien. [ 7 ]
Odlišná diagnóza
Choroby vyžadujúce diferenciálnu diagnostiku |
Základ diferenciálnej diagnostiky |
Diagnostické opatrenia a hodnotiace kritériá |
Subkutánny granulóm (odontogénny) |
Pomalý odontogénny zápalový proces v podkožnom tkanive tváre. Primárnym infekčným ložiskom je chorý zub, na ktorého úrovni sa tvorí zaoblený bezbolestný infiltrát s priemerom do 15 mm. Koža nad ním získava modročiernu farbu, na strane ústnej dutiny je nával, ktorý je možné nahmatať v submukóznej vrstve, počnúc príslušnou zubnou dutinou až po infiltrát. Periodicky dochádza k hnisaniu infiltrátu a jeho nezávislému otvoreniu s tvorbou fistuly: množstvo hnisavého výtoku je malé. Priestor granulómu je vyplnený pomalými granuláciami. |
Vykonáva sa röntgenové vyšetrenie - panoramatické, zubné, v laterálnej mandibulárnej projekcii. Mikroskopia odhaľuje granulácie rôzneho štádia zrelosti. |
Aktinomykóza čeľuste |
Sekundárna patológia je spojená so šírením špecifickej infekcie z infiltrátu mäkkých tkanív v blízkosti čeľuste. Štruktúra infiltrátu je hustá, možné sú viaceré fistulózne kanály, z ktorých sa uvoľňuje hnisavá hmota podobná drobenke. Primárna forma aktinomykózy má mnoho podobností s hyperplastickou osteomyelitídou. |
Vykonáva sa mikroskopické vyšetrenie vylúčenej masy, kožné testy s aktinolyzátom, stanovenie reakcie imunokompetentných buniek na aktinolyzát. |
Tuberkulóza čeľustných kostí |
Typické sú pomalý priebeh, ostrá bolesť, výrazné zväčšenie a bolestivé lymfatické uzliny. Môžu byť postihnuté aj iné kosti tváre a v oblasti zápalovej reakcie sa tvoria charakteristické „vtiahnuté“ jazvy. |
Predpisuje sa fluorografia (röntgenové alebo CT vyšetrenie), Mantouxov test (u detí), kultivácia exsudátu, špecifické kožné testy. |
Syfilis čeľuste |
Patológia sa vyvíja v dôsledku gummózy - tavenia kostných štruktúr v terciárnom štádiu syfilisu. Najčastejšie sú postihnuté nosové kosti, centrálne zóny maxilárnych podnebných výbežkov a alveolárny výbežok maxily. Typická je tvorba zmäkčujúcich oblastí a osifikačnej periostitídy (v závislosti od formy ochorenia). |
Používajú sa sérologické diagnostické metódy. |
Benígne nádorové procesy (hnisanie odontogénnej cysty, osteoklastóm, eozinofilný granulóm, osteoidosteóm). |
Benígne nádory často rastú bezbolestne, neexistujú žiadne akútne zápalové príznaky. Periodické znižovanie a zväčšovanie objemu novotvaru nie je pre takéto patológie charakteristické. |
Vykonáva sa röntgenové vyšetrenie (panoramatické, dentálne, laterálna mandibulárna projekcia) a počítačová tomografia. Rozhodujúci je výsledok histologickej analýzy. |
Ewingov sarkóm |
Patológia má mnoho príznakov podobných chronickej osteomyelitíde. Ewingov sarkóm je sprevádzaný horúčkou, leukocytózou, lokálnou bolesťou kostí, opuchom. Progresia nádoru je spočiatku pomalá, potom sa prudko zrýchľuje. Tvorba sekvestrácií nie je typická. |
Používa sa röntgenové vyšetrenie, počítačová alebo magnetická rezonancia, biopsia. Diagnóza sa stanoví na základe výsledkov histologickej analýzy. |
Liečba chronická odontogénna osteomyelitída
Terapeutické postupy zahŕňajú nasledujúce kroky:
- Chirurgická liečba:
- Extrakcia fokálneho zuba;
- Periostómia;
- Osteoperforácia;
- Otvorenie perimandibulárneho hnisavého zápalového ložiska.
- Konzervatívna terapia:
- Antibiotická terapia makrolidmi, ktoré inhibujú rast 100 % kmeňov Bacteroides a Fusobacterium, cefalosporíny III. generácie, penicilíny chránené inhibítormi;
- Vankomycín a karbapenémy sa v ťažkých situáciách stávajú rezervnými liekmi;
- Užívanie desenzibilizujúcich liekov a imunokorektorov;
- Cievna a protizápalová terapia;
- Infúzna a vitamínová terapia.
Kritériami pre účinnú liečbu sú absencia bolesti v postihnutej oblasti, absencia zápalových príznakov a fistuly.
Možné predpisy liekov:
- Cefazolín 500 – 1 000 mg, cefuroxím 750 – 1 500 mg s metronidazolom 0,5 % 100 ml;
- Ketoprofén 100 mg na 2 ml alebo perorálne 150 mg (predĺžená verzia je 100 mg), ibuprofén 100 mg na 5 ml alebo perorálne 600 mg;
- Hemostatický Etamsilat 12,5% 2 ml intravenózne alebo intramuskulárne.
Po ukončení liečby je pacient zaregistrovaný a sledovaný špecialistom maxilofaciálnej chirurgie (návštevy - dvakrát ročne). Kontrolná rádiografia alebo panoramatická tomografia je povinná a v prípade indikácie sa vykonáva zubná protetika. [ 8 ]
Prevencia
Je celkom možné zabrániť vzniku chronickej odontogénnej osteomyelitídy - napríklad, ak budete počúvať rady lekárov a dodržiavať nasledujúce odporúčania:
- Dodržiavajte dôkladnú ústnu hygienu, včas dezinfikujte infekčné ložiská zubov - najmä kaz, pulpitídu a parodontitídu;
- Včas navštívte zubára, neignorujte prvé prejavy ochorenia;
- Sledovať zdravie celého tela;
- Prísne dodržiavajte všetky lekárske predpisy, neliečte sa sami.
Vo všeobecnosti prevencia spočíva v eliminácii faktorov, ktoré by mohli viesť k rozvoju odontogénnej osteomyelitídy, ako aj v racionalite liečby tohto ochorenia od jeho akútneho štádia. Je dôležité čo najskôr lokalizovať hnisavý zápalový proces, zabrániť nekróze kostného tkaniva a jeho ďalšej sekvestrácii: pacient by mal byť pri prvých príznakoch patológie hospitalizovaný na chirurgickom lôžkovom oddelení.
Predpoveď
Bohužiaľ, ochorenie je často komplikované patologickými zlomeninami, ankylózami maxily, tvorbou falošných kĺbov a jazvovými kontraktúrami žuvacích svalov. Pri produktívnom type patológie sa môže vyvinúť renálna a srdcová amyloidóza.
Pre zlepšenie prognózy je dôležité včas vyhľadať lekársku pomoc, dezinfikovať infekčné ložiská v tele, posilniť imunitu a starostlivo dodržiavať všetky predpisy lekára.
Pri včasnej diagnóze a správnej liečbe pacienta chronická odontogénna osteomyelitída vo väčšine prípadov končí zotavením. Nepriaznivý priebeh so vzostupným šírením hnisavej infekčnej reakcie môže spôsobiť rozvoj meningitídy, encefalitídy, mozgového abscesu. Pri zostupnom šírení existuje nebezpečenstvo vzniku pľúcneho abscesu, mediastinitídy, sepsy. Takéto komplikácie významne zvyšujú riziko úmrtia.
Literatúra
Dmitrieva, LA Terapeutická stomatológia: národný sprievodca / editovali LA Dmitrieva, YM Maksimovskiy. - 2. vyd. Moskva: GEOTAR-Media, 2021.

