Lekársky expert článku
Nové publikácie
Herpetická encefalitída
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Pravdepodobnosť infekcie vírusmi Herpes simplex je veľmi vysoká. Predpokladá sa, že prevažná väčšina dospelej populácie planéty je séropozitívna na labiálny herpes. Zákernosť tohto intracelulárneho parazita spočíva v tom, že môže dlhodobo zostať latentný a za priaznivých podmienok pre jeho vývoj môže ovplyvniť centrálny nervový systém.
Encefalitída je zápal mozgového parenchýmu s neurologickou dysfunkciou, ktorý môže byť spôsobený infekčnými, postinfekčnými a neinfekčnými príčinami.[ 1 ] Infekcia predstavuje približne 50 % identifikovateľných prípadov a je najčastejšou etiologickou kategóriou encefalitídy.[ 2 ]
Herpetická encefalitída je pomerne zriedkavé a závažné ochorenie, ktorého väčšinu prípadov spôsobuje vírus prvého typu. Pri absencii včasnej diagnózy a antivírusovej terapie je ochorenie sprevádzané vysokou úmrtnosťou a veľkým počtom závažných neurologických komplikácií spojených s lokálnym postihnutím limbického systému mozgu.
Slovo herpes sa prekladá ako „plazenie“ alebo „plazenie“ a odkazuje na herpetické kožné lézie. Goodpasture [ 3 ] a ďalší preukázali, že materiál z herpetických lézií na pyskoch oka a genitáliách spôsobil encefalitídu po naočkovaní do zjazvenej rohovky alebo kože králikov. V 20. rokoch 20. storočia bola Mathewsonova komisia medzi prvými, ktorí oznámili, že HSV spôsobuje encefalitídu u ľudí. Prvá pediatrická správa o HSVE bola publikovaná v roku 1941. [ 4 ] Prvý prípad u dospelého, 25-ročného muža s bolesťou hlavy, horúčkou, afáziou a rozšírením ľavej zrenice, bol hlásený v roku 1944. [ 5 ] Postmortálna patológia odhalila početné petechie a ekchymózy s perivaskulárnym lymfocytovým zúžením v ľavom temporálnom laloku, strednom mozgu a bedrovej chrbtici. Boli identifikované intranukleárne inklúzie a vírus bol izolovaný z mozgu pacienta. Od týchto prvých správ sa dosiahol významný pokrok v patobiológii, diagnostike a liečbe HSVE.
Epidemiológia
Herpetická encefalitída postihuje každý rok na celom svete dvoch až štyroch ľudí z milióna. Spomedzi všetkých encefalitíd rôzneho pôvodu tvoria herpetické prípady približne 15 %, pričom toto číslo sa z roka na rok mierne zvyšuje alebo znižuje.
V 60 – 90 % prípadov sa u pacientov zistí herpesvírus HSV-1. [ 6 ] Väčšina odborníkov nezaznamenáva súvislosť medzi výskytom ochorenia a ročným obdobím, niektorí však naznačujú, že herpesová encefalitída sa vyskytuje častejšie na jar.
Ochorieť môže osoba akéhokoľvek pohlavia a veku, avšak približne tretina prípadov sa vyskytuje v detstve a dospievaní (do 20 rokov) a polovica sa vyskytuje u pacientov, ktorí prekročili vekovú hranicu polstoročia.
Hoci je encefalitída u infikovaných jedincov zriedkavá, HSV-1 je trvalo najčastejšou príčinou sporadickej encefalitídy na celom svete.[ 7 ],[ 8 ] Výskyt HSV na celom svete sa odhaduje na 2 až 4 prípady/1 000 000,[ 9 ] a výskyt v Spojených štátoch je podobný. Existuje bimodálne rozdelenie s vrcholom výskytu u detí (<3 roky) a opäť u dospelých >50 rokov, ale väčšina prípadov sa vyskytuje u jedincov nad 50 rokov bez ohľadu na pohlavie.[ 10 ],[ 11 ]
Príčiny herpetická encefalitída
Väčšina odborníkov sa prikláňa k presvedčeniu, že k rozvoju tohto ochorenia dochádza v dôsledku aktivácie herpesvírusov, ktoré existujú latentne a integrovali sa do reťazcov DNA buniek nervového tkaniva.
Primárna infekcia HSV-1 alebo 2 sa môže vyskytnúť vo forme zápalového procesu v kôre, podkôre a bielej hmote mozgu a byť jediným prejavom infekcie. Takéto prípady sú typické pre prvé stretnutie s herpes vírusom v detstve a dospievaní.
Difúzna infekcia vírusom herpes simplex, keď sú do procesu zapojené viscerálne orgány a koža, sa často môže rozšíriť do centrálneho nervového systému s rozvojom encefalitídy.
U prevažnej väčšiny pacientov s herpetickým zápalom mozgovej hmoty sa zistí vírus herpes simplex typu 1 (HSV-1), ktorý sa prejavuje svrbivými pľuzgiermi na perách, oveľa menej často - druhý (HSV-2), tzv. genitálny. V prípadoch chronickej pomalej encefalitídy sa zisťuje HSV-3 (herpes zoster, spôsobujúci ovčie kiahne/pásový opar), HSV-4 (vírus Epstein-Barrovej, spôsobujúci Filatovovu chorobu alebo infekčnú mononukleózu), cytomegalovírus HSV-5, ľudské herpesvírusy HSV-6 a HSV-7, ktoré sa „všimnú“ pri vzniku syndrómu chronickej únavy. Niekedy sú u jedného pacienta bunky rôznych tkanív postihnuté vírusmi rôznych kmeňov (zmiešaná forma). Takže teoreticky môže poškodenie všetkými týmito typmi viesť k herpetickej encefalitíde.
Komplikáciu v podobe zápalu mozgu niekedy spôsobuje tzv. herpetická angína. Presne vzaté, toto ochorenie nemá nič spoločné s herpes vírusom. Preto je encefalitída, ktorá sa vyskytuje na jeho pozadí, vírusová, ale nie herpetická. Pôvodcom je vírus Coxsackie - enterovírus. S herpesom ho spája ich vírusová povaha - schopnosť parazitovať vo vnútri buniek vrátane mozgu. To isté platí pre také ochorenie, ako je herpetická stomatitída. V skutočnosti je takzvaná herpetická angína (stomatitída) to isté ochorenie, len pri angíne je vo väčšej miere postihnutá sliznica hltana, na ktorej sa objavujú vezikuly, pripomínajúce herpes. Pri stomatitíde je vo väčšej miere postihnutá sliznica ústnej dutiny. Moderná medicína nazýva túto patológiu enterovírusovou vezikulárnou faryngitídou alebo stomatitídou v závislosti od prevládajúcej oblasti vyrážky a s ňou spojených nepríjemných pocitov. Tieto ochorenia zvyčajne končia celkom dobre, s úplným uzdravením, avšak v zriedkavých prípadoch sa môžu vyvinúť komplikácie vo forme vírusovej encefalitídy, ktorej príznaky sú identické s herpesom.
Herpesvírusy, ktoré postihujú ľudské kožné bunky alebo sliznice orolabiálnej zóny, sa v nich zabudujú, začnú sa množiť a migrovať po celom tele hematogénnou a lymfogénnou cestou, pričom sa dostanú k nervovým bunkám. Po potlačení aktívneho štádia, ktoré sa vyvinie po infekcii, sa vírusy zabudujú do svojho genetického aparátu a zostávajú v nervových bunkách v „spiacom“ stave, nemnožia sa a u väčšiny nosičov sa neprejavujú. V štúdiách s postmortálnym oligonukleotidovým sondovaním bola DNA vírusu herpes simplex nájdená v neurónoch mozgového tkaniva väčšiny zosnulých ľudí, ktorých príčina smrti absolútne nesúvisela s infekciou týmto mikroorganizmom. Bolo zistené, že zavedenie herpesvírusu do buniek, najmä nervového tkaniva, nie je vždy sprevádzané jeho reprodukciou a smrťou hostiteľskej bunky. Zvyčajne inhibuje replikáciu cudzieho vírusu a mikroorganizmus prechádza do inkubačného stavu.
Ale pod vplyvom určitých spúšťacích faktorov sa herpes vírus aktivuje a latentný priebeh infekcie sa zmení na akútny alebo subakútny proces, pričom mozgové tkanivo nemusí byť nevyhnutne ovplyvnené.
Rizikové faktory
Rizikové faktory, ktoré spúšťajú proces reaktivácie, neboli presne stanovené. Predpokladá sa, že to môžu byť lokálne poranenia tváre, stres, podchladenie alebo prehriatie, imunosupresia, hormonálne výkyvy, časté očkovania a neopatrné správanie po nich. Dôležitý je vek, dojčatá a starší ľudia sú najviac ohrození vznikom herpetickej encefalitídy.
Patogenézy
Patogenéza herpes encefalitídy nie je jednotná. Predpokladá sa, že u osôb infikovaných prvýkrát vstupuje vírus herpes simplex typu 1 (detstvo a dospievanie) do buniek mozgovej hmoty z epitelu sliznice nosohltana. Po prekonaní tkanivovej bariéry mikroorganizmus migruje neurogénne (pozdĺž neuritov čuchových neurónov) do čuchovej bulbu a za priaznivých podmienok pre svoj vývoj spôsobuje zápal mozgovej hmoty.
Mechanizmy, ktorými sa HSV dostáva do centrálneho nervového systému (CNS) u ľudí, nie sú jasné a zostávajú predmetom diskusie. Medzi najpravdepodobnejšie cesty patrí retrográdny transport cez čuchový alebo trojklanný nerv [ 12 ], [ 13 ] alebo hematogénna diseminácia. Vírusový tropizmus orbitofrontálneho a mezotemporálneho laloku vo väčšine prípadov vyvracia hematogénnu disemináciu. Experimentálne údaje u zvierat podporujú prenos do CNS jednou alebo oboma dráhami – trojklanným a čuchovým – a naznačujú, že virióny sa môžu diseminovať do kontralaterálneho temporálneho laloku cez prednú komisúru. [ 14 ]
Na rozdiel od iných hlavových nervov so senzorickými funkciami, dráhy čuchového nervu neprechádzajú talamom, ale sú priamo spojené s frontálnym a mezotemporálnym lalokom (vrátane limbického systému). Existujú určité dôkazy podporujúce rozšírenie čuchovej funkcie na CNS u ľudí, ale chýbajú definitívne údaje.[ 15 ],[ 16 ] Trigeminálny nerv inervuje mozgové blany a môže zasahovať do orbitofrontálneho a mezotemporálneho laloku.[ 17 ] Keďže sa však trigeminálne senzorické jadrá nachádzajú v mozgovom kmeni, dalo by sa očakávať, že relatívne zriedkavá encefalitída mozgového kmeňa spojená s HSVE bude častejšia, ak by to bola vo väčšine prípadov primárna cesta vstupu do CNS.[ 18 ],[ 19 ]
Či je HSVE reaktiváciou latentného vírusu alebo je spôsobená primárnou infekciou, je tiež predmetom diskusie; môžu sa vyskytnúť oba faktory. Medzi navrhované patogénne mechanizmy patrí reaktivácia latentného HSV v trigeminálnych gangliách s následným šírením infekcie do temporálnych a čelových lalokov, primárna infekcia CNS alebo prípadne reaktivácia latentného vírusu v samotnom mozgovom parenchýme.[ 20 ],[ 21 ] V najmenej polovici prípadov HSVE je vírusový kmeň zodpovedný za encefalitídu odlišný od kmeňa spôsobujúceho herpetické kožné lézie u toho istého pacienta, čo naznačuje možnosť primárnej infekcie CNS.[ 22 ]
Infekcia HSV spúšťa silnú reakciu vrodeného imunitného systému, až kým adaptívny imunitný systém nepomôže eliminovať aktívnu infekciu. V počiatočnej fáze imunitnej reakcie na HSV receptory rozpoznávania vzorcov nazývané Toll-like receptory (TLR) nachádzajúce sa na bunkách vrodeného imunitného systému rozpoznávajú a viažu sa na molekulárne vzory spojené s patogénom. [ 23 ] To spúšťa dimerizáciu TLR, ktorá následne aktivuje signálne dráhy, ktoré iniciujú produkciu prozápalových cytokínov, ako sú interferóny (IFN), faktor nekrózy nádorov a rôzne interleukíny. [ 24 ] IFN prispievajú k rezistencii hostiteľa voči proliferácii vírusov prostredníctvom aktivácie signálnej dráhy Jak-Stat [ 25 ] a spustením produkcie enzýmov RNázy, ktoré degradujú bunkovú RNA (hostiteľskú aj vírusovú), a dvojvláknovej RNA-dependentnej proteínkinázy, ktorá zastavuje bunkovú transláciu. [ 26 ] Nedostatky v imunitnej odpovedi na HSV (napr. defekty v dráhe TLR-3, vrátane samotného TLR3, UNC93B1, IFN-β indukujúceho adaptér obsahujúce doménu TIR, faktor-3 súvisiaci s receptorom faktora nekrózy nádorov, kináza 1 viažuca TANK alebo regulačný faktor-3 IFN) spôsobujú, že je hostiteľ náchylný na HSVE. [ 27 ], [ 28 ]
Zápalová kaskáda spúšťa adaptívnu imunitu, ktorá môže viesť k nekróze a apoptóze infikovaných buniek. Hoci imunitná odpoveď hostiteľa je kľúčová pre prípadnú kontrolu vírusu, zápalová odpoveď, najmä nábor aktivovaných leukocytov, môže prispieť k deštrukcii tkaniva a následným neurologickým následkom.[ 29 ],[ 30 ]
Po primárnej infekcii vírus vytvorí latentný stav, ktorý trvá celý život hostiteľa, a zostáva v latentnom stave, pokiaľ nie je reaktivovaný.[ 31 ] Na vytvorenie a udržanie latencie je potrebné vyvážiť množstvo zložitých procesov. Patria sem umlčanie vírusových génov v lytickej fáze, zrušenie obranných mechanizmov hostiteľskej bunky (napr. apoptóza) a vyhýbanie sa imunite hostiteľa vrátane vrodených aj adaptívnych imunitných odpovedí (napr. zníženie expresie hlavného histokompatibilného komplexu).[ 32 ],[ 33 ] HSV-špecifické CD8+ T bunky sa nachádzajú v trigeminálnych gangliách a prispievajú k udržaniu vírusovej latencie.[ 34 ] Počas reaktivácie dochádza k expresii vírusových génov prechodne organizovaným spôsobom, ako bolo nedávno preskúmané.[ 35 ] Po reaktivácii môže vírus infikovať susedné neuróny a cestovať do tkanív inervovaných infikovanými dorzálnymi koreňovými gangliami, čo spôsobuje recidívu ochorenia a uvoľňuje infekčné vírusové častice, ktoré sa môžu preniesť na iných.
V ranom detstve sa najčastejšie zisťuje vírus HSV-2. Väčšina infekcií sa vyskytuje počas prechodu dieťaťa pôrodnými cestami matky, ak sa práve nachádza v akútnom štádiu ochorenia (na genitáliách sa objavujú vyrážky). Pravdepodobnosť infekcie v čase pôrodu je najvyššia, preto sa ženám s akútnym genitálnym herpesom zvyčajne odporúča pôrod cisárskym rezom.
Oveľa menej často môže byť herpesová encefalitída u novorodencov dôsledkom vnútromaternicovej infekcie a môže byť spôsobená aj kontaktom s chorým rodičom alebo zástupcom personálu pôrodnice po narodení, ale takéto prípady sú oveľa menej časté.
Dospelí pacienti s touto neuroinfekciou mali v minulosti zvyčajne herpesové vyrážky alebo boli podľa výsledkov testov séropozitívni na vírusy herpes simplex. Encefalitída sa môže vyvinúť pri opakovanej infekcii iným kmeňom vírusu – v tomto prípade sa na sliznici ústnej dutiny alebo hltana (nosa) nachádza kmeň herpes vírusu, odlišný od toho, ktorý postihol mozgové tkanivo. Rôzne kmene sa nachádzajú približne u štvrtiny pacientov s herpetickou encefalitídou.
Tri štvrtiny zostávajúcich pacientov majú orolabiálne kmene vírusu identické s tými, ktoré sa nachádzajú v mozgovom tkanive. V tomto prípade sa predpokladajú dva scenáre. Prvá možnosť zvažuje hypotézu, že vírus je latentný v uzlinách trojklanného nervu alebo sympatických reťazcoch a po neurogénnej reaktivácii (pozdĺž nervov inervujúcich strednú lebečnú jamu) sa dostane do mozgového tkaniva. Druhá možnosť predpokladá, že vírus sa po infekcii už dostal do neurónov mozgu a nachádzal sa tam v latentnom stave, kde sa za priaznivých podmienok reaktivoval.
Replikácia herpesvírusu prebieha intracelulárne, pričom vznikajú intranukleárne inklúzie, ktoré ovplyvňujú neuróny, pomocné bunky (glia) a ničia interneuronálne spojenia.
Ako sa prenáša herpesová encefalitída?
Blízky kontakt s pacientom nepredstavuje nebezpečenstvo z hľadiska priamej infekcie herpetickou encefalitídou. Prenáša sa iba samotný vírus. Najčastejšie sa to deje pri priamom kontakte s infikovanou osobou v akútnom štádiu, keď má orolabiálne, genitálne a kožné vyrážky. Nie nadarmo sa herpes nazýva aj „choroba bozkávania“. Tekutý sekrét z nahromadenia vezikúl na perách pacienta je jednoducho presýtený vírusmi, jeho sliny a výtok z nosa sú tiež zasiate patogénmi. Infekcia postihuje poškodenú pokožku (s mikrotrhlinami, škrabancami), keď sa kvapôčky slín zasiate mikroorganizmami alebo rhinobronchiálnym sekrétom dostanú do kože pri kašľaní a kýchaní pacienta, počas emotívneho rozhovoru alebo počas priameho kontaktu, napríklad pri bozkávaní. U malých detí môže vírus preniknúť aj cez neporušenú kožu. Nakaziť sa je možné striedavým používaním toho istého uteráka, riadu, rúžu a inými podobnými činnosťami.
Prvým a druhým typom bunkového parazita sa môžete nakaziť počas orálne-genitálneho sexu s infikovaným partnerom. A ak sú vezikuly na perách jasne viditeľné, potom je často problematické určiť aktívnu fázu HSV-2 (sexuálnu), pretože väčšina infikovaných ľudí môže mať exacerbácie v latentnej forme a samotný pacient to jednoducho nemusí tušiť.
Je tiež možné sa nakaziť v latentnom štádiu. Zvyčajne sa to deje pri častom priamom kontakte slizníc alebo pri poraneniach a mikropoškodeniach na kontaktných plochách tela zdravého človeka.
Genitálny herpes sa prenáša z matky infikovanej počas tehotenstva na jej dieťa vertikálne (in utero) a kontaktom počas pôrodu.
Príznaky herpetická encefalitída
Prvé príznaky ochorenia sú nešpecifické a pripomínajú prejavy mnohých akútnych infekčných ochorení. V skorom štádiu sa pozoruje vysoká teplota (39 ℃ a viac), zhoršujúca sa bolesť hlavy v čele a spánkoch, slabosť, ospalosť a strata chuti do jedla. K príznakom celkovej intoxikácie sa v prvých hodinách ochorenia pripája nevoľnosť a vracanie, približne u polovice postihnutých. Pomerne rýchlo sa v skorom štádiu, na druhý alebo tretí deň, začínajú objavovať neurologické príznaky, ktoré naznačujú možnosť herpetickej encefalitídy.
Pacient sa začína správať nevhodne a poruchy správania progredujú. Objavuje sa zmätenosť, pacient stráca priestorovo-časovú orientáciu, niekedy prestáva rozpoznávať blízke osoby, zabúda na slová, udalosti. Pozorujú sa halucinácie - sluchové, zrakové, čuchové, hmatové, fokálne a dokonca aj generalizované epileptiformné záchvaty, ktoré naznačujú poškodenie limbickej časti mozgu. Poruchy správania môžu byť výrazné, niektorí pacienti prežívajú stav delíria - sú hyperexcitabilní, agresívni, nekontrolovateľní. V niektorých prípadoch (s poškodením mediálnych bazálnych oblastí temporálnych lalokov vírusom) sa pozorujú operkulárne záchvaty - pacient vykonáva automatické žuvacie, cmúľacie, prehĺtacie pohyby.
Herpesová encefalitída u malých detí je často sprevádzaná myoklonickými záchvatmi.
Kontakt s pacientom už v ranom štádiu predstavuje určité ťažkosti spojené so spomalením mentálnych reakcií, výpadkami pamäti, zmätenosťou a otupením vedomia.
Včasné štádium herpetickej encefalitídy zvyčajne trvá niekoľko dní, niekedy až týždeň, ale môže rýchlo postupovať a v priebehu niekoľkých hodín prejsť do štádia vrcholu ochorenia, ktoré sa vyznačuje poruchami vedomia až po rozvoj soporu a kómy. V stave soporu pacient chýba vedomie, nereaguje na oslovenie, ale motorické reakcie na bolesť, svetlo a sluchové podnety sú zachované. [ 36 ], [ 37 ]
V sérii 106 prípadov HSVE boli hlavnými dôvodmi hospitalizácie záchvaty (32 %), abnormálne správanie (23 %), strata vedomia (13 %) a zmätenosť alebo dezorientácia (13 %).[ 38 ]
Medzi príznaky naznačujúce rozvoj kómy u pacienta patria poruchy dýchacieho rytmu s periodickými pauzami (apnoe), motorické poruchy na oboch stranách, príznaky dekortikácie (vyrušenie funkcií mozgovej kôry) a decerebrácie (vyrušenie prednej časti mozgu). Tieto posturálne reakcie sú mimoriadne nepriaznivé znaky.
Pozícia indikujúca nástup dekortikálnej rigidity je, keď sú horné končatiny pokrčené a dolné končatiny natiahnuté. Pozícia decerebrácie je, keď je telo pacienta natiahnuté do šnúry, všetky končatiny sú natiahnuté, extenzorové svaly sú napäté, končatiny sú vyrovnané. Stupeň poškodenia mozgového kmeňa je určený stupňom poruchy vedomia a dysfunkciou tvárových a bulbárnych nervov.
Pri absencii adekvátnej liečby sa vyvíja mozgový edém, ktorý posúva polohu jeho kmeňa vo vzťahu k iným štruktúram. Časté je, že temporálne oblasti mozgu sú zakliesnené do tentoriálneho otvoru, čo je sprevádzané triádou symptómov: strata vedomia, rôzne veľkosti zreníc (anizokória); oslabenie jednej polovice tela. Pozorujú sa aj ďalšie ložiskové lézie mozgu a hlavových nervov.
Štádium regresie herpetickej encefalitídy nastáva do konca mesiaca od začiatku ochorenia a jej trvanie sa dá vypočítať v mesiacoch. Približne pätina pacientov sa úplne uzdraví, zvyšok má celoživotný neurologický deficit rôznej závažnosti. Môže ísť o lokálne psychomotorické poruchy alebo sa môže vyskytnúť vegetatívny stav.
Herpetickú encefalitídu u novorodencov najťažšie znášajú predčasne narodené a oslabené deti. Často majú ochorenie vo fulminantnej nekrotickej forme alebo sa u nich rýchlo rozvíja respiračné zlyhanie, ktoré vedie ku kóme. Zvyčajne sa nevyskytujú vyrážky, ale takmer vždy sa vyskytujú kŕče, paréza, v dôsledku čoho je narušený prehĺtací reflex a dieťa nemôže jesť.
Dojčatá narodené v termíne majú zvyčajne miernejší priebeh. Stav sa postupne zhoršuje - hypertermia, dieťa je slabé a rozmarné, chýba chuť do jedla. Neskôr sa môžu pridať neurologické príznaky - kŕče, myoklonus, paréza.
Chronická progresívna herpetická encefalitída u novorodencov sa prejavuje príznakmi v prvom alebo druhom týždni života. Dieťaťu stúpa teplota, stáva sa letargickým a kňučivým, na hlave a tele sa objavujú charakteristické vezikuly a neskôr sa pridávajú epileptiformné príznaky. Bez liečby môže dieťa upadnúť do kómy a zomrieť.
Herpetická encefalitída u dospelých a starších detí sa tiež vyskytuje s rôznym stupňom závažnosti. Klasický akútny priebeh ochorenia spôsobeného vírusom prvého a druhého typu je opísaný vyššie. Subakútny sa vyznačuje relatívne menej výraznými príznakmi intoxikácie a neurologického deficitu. Nedosahuje komatózny stav, ale vždy je prítomná hypertermia, bolesť hlavy, fotofóbia, nevoľnosť, febrilné záchvaty, ospalosť, kognitívne poruchy, zábudlivosť, zmätenosť.
Okrem toho existujú aj „miernejšie“ varianty ochorenia. Chronická pomalá herpetická encefalitída je progresívna vírusová lézia mozgu, ktorá najčastejšie postihuje ľudí nad 50 rokov. Príznaky sa od akútneho priebehu líšia postupným zvyšovaním. Človek pociťuje neustálu zvýšenú únavu, progresívnu slabosť. Jeho teplota sa môže periodicky, napríklad večer, zvyšovať na subfebrilné hodnoty alebo môže mať konštantnú subfebrilnú teplotu. Na pozadí zvýšeného nervového a fyzického stresu, stresu, po prechladnutí a chrípke sa spravidla pozoruje zhoršenie pomalého procesu. Zvyšuje sa asténia tela, ktorá nakoniec vedie k zníženiu intelektuálneho potenciálu, strate pracovnej kapacity a demencii.
Jednou z foriem pomalej herpetickej encefalitídy je syndróm chronickej únavy, ktorého spúšťačom je zvyčajne predchádzajúce ochorenie s príznakmi podobnými chrípke. Po ňom sa pacient dlhodobo (viac ako šesť mesiacov) nemôže zotaviť. Cíti neustálu slabosť, je unavený z bežnej dennej záťaže, ktorú si pred chorobou nevšimol. Neustále si chce ľahnúť, jeho výkon je nulový, pozornosť je rozptýlená, pamäť zlyháva atď. Príčinou tohto stavu sa v súčasnosti považuje neurovírusová infekcia a za najpravdepodobnejšie etiologické faktory sa nazývajú herpesvírusy, a to nielen jednoduchý herpes, ale aj HSV-3 - HSV-7.
Typy herpetickej encefalitídy sa klasifikujú podľa rôznych kritérií. Podľa závažnosti symptómov (formy priebehu) sa ochorenie delí na akútne, subakútne a chronicky recidivujúce.
V závislosti od stupňa poškodenia mozgového tkaniva sa rozlišuje fokálny a difúzny zápalový proces.
Lokalizácia lézií sa odráža v nasledujúcej klasifikácii:
- zápal prevažne sivej hmoty mozgu - polioencefalitída;
- prevažne biela - leukoencefalitída;
Generalizovaný proces, ktorý postihuje všetky tkanivá, je panencefalitída.
Komplikácie a následky
Herpetická encefalitída je potenciálne liečiteľné ochorenie, ale včasná liečba má veľký význam. Pri jej absencii alebo neskorom nástupe ochorenie často spôsobuje smrť pacienta alebo závažné neuropsychiatrické komplikácie. Najzávažnejším dôsledkom herpetickej encefalitídy je akinetický mutizmus alebo progresívny vegetatívny stav. Pacient úplne stráca schopnosť intelektuálnej činnosti, nehovorí ani sa nehýbe, plne sa obnoví iba cyklus spánku a bdenia. Okrem toho je zachovaná funkcia dýchania a krvného obehu. Všetky ostatné životné procesy prebiehajú abnormálne: pacient nie je schopný jesť, piť, sledovať osobnú hygienu, nekontroluje vyprázdňovanie čriev a močového mechúra. Tento stav je nezvratný a je dôsledkom rozsiahleho poškodenia mozgového tkaniva. Vyvíja sa u pacientov po prebudení z dlhej kómy.
Mnohí pacienti, ktorí prekonali závažný priebeh herpetickej encefalitídy, trpia celoživotnými pretrvávajúcimi neuropsychiatrickými poruchami rôznej závažnosti: hemiparéza, hemiplégia, poruchy zraku a sluchu (často na jednej strane), epileptiformné záchvaty. [ 39 ]
Diagnostika herpetická encefalitída
Myšlienku takejto diagnózy naznačuje predovšetkým prítomnosť neurologických porúch - neprimerané správanie, záchvaty, zmätenosť, ktoré sa prejavujú príznakmi, ako je vysoká teplota a silná bolesť hlavy.
Ak existuje podozrenie na herpetickú encefalitídu, urgentne sa predpisujú testy (mikroskopické vyšetrenie mozgovomiechového moku a jeho polymerázová reťazová reakcia na detekciu fragmentov genotypu herpesvírusu), ako aj inštrumentálne vyšetrenia, z ktorých najinformatívnejšia je nukleárna magnetická rezonancia. Ak to nie je možné, vykonáva sa počítačová tomografia a elektroencefalografia [ 40 ], ktoré môžu byť užitočné na posúdenie účinnosti antikonvulzív. Zákernosť ochorenia však spočíva v tom, že v počiatočných štádiách vývoja diagnostické kritériá nemusia presiahnuť normu. Potom sa vyšetrenia opakujú počas prvého týždňa.
Polymerázová reťazová reakcia mozgovomiechového moku poskytuje výsledky s vysokou presnosťou a umožňuje nahradiť také traumatické vyšetrenie, ako je biopsia mozgovej hmoty. Zistené fragmenty DNA herpesvírusu naznačujú herpetickú etiológiu encefalitídy a pozitívny výsledok štúdie pretrváva týždeň po začatí antivírusovej liečby.
Mikroskopia miechovej hmoty odhaľuje lymfocytózu, prítomnosť erytrocytov (v hemoragickej forme), zvýšené hladiny bielkovín a znížené alebo normálne hladiny glukózy.
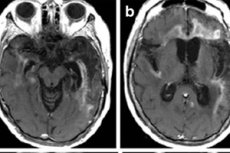
Hlavnou zobrazovacou metódou je nukleárna magnetická rezonancia (MRI). Používa sa v naliehavých prípadoch. Okrem toho umožňuje objasniť, či pacient môže podstúpiť lumbálnu punkciu na analýzu. Herpes encefalitída na MRI ukazuje zvýšené signály v temporálnych lalokoch alebo inzulárnej oblasti mozgovej kôry, na povrchu orbitálnych frontálnych gyrií, ktoré sa vyznačujú jednostranným alebo obojstranným poškodením bez symetrie. Tieto výsledky nemajú špecifickosť, ale spolu s klinickými príznakmi a laboratórnymi údajmi vo väčšine prípadov umožňujú presnú diagnózu. [ 41 ]
Včasná diagnostika nie vždy potvrdí diagnózu: u 10 % pacientov sú údaje z mikroskopie mozgovomiechového moku a MRI a u 5 % výsledky PCR falošne negatívne. [ 42 ] U väčšiny pacientov však aspoň niektoré vyšetrenia potvrdia diagnózu a následné vizualizácie odhalia zjavné a progresívne zmeny – prítomnosť edému a krvácania, difúzne šírenie lézií.
Odlišná diagnóza
V prvom rade je potrebné identifikovať pôvod patogénu, pretože hlavná liečba je zameraná na jeho neutralizáciu: vírusová encefalitída si vyžaduje masívnu antivírusovú liečbu, bakteriálna encefalitída antibiotiká, parazitárna encefalitída vhodné antiparazitiká atď. V tomto zmysle zohrávajú rozhodujúcu úlohu výsledky testov, najmä PCR. [ 43 ], [ 44 ]
Herpetickú encefalitídu treba odlišovať od sklerózy multiplex, neoplazmov, abscesov, porúch mozgového obehu, napríklad pri mozgovej príhode v povodí strednej mozgovej tepny sú bazálne gangliá zvyčajne poškodené (čo je viditeľné na MRI), zatiaľ čo pri herpetickej encefalitíde nie sú postihnuté, myelitída - zápal miechy, najmä preto, že diseminovaná neuroinfekcia sa často šíri do oblastí miechy (herpetická encefalomyelitída).
Vírus HSV-2 spôsobuje zápal mäkkých mozgových membrán (herpetická meningitída) častejšie ako HSV-1, hoci je zriedkavo lokalizovaný. Zápal sa rýchlo šíri do mozgovej hmoty - neurónov a gliových buniek a vyvíja sa herpetická meningoencefalitída. Ak sa zistí pôvod patogénu, princíp liečby je podobný (antivírusová terapia). Postihnutá oblasť je však väčšia a komplikácie a následky môžu byť závažnejšie. Diferenciácia sa vykonáva na základe výsledkov inštrumentálnych vyšetrení.
Komu sa chcete obrátiť?
Liečba herpetická encefalitída
Pacienti s podozrením na akútne poškodenie mozgu vírusom herpes simplex sú nevyhnutne hospitalizovaní a umiestnení na jednotku intenzívnej starostlivosti. [ 45 ] Je to kvôli vysokej pravdepodobnosti vzniku kómy, respiračného zlyhania, porúch prehĺtania a iných porúch životných funkcií, ktoré nie je možné udržiavať doma.
V počiatočnom štádiu sa odporúča podávať antitrombotický liek Curantil trikrát denne v jednej dávke 25-50 mg. Toto sa robí na prevenciu ischemických porúch mozgového obehu.
Hlavná liečba je etiotropná, zameraná na zníženie aktivity herpesvírusu (v súčasnosti nie je možné ho úplne zničiť). Liekom voľby je Acyklovir a jeho synonymá, ktoré sú obzvlášť účinné proti herpesvírusom HSV-1 a HSV-2. Včasná antivírusová terapia môže zvýšiť šance pacienta na priaznivý výsledok ochorenia a minimálne komplikácie.
Acyklovir je liek, ktorý cieli na takzvané molekulárne ciele, purínový analóg guanínu, zložky nukleových kyselín. Podobná štruktúra umožňuje acykloviru preniknúť do vírusovej bunky a interakciou s jeho enzýmami sa premeniť na acyklovir trifosfát, ktorý po integrácii do reťazca vírusovej DNA preruší proces reprodukcie patogénneho mikroorganizmu. A čo je najdôležitejšie, acyklovir nemá významný vplyv na genetický aparát ľudských buniek a podporuje mobilizáciu imunity.
Pacientom s ťažkými formami herpes encefalopatie s rozvojom kómy sa acyklovir predpisuje v jednorazovej dávke 10 – 15 mg na kilogram hmotnosti pacienta trikrát denne intravenózne. Zvyčajne sa podáva kvapkovo, pretože liek sa musí podávať do žily veľmi pomaly. Liečba trvá jeden až dva týždne. Výhodu acykloviru pri HSVE preukázali dve prelomové klinické štúdie vykonané v polovici 80. rokov 20. storočia. Whitley a kol. [ 46 ]. Súčasné odporúčania odporúčajú v prípadoch HSV používať acyklovir intravenózne počas 14 – 21 dní. [ 47 ]
V miernejších prípadoch ochorenia, ak pacient dokáže lieky prehĺtať sám, môže mu byť predpísaná tabletová forma lieku.
Acyklovir je dostupný aj v tabletách. Dávku predpisuje lekár v závislosti od stavu a veku pacienta, pretože encefalitída sa lieči vysokými dávkami lieku. U pacientov s ťažkými formami zlyhania obličiek sa dávka upraví. Tablety sa užívajú na terapeutické účely až päťkrát denne.
Ak je to možné, niekedy sa uprednostňuje Valaciclovir. Ide o modernejší liek, ktorého výhodou je, že účinkuje predĺžene a možno ho užívať menej často ako jeho predchodca. V tele sa účinná látka rozkladá na acyklovir, ktorý má hlavný, antiherpetický účinok, a valín, alifatickú kyselinu, prirodzenú zložku bielkovín. Pri herpetickej encefalitíde je cenná schopnosť tejto látky chrániť a regenerovať myelínovú pošvu nervových vlákien. Valín zvyšuje energetický potenciál svalových buniek tela, zlepšuje koordináciu pohybov, stimuluje bunkovú syntézu a podporuje obnovu tkanív.
Tieto antivírusové lieky sú kontraindikované u ľudí s precitlivenosťou na acyklovir. Z vitálnych indikácií sa predpisujú tehotným ženám, pretože teratogenita lieku nebola zistená, avšak úplná bezpečnosť ešte nebola preukázaná. Valaciklovir sa nepredpisuje deťom. Vedľajšie účinky z jeho užívania sú bolesť hlavy, nevoľnosť, poruchy hematopoézy a vylučovacej funkcie obličiek.
Nedávne štúdie ukázali, že liek proti chrípke Arbidol je účinný aj proti vírusu herpes simplex typu 2. Okrem svojej statickej schopnosti voči vírusu stimuluje aj syntézu interferónu, humorálnu a bunkovú imunitu.
Môžu byť predpísané aj iné imunomodulátory, ako napríklad Laferobion, čo je ľudský interferón, alebo Levamisol. Dávkovanie a trvanie užívania liekov na stimuláciu imunitného systému predpisuje lekár. Zvyčajne sa užívajú krátkodobo, od troch do piatich dní. Môžu tiež spôsobiť alergické reakcie a neodporúčajú sa ľuďom s chronickými ochoreniami srdca, ciev, pečene a obličiek.
Na zníženie zápalu a prevenciu mozgového edému sa predpisujú glukokortikosteroidy (prednizolón, medrol, dexametazón). [ 48 ] Ich užitočnosť pri encefalitíde nie je uznaná všetkými odborníkmi, pretože kortikosteroidy majú silný protizápalový aj imunosupresívny účinok, čo môže teoreticky podporovať replikáciu vírusu. Nie je prekvapujúce, že existujú rôzne názory na ich použitie pri HSVE [ 49 ], [ 50 ] a počet vedľajších účinkov je desivý, preto sa pulzná terapia vykonáva v krátkej kúre. Pri ich užívaní by sa za žiadnych okolností nemalo porušovať dávkovanie a režim. Nerandomizovaná retrospektívna štúdia so 45 pacientmi s HSV ukázala, že pridanie kortikosteroidov k acykloviru môže byť spojené so zlepšenými výsledkami [ 51 ], čo podporuje rozsiahlejšie klinické štúdie.
Vitamíny skupiny B sa predpisujú na zlepšenie fungovania centrálneho nervového systému, udržanie normálneho metabolizmu v mozgu a obnovu myelínových pošvov nervových vlákien. Najdôležitejšie pre fungovanie nervového systému sú tiamín, pyridoxín a kyanokobalamín (B1, B6, B12). Tiamín normalizuje vedenie nervových impulzov, pyridoxín posilňuje myelínovú pošvu nervových vlákien a tvorbu neurotransmiterov. Kyanokobalamín dopĺňa všetky vyššie uvedené účinky a tiež stimuluje vedenie nervových impulzov do distálnych častí nervového systému. Táto skupina vitamínov pomáha normalizovať hematopoézu, čo je dôležité pri takomto závažnom ochorení a závažnej farmakoterapii.
Môžu sa užívať v tabletách (Neurorubin, Neurobion) alebo injekčne - každý samostatne, striedavo. Táto možnosť sa považuje za vhodnejšiu.
Podáva sa aj kyselina askorbová, ktorej denná dávka by nemala byť nižšia ako 1,5 g.
Ak je pacient v stave psychomotorickej agitácie, môžu mu byť predpísané antipsychotiká, v prípade epileptiformných záchvatov sa používajú aj antikonvulzíva, nootropiká a antihypertenzíva.
Liečba je symptomatická, zameraná na stabilizáciu práce všetkých orgánov a systémov - vykonáva sa dehydratačná terapia (diuretiká), v závažných prípadoch - detoxikácia. Podporujú sa životne dôležité funkcie tela - dýchanie, v prípade potreby sa vykonáva umelá ventilácia pľúc; normalizuje sa vodno-elektrolytická rovnováha, reologické vlastnosti a zloženie krvi atď.
Môže sa predpísať deoxyribonukleáza a v prípade sekundárnej bakteriálnej infekcie antibakteriálna liečba. [ 52 ]
Takmer akýkoľvek liek môže u pacienta spôsobiť alergickú reakciu, takže do liečebného režimu sú nevyhnutne zahrnuté aj desenzibilizačné lieky (difenhydramín, suprastin, klaritín).
Počas obdobia rekonvalescencie môže pacient potrebovať aj medikamentóznu podporu a fyzioterapiu.
Herpetická encefalitída je príliš vážne ochorenie a v tomto prípade sa neodporúča spoliehať sa na ľudovú liečbu. Výsledok ochorenia priamo závisí od rýchlosti začatia antivírusovej liečby. V minulosti, pred objavením antiherpetických liekov, bola úmrtnosť od 70 do 100 %. Dúfaním v bylinnú liečbu teda len premeškáte čas a šancu na uzdravenie. Recepty ľudovej medicíny však môžu byť užitočné v období rekonvalescencie. Liečivé bylinky dokážu zmierniť bolesti hlavy, znížiť úzkosť a znížiť nepokoj. Na to je vhodná materská dúška, valeriána lekárska, mäta a pivonka. Ľubovník bodkovaný je známy ako prírodné antidepresívum a echinacea je imunomodulátor. Bylinnú liečbu je však lepšie vykonávať pod dohľadom kvalifikovaného bylinkára.
Homeopatia môže byť užitočná aj počas obdobia rekonvalescencie; má mnoho prostriedkov na detoxikáciu, normalizáciu nervového systému a posilnenie imunitného systému, ale počas akútnej herpetickej encefalitídy je lepšie čo najskôr kontaktovať špecialistu na infekčné choroby.
Chirurgická liečba herpetickej encefalitídy sa nepoužíva, ale ak sa vyvinú komplikácie, ako je fokálna epilepsia rezistentná na lieky, môže sa odporučiť operácia mozgu na odstránenie zdroja patológie. Takéto operácie sa vykonávajú podľa individuálnych prísnych indikácií.
Prevencia
Hlavným cieľom preventívnych taktík je vyhnúť sa herpesovej infekcii. To sa dá prirovnať k pokusom o ochranu pred respiračnými vírusovými infekciami. V prvom rade môže pomôcť dobrá imunita, k čomu je potrebné viesť zdravý životný štýl: jesť zdravo a pestro, kombinovať uskutočniteľnú fyzickú aktivitu s odpočinkom, zvýšiť odolnosť voči stresu, pretože v modernom svete sa nikto nemôže úplne vyhnúť stresu, vzdať sa návykov, ktoré sú škodlivé pre zdravie. Prax ukazuje, že herpes vírus je veľmi bežný, niektorí ľudia sú však voči infekcii odolní a za to by mali poďakovať iba svojmu vlastnému imunitnému systému.
Ak však uvidíte osobu so zjavnými príznakmi labiálneho herpesu, nemali by ste ju silno objímať ani bozkávať. Ak ide o vášho príbuzného, mal by mať samostatný riad a hygienické potreby, vždy by však mali byť individuálne.
Stojí za to pripomenúť, že ochorenie v akútnom štádiu sa môže prenášať aj kvapôčkami vo vzduchu. Preto, ak je to možné, je vhodné dezinfikovať exponované časti tela, ktoré mohli byť kontaminované mikročasticami sekrétu (tvár, krk) a vypláchnuť si ústa.
Bariérová antikoncepcia a ošetrenie genitálií antiseptikom po kontakte čiastočne chránia pred genitálnym herpesom. Najlepšou ochranou je však vyhýbať sa príležitostnému sexu.
Ak sa infekcii nedá vyhnúť, poraďte sa s lekárom a pravidelne absolvujte odporúčanú antivírusovú liečbu. Môžete sa uchýliť k metódam tradičnej medicíny, konzultovať s homeopatom. Takéto opatrenia pomôžu udržať herpes vírus pod kontrolou a budú dobrou prevenciou jeho reaktivácie a vzniku závažných komplikácií.
Predpoveď
Včasné začatie antivírusovej liečby výrazne zvyšuje šance na priaznivú prognózu aj pri závažných formách herpetickej encefalitídy. Bez liečby vedie herpetická encefalitída v prevažnej väčšine prípadov k úmrtiu alebo ťažkému postihnutiu. V súčasnosti štvrtina až pätina zápalov mozgového tkaniva spôsobených herpesvírusom končí nepriaznivým výsledkom. Obzvlášť nebezpečná je fulminantná forma ochorenia, pri ktorej rozšírenie zápalového procesu na mäkké mozgové membrány (meningoencefalitída) zanecháva závažnejšie následky.
Úmrtnosť z neliečenej HSV encefalitídy je približne 70 % a 97 % preživších sa nevráti k svojej predchádzajúcej úrovni funkčnosti.[ 53 ],[ 54 ]
Medzi najvýznamnejšie negatívne prognostické faktory patrí vyšší vek, kóma/nižšia úroveň vedomia pri prejave, obmedzená difúzia pri šoférovaní pod vplyvom alkoholu a odloženie užívania acykloviru.
Pomalý proces je nebezpečný kvôli dĺžke latentného obdobia, v dôsledku čoho v čase, keď pacient vyhľadá pomoc, už existujú rozsiahle a nezvratné lézie mozgových štruktúr.

