Lekársky expert článku
Nové publikácie
Ossikuloplastika
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
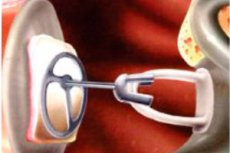
Otorinolaryngológovia sa niekedy stretávajú s prípadmi porúch sluchu, pri ktorých sú ťažkosti s vedením zvukových vibrácií k mechanizmu prijímania zvuku. V takejto situácii hovoria o vodivej strate sluchu - multifaktoriálnej patológii spôsobenej poškodením jedného alebo viacerých článkov v reťazci „vonkajšie ucho - bubienok - sluchové kostičky - vnútorné ucho“. Pri liečbe ochorenia často pomáha osikuloplastika - ide o špecifický rekonštrukčný zákrok na protézu sluchových kostičiek, ktorý umožňuje zlepšiť alebo obnoviť sluch pacientov.
Obnovenie sluchu u niektorých pacientov je možné iba chirurgickým zákrokom - ossiculoplastikou. Ak lekár usúdi, že takáto operácia je nevyhnutná, mali by ste s jeho názorom súhlasiť, pretože to pomôže vyhnúť sa komplikáciám - ako je pretrvávajúca strata sluchu alebo absolútna strata sluchu.
Oscilačná plastická chirurgia je rekonštrukcia reťazca sluchových kostičiek stredného ucha, ktorý bol narušený alebo zničený, pomocou určitých zariadení, ktoré pomáhajú obnoviť pôvodnú mechaniku reťazca sluchových kostičiek na prenos zvukovej energie do vnútorného ucha. Poruchy sluchových kostičiek sa môžu pohybovať od straty kontinuity kosti v dôsledku traumy, chirurgickej manipulácie alebo patológie stredného ucha, ako je cholesteatóm alebo fixácia sluchových kostičiek v prípadoch otosklerózy a myringostapediopexie, alebo môžu byť kombináciou oboch.[ 1 ]
Indikácie postupu
Cieľom rekonštrukcie kostného reťazca je zlepšenie sluchu, zvyčajne pre hovorenú reč. Cieľom osikuloplastiky nie je samotné uzavretie medzery medzi vzduchom a kosťou, ale zlepšenie celkového sluchu pacienta (t. j. zlepšenie indexu vedenia vzduchu). Pacient vníma najlepšie zlepšenie sluchu, keď sa úroveň sluchu v slabo počujúcom uchu zlepší na úroveň blízku úrovni lepšie počujúceho ucha. Menšie zlepšenie sluchu častejšie oceňujú pacienti s bilaterálnou stratou sluchu. [ 2 ]
Ossikuloplastika sa vykonáva, ak sú prítomné nasledujúce indikácie:
- chronická forma hnisavého zápalu stredného ucha;
- adhézna forma zápalu stredného ucha, ktorá je sprevádzaná tvorbou adhézií a vredov spojivového tkaniva;
- chronický zápal stredného ucha s cholesteatómom.
Vo všeobecnosti sa osikuloplastika predpisuje pri zhoršení sluchovej funkcie spôsobenom zhoršenou pohyblivosťou sluchových kostičiek - napríklad pri proliferácii spojivového tkaniva v dôsledku dlhotrvajúcej zápalovej reakcie.
Indikácie určuje lekár na základe údajov z mikroskopickej otoskopie a audiografie.
Typ intervencie závisí od stupňa poškodenia štruktúr vnútorného ucha, ktoré možno určiť pri vonkajšom vyšetrení, röntgenovom vyšetrení a audiometrii.
Príprava
Moderné techniky osikuloplastiky sa vo všeobecnosti vyvíjali empiricky metódou pokus-omyl. S rozvojom novších chirurgických techník a pokrokom v prístrojovom vybavení, ktoré má otológ k dispozícii, sa sluchový výsledok osikuloplastiky v posledných rokoch výrazne zlepšil. Úspech osikuloplastiky je určený technickými možnosťami a do veľkej miery aj výberom prípadu. [ 3 ] Bohužiaľ, množstvo rekonštrukčných techník naznačuje, že žiadna zo súčasne dostupných metód nie je ideálna. [ 4 ]
Lekár vopred vykoná potrebné diagnostické opatrenia, starostlivo posúdi celkový zdravotný stav osoby, určí individuálne charakteristiky ochorenia a identifikuje možné kontraindikácie pre osikuloplastiku. Vykonanie úplného vyšetrenia umožňuje dosiahnuť potrebný pozitívny účinok zákroku.
Pacientovi podstupujúcemu osikuloplastiku sa odporúča:
- vyhľadajte radu všeobecného lekára, anestéziológa, resuscitátora a v prípade potreby aj lekárov iných špecializácií;
- urobiť CT vyšetrenie spánkových kostí;
- vykonať endoskopické vyšetrenie nosovej dutiny a nosohltana;
- skontrolovať ostrosť sluchu a sluchovú citlivosť na zvukové vibrácie rôznych frekvencií pomocou audiometrie;
- urobiť elektrokardiogram a prehľadový röntgen;
- posúdiť funkčnosť dýchacích orgánov;
- absolvovať laboratórne testy (rozšírený klinický krvný test, biochemický rozbor krvi, stanovenie krvnej skupiny a Rh faktora, posúdenie kvality zrážanlivosti krvi, stanovenie protilátok proti vírusu ľudskej imunodeficiencie, syfilisu, hepatitíde C a B).
Technika ossikuloplastika
Ossikuloplastika sa vykonáva metódou obnovy sluchu s použitím hlbokej endotracheálnej anestézie. Chirurg pomocou mikroskopu a potrebných mikrochirurgických nástrojov odstráni poškodené sluchové kostičky, jazvové výrastky a nádorové útvary (cholesteatómy). Následne chirurg vytvorí obnovený bubienok podľa špeciálnej myringoplastickej techniky a po ktorej modeluje sluchové kostičky. Na tento účel je optimálne použiť identické protézy vyrobené nemeckými alebo francúzskymi špecialistami.
Materiály používané pri osikuloplastike môžu byť autotransplantáty, homografty alebo syntetické materiály. Medzi aloplastické materiály patria kovy (titán a zlato), plasty (Plastipor, Proplast, polyetylény, polytetrafluóretylén alebo teflón) a biomateriály (keramika a hydroxyapatit). Bioinertné materiály, ako je zlato a titán, sú dobre tolerované, pretože rýchlosť extrúzie je v prijateľných medziach.[ 5 ],[ 6 ] Napriek pokroku v biosyntetických materiáloch sa mnohí autori domnievajú, že rekonštrukcia inklúziou a inzerciou zostáva zlatým štandardom pre osikuloplastiku, ak je to možné.
Oscikuloplastika s použitím titánovej protézy je bezpečný a účinný zákrok, anatomicky aj funkčne. Táto štúdia naznačuje, že použitie PORP poskytuje lepšie sluchové výsledky v porovnaní s TORP.[ 7 ]
Zákrok – osikuloplastika – sa vykonáva cez zvukovod alebo zaušným prístupom. Vo všeobecnosti môže operácia trvať jednu až dve hodiny v závislosti od zložitosti ochorenia.
Kontraindikácie postupu
Aktívna infekcia ucha je jedinou skutočnou kontraindikáciou, ale medzi relatívne kontraindikácie patrí pretrvávajúce ochorenie sliznice stredného ucha a opakované neúspešné používanie rovnakých alebo podobných protéz.
Ossikuloplastiku nemožno vykonať, ak má pacient kontraindikácie k zákroku:
- akútne obdobie zápalového procesu (otitída);
- zhoršená funkčnosť sluchovej trubice;
- neschopnosť dýchať nosom.
Okrem toho je ossikuloplastika kontraindikovaná, ak má pacient závažné, život ohrozujúce patológie, ako sú dekompenzované stavy.
Ak neexistujú žiadne závažné kontraindikácie, nemá zmysel odkladať operáciu. Včasná chirurgická starostlivosť umožňuje predchádzať nežiaducim komplikáciám a obnoviť stratenú sluchovú funkciu.
Dôsledky po postupe
Ossikuloplastiku možno nazvať účinným a zároveň neškodným zákrokom. Po operácii sa pacient môže vrátiť k svojmu bežnému spôsobu života už v priebehu niekoľkých dní. Len v ojedinelých prípadoch sa môžu vyskytnúť nepríjemné následky:
- alergické reakcie spojené s anestéziou alebo parenterálnym podávaním liekov;
- zhoršenie sluchovej funkcie, ak boli počas operácie poškodené iné štruktúry vnútorného ucha;
- krvácanie z ucha, ak bol zákrok sprevádzaný poškodením lokálnych krvných ciev;
- relaps zápalového procesu v dôsledku nedostatočnej hygieny počas operácie.
Medzi intraoperačné komplikácie osikuloplastiky môže patriť zlomenina svorky, dislokácia svorky, ruptúra anulárneho väzu s perilymfatickou fistulou, závažná alebo úplná SNHL s protézou a zlomenina kosti s inkusovo-strmeňovou protézou. Medzi ďalšie komplikácie môže patriť vertigo, erózia alebo extrúzia protézy.
Aby sa predišlo akýmkoľvek komplikáciám po zákroku, pacientom sa odporúča podstúpiť ossikuloplastiku v známych zdravotníckych centrách, ktorých špecialisti majú rozsiahle skúsenosti s vykonávaním takýchto zákrokov.
Dlhodobé komplikácie sú dôležitým faktorom pre všetkých pacientov podstupujúcich osikuloplastiku. Naše údaje ukazujú, že fajčenie tabaku, dysfunkcia Eustachovej trubice a neočakávane slabý sluch na prvom pooperačnom audiograme sú dôležitými rizikovými faktormi pre rozvoj významných komplikácií. [ 8 ]
Starajte sa o postup
Po operácii osikuloplastiky je pacient hospitalizovaný približne týždeň (minimálna doba hospitalizácie sú dva dni). Po prepustení sa pacient do 2-3 dní úplne vráti k svojej pracovnej schopnosti a môže navštevovať pracovisko.
Zlepšenie sluchu sa zaznamená približne desiaty deň po operácii: v závislosti od individuálnych charakteristík sa sluchová funkcia naďalej obnovuje počas nasledujúcich troch mesiacov po operácii.
Na siedmy deň po osikuloplastike sa zvukovod uvoľní od ochranného tampónu. Sluchový orgán musí byť mesiac chránený a zabráne sa vniknutiu vody do zvukovodu (najmenej 3 týždne).
Štyri týždne po odstránení tampónu sa vykoná kontrolná audiometria.
V pooperačnom období nie je potrebná žiadna špecifická starostlivosť. Je dôležité vyhýbať sa výraznej fyzickej aktivite, nenavštevovať saunu ani sa nesprchovať horúcimi kúpeľmi ani horúcimi sprchami štyri týždne po osikuloplastike.
Cestovanie lietadlom je povolené najskôr o tri mesiace neskôr.
Recenzie postupu ossikuloplastiky
Chirurgická osikuloplastika sa v posledných rokoch stala pomerne populárnym zákrokom. Mnoho pacientov trpiacich prevodovou stratou sluchu už ocenilo výhody tejto operácie ako jediného radikálneho spôsobu, ako zlepšiť a obnoviť sluch. Početné prieskumy ukázali, že chirurgický zákrok rieši mnoho problémov spojených so zhoršením sluchovej funkcie:
- pacient začína jasne rozumieť reči a vnímať zvuky v súlade so svojimi očakávaniami;
- vracia sa pohodlie komunikácie, miznú komplexy a problémy spojené so sociálnymi aspektmi;
- rehabilitačné obdobie je relatívne krátke a pohodlné;
- Samotná operácia je dobre tolerovaná pacientmi akéhokoľvek veku a nepredstavuje prakticky žiadne riziko nepríjemných následkov.
Väčšina pacientov, ktorí sa zúčastnili prieskumu, vyjadrila úplnú spokojnosť s výsledkom: osikuloplastika získala prevažne pozitívne hodnotenia, čo naznačuje vysoké hodnotenie tejto techniky. Hlavné je vybrať si správnu kliniku a ošetrujúceho špecialistu: lekári musia mať základné teoretické vzdelanie a rozsiahle praktické a klinické skúsenosti v kombinácii s dôkladným individuálnym prístupom ku každému pacientovi.

