Lekársky expert článku
Nové publikácie
HPV typ 45: čo je to a ako je nebezpečný?
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
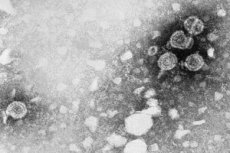
Po prežití väčšiny svojho života si človek do 50. roku života zvyčajne nahromadí slušnú batožinu rôznych chorôb. Niektoré z nich sú výsledkom zlej výživy, nezdravého životného štýlu, zlých návykov atď., iné vznikajú pod vplyvom rôznych vírusov a infekcií, ktoré vstupujú do ľudského tela a parazitujú v ňom. Niektoré typy takýchto vírusov, napríklad HPV typu 45, prvýkrát opísaný v roku 1987, zase vyvolávajú rozvoj život ohrozujúcich zdravotných patológií, ktoré sa zvyčajne nazývajú onkologické. A keďže za chránených sa považujú iba tí, ktorí sú varovaní a majú informácie, pokúsime sa čitateľovi poskytnúť maximálne množstvo potrebných informácií o takomto zákernom víruse.
Aký nebezpečný je HPV typ 45?
HPV je skratka pre patogénny faktor, ktorý nám je známy ako ľudský papilomavírus alebo papilomavírus. Je prítomný v tele veľkého počtu ľudí, pretože sa dokáže pomerne rýchlo prenášať z človeka na človeka.
Papilomavírus je príčinou kožných výrastkov, ktoré ľudia nazývajú bradavice. Zdá sa, že na tom nie je nič nebezpečné, pretože bradavice nepoškodzujú zdravie a spôsobujú len určité fyzické a psychické nepohodlie. Nie je to však také jednoduché.
Faktom je, že ľudský papilomavírus má mnoho odrôd, z ktorých každá ovplyvňuje ľudské zdravie inak (podľa rôznych zdrojov od 100 do 600 kmeňov, a preto museli byť očíslované). Z tohto dôvodu boli rôzne typy vírusu rozdelené do 4 tried, ktoré označujú, aký nebezpečný je daný druh pre človeka.
Najbezpečnejšia neonkogénna trieda HPV zahŕňa typy 1, 2, 4, 5, 7, 10, 28, 41, 53 a niektoré ďalšie. Tieto vírusy spôsobujú výskyt vulgárnych, plochých a plantárnych bradavíc na tele, ktoré sa prakticky nedegenerujú do malígnych novotvarov.
HPV typy 3, 6, 11, 13, 32, 42, 44 a niektoré ďalšie sa považujú za zástupcov triedy s nízkym onkogénnym rizikom. To znamená, že patológia spojená s týmito vírusmi zistená v skorých štádiách sa pri včasnej a účinnej liečbe nerozvinie do onkologického problému. V opačnom prípade riziko vzniku rakoviny stále pretrváva.
HPV 30, 35, 52 a niekoľko ďalších typov sú triedou so stredným onkogénnym rizikom. Tieto typy vírusu nie vždy vedú k rakovine, ale pod vplyvom nepriaznivých faktorov v priebehu času sa ochorenie s vysokou pravdepodobnosťou vyvinie do malígnej formy.
Vírusy 16, 18, 31, 33, 39, 45, 50 a niektoré ďalšie typy sa považujú za vysoko onkogénne faktory. Prítomnosť týchto vírusov v ľudskom tele je veľmi nebezpečná kvôli vysokej pravdepodobnosti vzniku onkologických patológií.
Buďme úprimní, prítomnosť HPV typu 45 v tele zvyšuje riziko premeny benígnych nádorov na malígne niekoľkonásobne, hoci najonkogénnejšie v tomto ohľade sú stále typy 16 a 18 (napríklad HPV typu 45 sa zistí iba v 5 % prípadov rakoviny krčka maternice). To však nie je dôvod na paniku, pretože od okamihu, keď vírus vstúpi do tela, až po začiatok procesu malignizácie buniek zvyčajne uplynie viac ako jeden rok. A aj vtedy k degenerácii buniek v tomto prípade dochádza len za vhodných podmienok.
HPV typ 45 je jedným z vírusov schopných spôsobiť patologickú degeneráciu buniek vaginálnej sliznice a krčka maternice u žien. To znamená, že sa stáva jednou z hlavných príčin rakoviny krčka maternice, a najmä rakoviny krčka maternice. Nemyslite si však, že akonáhle vírus vstúpi do tela, okamžite spôsobí rozvoj rakoviny. Je to dlhý proces, ktorý prebieha v niekoľkých fázach, od primárnej infekcie bazálnej vrstvy epitelu až po nezvratné zmeny v jeho štruktúre, keď sa bunky začnú nekontrolovateľne deliť, čím sa zvyšuje počet patogénnych klonov. Od okamihu infekcie vírusom až po vznik malígnych nádorov na pozadí zníženej imunity môže uplynúť približne 10 rokov.
Ak teda pravidelne absolvujete lekárske prehliadky a upozorníte lekára na výskyt podozrivých príznakov, ako je výskyt bradavíc a kondylómov na tele, zápalové procesy vo vnútorných ženských pohlavných orgánoch atď., môžete zabrániť prechodu ochorenia na malígnu formu.
Keď sa papilomavírus dostane do ľudského tela, zostáva tam dlho. Je takmer nemožné ho z tela odstrániť, pretože vírus preniká do bunkových štruktúr a dlho tam žije. Aby sa zabránilo vzniku ochorení spôsobených HPV, stačí vírus uviesť do neaktívneho stavu a dodržiavať ďalšie opatrenia, ktoré zabraňujú jeho návratu do aktívneho štádia.
V niektorých prípadoch sa vírus po čase v tele nezistil ani bez liečby. Ak však bol diagnostikovaný 3 alebo viackrát počas roka v dôsledku zhoršujúceho sa ochorenia, riziko vzniku epitelovej rakoviny sa zvyšuje viac ako 10-krát.
Štruktúra HPV typ 45
Ľudský papilomavírus sa prejavuje vo forme guľovitých útvarov veľmi malej veľkosti. Priemer molekuly HPV nepresahuje 55 nm. Molekuly majú jednoduchú štruktúru: jadro obsahujúce uzavretú DNA v tvare kruhu pozostávajúcu z 2 reťazcov a proteínový obal (kapsida).
DNA papilomavírusu obsahuje dva typy génov: skoré, označené písmenom E, a neskoré, označené písmenom L. E-gény sú zodpovedné za prenos genetickej informácie (replikáciu genómu) a bunkové modifikácie a L-gény (oblasti genómu L1 a L2) sa podieľajú na tvorbe bunkovej membrány. Medzi týmito oblasťami sa nachádza oblasť dlhodobej kontroly (LCR), ktorá reguluje syntézu vírusových proteínov.
Proteíny E6 a E7 sa považujú za zodpovedné za vznik malígnych nádorov. Sú schopné sa pripojiť k génom tvoriacim nádory (p53 a Rb), čo spôsobuje transformáciu buniek a ich nekontrolované delenie. Navyše, u vysoko onkogénnych vírusov dochádza k takémuto pripájaniu aktívnejšie.
Klasifikácia HPV podľa typu je založená na skutočnosti, že rôzne kmene vírusu majú rôzne sekvencie génov E6 a L1, vďaka čomu sa ich správanie výrazne líši: niektoré sa počas života človeka nijako neprejavujú, iné spôsobujú výskyt benígnych nádorov a ďalšie, ako napríklad HPV typu 45, vyvolávajú prechod týchto nádorov na malígnu formu, prenikajú do štruktúry zdravých buniek tela a postupne spôsobujú ich malignitu.
Životný cyklus akéhokoľvek vírusu je založený na prežití. A na to potrebuje reprodukovať mnoho podobných molekúl s rovnakými vlastnosťami (replikačný proces). Samotný vírus nemôže žiť, preto po preniknutí do živého organizmu začne hľadať hostiteľskú bunku a vytvára s ňou jednu spoločnú vec. Bielkovinový obal vírusu sa dokáže viazať na špecifické proteíny obalu hostiteľskej bunky, kde vytvorí malú medzeru, cez ktorú preniká dovnútra. Na základe materiálu hostiteľskej bunky vírus vytvára svoje potomstvo.
Replikácia buniek prebieha v 2 fázach: najprv sa zdvojnásobí chromozómová sada a potom sa samotná bunka rozdelí na matku a dcéru. Keď sa bunka delí, dcérska molekula získa vlastnosti materskej molekuly.
Poškodenie bunkovej DNA môže nastať v oboch štádiách a to sa považuje za prirodzenú nehodu. Bunkový program je taký, že pri rôznych poškodeniach sa proces replikácie pozastaví a v tomto čase gény p53 a Rb začínajú opravovať chyby. Pripojenie vírusových onkoproteínov E6 a E7 k nim proces naruší a bunkové delenie končí malígnymi mutáciami.
V princípe, zatiaľ čo vírus nenájde hostiteľskú bunku, proteíny E6 a E7 sú pod kontrolou iných proteínov skorej a kontrolnej oblasti. Keď sa však dostanú do iného prostredia, onkoproteíny strácajú kontrolu a začnú aktívne syntetizovať svoj vlastný druh. Táto situácia nakoniec vedie k narušeniu fungovania hostiteľskej bunky.
Po preniknutí do hostiteľskej bunky môže vírus v nej existovať v dvoch formách:
- Episomálna forma sa vyznačuje tým, že vírus existuje mimo chromozómovej sady bunky, a preto nie je schopný zmeniť svoje vlastnosti. Infekčný proces v tomto prípade môže prebiehať ako v skrytej (latentnej) forme, tak aj s tvorbou benígnych bradavíc a papilómov, čo sa považuje za druh ochrannej reakcie tela.
- Integrovaná forma je zavedenie vírusu do chromozómovej sady hostiteľskej bunky, čo vedie k zmene jej vlastností a mätie ľudský imunitný systém, ktorý nevie, ako takéto formácie liečiť a stráca kontrolu nad ich delením. Nekontrolovateľne sa množiace, atypické bunky spôsobujú rast nádoru.
Mimochodom, takýto jav ako neoplázia alebo tkanivová dysplázia možno pozorovať v oboch formách existencie HPV, zatiaľ čo benígny proces pod vplyvom určitých faktorov môže kedykoľvek zmeniť svoj charakter na malígny.
Cesty prenikania HPV do ľudského tela
Ľudský papilomavírus, bez ohľadu na jeho typ alebo kmeň, môže žiť a rozmnožovať sa iba parazitovaním v živom organizme. Má niekoľko spôsobov, ako preniknúť do tela.
HPV typ 45, ako jedna z odrôd papilomavírusu, sa môže do tela dostať niekoľkými spôsobmi:
- počas pohlavného styku (vírus sa prenáša z infikovanej osoby sexuálne bez ochrany počas akéhokoľvek typu pohlavného styku), pravdepodobnosť infekcie je viac ako 50 %,
- kontaktná cesta (dotýkanie sa genitálií a sekrétov nosiča vírusu, nosenie jeho oblečenia, podávanie rúk),
- domácou cestou: prostredníctvom infikovaných nástrojov (v nechtovom a zubnom salóne, v nemocnici, ak nie je vybavenie správne ošetrené, pri používaní kozmetických nástrojov a hygienických potrieb osoby s papilomavírusom atď.), vzduchom a vodou na verejných miestach (bazény, sauny, telocvične),
- pri prechode pôrodnými cestami (dieťa sa môže nakaziť od matky, ak mala vírus v tele pri pôrode). Neskôr môže matka preniesť HPV na dieťa kontaktom, často dotykom nahého tela a genitálií dieťaťa,
- Existuje aj možnosť samoinfekcie prenosom vírusových buniek do iných častí tela (zvyčajne počas epilácie alebo holenia, škrabania pokožky), zdravotnícki pracovníci sa môžu vírusom nakaziť v dôsledku lekárskych zákrokov.
A napriek tomu sa za najčastejšiu príčinu infekcie papilomavírusom považuje nechránený sexuálny kontakt s ľuďmi, ktorí sú nosičmi vírusu (niekedy ani bez toho, aby o tom vedeli). Zároveň vstup vírusu do tela nemusí nevyhnutne znamenať, že nevyhnutne spôsobí rozvoj nejakej patológie alebo malígneho procesu.
Aby teda HPV typu 45 viedol k rozvoju onkopatológie, musí byť prítomný jeden alebo viac rizikových faktorov:
- oslabená imunita (zníženie imunitnej odpovede tela a odolnosti voči infekcii vrátane vírusových infekcií je následne uľahčené viacerými ochoreniami vnútorných orgánov a imunitnými patológiami, nedostatkom vitamínov v tele, zlými návykmi a predchádzajúcou liečbou cytostatikami),
- prítomnosť infekčného faktora v tele (baktérie, huby, vírusy) spôsobujúceho zápalové procesy v ňom, osobitná pozornosť by sa mala venovať pohlavne prenosným infekciám a gynekologickým patológiám (chlamýdie, kvapavka, bakteriálna vaginóza atď.),
- skorý začiatok sexuálnej aktivity, veľký počet sexuálnych partnerov, medzi ktorými môžu byť nositelia vírusu, ľudia s rakovinou krčka maternice atď.,
- hormonálna nerovnováha (počas tehotenstva a menopauzy, počas a pred menštruáciou, pri cukrovke, ako aj pri užívaní steroidov a hormonálnej terapie) a metabolické procesy v tele,
- oslabenie nervovej regulácie procesov prebiehajúcich v tele pod vplyvom častého stresu a nervového napätia,
- lekárske zákroky na genitáliách,
- dedičná predispozícia k rakovine (riziko vzniku rakoviny je vždy vyššie u ľudí, ktorí mali v rodine prípady rakoviny rôznych etiológií).
Príznaky
Ľudský papilomavírus je dosť zákerná forma živého organizmu, ktorá si nevie predstaviť život bez darcu. Ale aj po vstupe do ľudského tela sa vírusová infekcia môže správať odlišne v závislosti od jej stavu.
Akýkoľvek typ HPV spôsobuje výskyt rôznych novotvarov (výrastkov) na koži a slizniciach: bradavice, špicaté a ploché kondylomy, papilómy, ale nie všetky typy vírusu sú schopné spôsobiť progresívnu tkanivovú neopláziu (rakovinu). HPV typu 45 je typ vírusu s onkogénnymi vlastnosťami.
Tento typ ľudského papilomavírusu však nie vždy vedie k rozvoju rakoviny. Stojí za to povedať, že vo väčšine prípadov sa papilomavírusová infekcia vyskytuje v latentnej forme, tj neexistujú žiadne príznaky patológie. Bunkovú mutáciu pod vplyvom vírusu je možné zistiť iba prostredníctvom laboratórneho testovania tkaniva.
Rôzne typy vírusu spôsobujú vonkajšie príznaky v rôznych častiach tela. Pri HPV typu 45 sa nádory môžu nachádzať na koži a slizniciach v oblasti konečníka a genitálií, ako aj na pokožke vnútorných pohlavných orgánov u žien. Pri latentnej forme vírusovej patológie typu 45 sa prítomnosť vírusu môže zistiť v membránach krčka maternice a vagíny, hoci sa nezaznamenávajú žiadne vonkajšie zmeny.
Pod vplyvom provokujúcich faktorov môže ochorenie prechádzať do subklinickej formy, kedy sa objavujú iba jednotlivé, neprejavované príznaky patológie. Pacienti sa môžu sťažovať na nepríjemné pocity a svrbenie v oblasti genitálií, pociťovať nepríjemné pocity pri sexe a močení a objaviť zvláštne výrastky v oblasti genitálií a konečníka. Neskôr sa podobné novotvary vo forme špicatých alebo plochých (obzvlášť nebezpečných) kondylomov môžu objaviť na vnútornom povrchu vagíny, krčka maternice a hrubého čreva. Histologické a cytologické vyšetrenia ukazujú prítomnosť hyperkeratózy (zhutnenie tkaniva) a v niektorých prípadoch sa dokonca zistí vírusová DNA.
Celý tento čas sa vírus nachádza v ľudských bunkách, neinteraguje s ich DNA, ale spôsobuje iba zvýšenú proliferáciu obmedzených oblastí. Akonáhle však imunitný systém zlyhá, parazitické molekuly integrujú svoju DNA do chromozómovej sady hostiteľskej bunky. Začína sa 3. štádium vývoja patológie - klinické (integrovaná forma existencie vírusu).
V tomto štádiu je možné pozorovať zmenu štruktúry buniek - koilocytózu, čo je znakom toho, že dysplázia vaginálnych alebo krčných tkanív je spôsobená ľudským papilomavírusom. Histologické štúdie a kolposkopia zatiaľ nepreukazujú prítomnosť malígnych buniek, ale je viditeľná proliferácia tkanív na genitáliách.
V 4. štádiu patológie špeciálne laboratórne testy a kolposkopia ukážu prítomnosť mutovaných štruktúr a samotných rakovinových buniek, ktoré sa po odlúčení od miesta lokalizácie môžu šíriť lymfatickým tokom po celom tele (invazívna rakovina).
Teraz sa k existujúcim príznakom pridávajú ďalšie, ktoré naznačujú závažné patologické procesy v tele: slabosť, závraty, zhoršenie stavu kože, krvavý výtok z genitálií, bolesť v podbrušku u žien. Podobné príznaky možno pozorovať v 3. štádiu vývoja vírusovej infekcie a určiť, či ide o dyspláziu alebo rakovinu, je možné iba pomocou histologických štúdií, kolposkopie a biopsie (táto sa považuje za najspoľahlivejšiu metódu diagnostikovania rakoviny).
HPV typ 45 u žien
Keďže infekcia HPV typu 45 sa vyskytuje sexuálne aj kontaktne, môžu sa ňou „nakaziť“ ženy, muži a dokonca aj deti. Podľa rôznych zdrojov je výskyt ľudského papilomavírusu od 60 do 90 % populácie a pohlavie tu nehrá rozhodujúcu úlohu.
Už sme však spomenuli, že na to, aby sa vírusový nosič vyvinul do rakoviny, sú potrebné určité podmienky: znížená imunita, náchylnosť na stres, prítomnosť zápalových patológií (najčastejšie gynekologických a pohlavných), hormonálna nerovnováha. Po preštudovaní zoznamu faktorov vyvolávajúcich ochorenie je ľahké pochopiť, že ženy sú náchylnejšie nielen na infekciu HPV (tu sú partneri v rovnakých podmienkach), ale na jej prechod do integrovanej formy s rozvojom malígnych procesov, najmä rakoviny krčka maternice a vaginálnej sliznice.
Vo väčšine prípadov vírusová infekcia dlhodobo pretrváva v tele postihnutom gynekologickými patológiami zápalovej povahy (vulvovaginitída, cervicitída, atypický typ erózie krčka maternice alebo pseudoerózia). Vírus často koexistuje so sexuálne prenosnými infekciami (chlamýdie, genitálny herpes, kvapavka atď.).
HPV typ 45 u žien sa môže prejaviť nasledujúcim komplexom symptómov:
- pocit svrbenia alebo pálenia v oblasti genitálií bez výtoku, charakteristický pre kandidózu (plesňovú infekciu),
- vzhľad hojného, priesvitného, bez zápachu výtoku, niekedy s pruhmi krvi,
- nepríjemné, často bolestivé pocity pri močení,
- nepohodlie a bolesť počas pohlavného styku,
- proliferácia tkanív vnútorných pohlavných orgánov zápalovej povahy (kondylomatóza),
- výskyt špicatých kondylómov alebo plochých bolestivých vyrážok červenkastej alebo bielej farby na vnútorných a vonkajších genitáliách, v perineu, na sliznici hrubého čreva,
- krvácanie počas gynekologického vyšetrenia v neskorších štádiách v dôsledku narušenia epitelovej štruktúry a pretrhnutia citlivých tkanív počas mechanického vplyvu na ne.
Mimochodom, samotné kondylómy nie sú nebezpečným príznakom, ktorý by si vyžadoval urgentnú liečbu. Prinášajú skôr nepohodlie ako ujmu. Je to však signálny príznak, ktorý by sa za žiadnych okolností nemal ignorovať.
Najnebezpečnejším príznakom HPV je dysplázia tkanív genitálií, pretože sa považuje za prekancerózny stav. Vírus dokáže čakať desaťročia na správny okamih, kedy prejaví svoje najzákernejšie znaky, a neoplázia je na to vhodným prostredím, hneď ako imunitný systém oslabí.
HPV typ 45 sa počas tehotenstva vyvíja rovnakým spôsobom ako v normálnom stave. Hormonálne zmeny v tele počas tohto obdobia však môžu spustiť patogenetický vývoj ľudského papilomavírusu, ktorý je plný rakoviny krčka maternice.
Nosenie vírusu a jeho následky neovplyvňujú schopnosť mať dieťa, ani priebeh pôrodu, ani vnútromaternicový vývoj plodu a jeho zdravie. Ide o to, že vírus neovplyvňuje reprodukčnú funkciu človeka a nemôže prejsť cez placentárnu bariéru, čím by ovplyvnil tkanivá dieťaťa, a to ani v prípade, že je žene diagnostikovaná dysplázia alebo rakovina krčka maternice.
Infekcia HPV typu 45 najčastejšie nespôsobuje potrat ani rôzne komplikácie. U novorodencov boli zaznamenané iba ojedinelé prípady narodenia detí s papilomatózou hrtana a to iba v prípade, že matkám boli diagnostikované rozsiahle papilomatózne vyrážky na genitáliách (kontaktná cesta prenosu infekcie).
Medzi rizikové faktory pre rozvoj HPV do závažnej patológie patrí vek nad 35 rokov, prítomnosť pohlavne prenosných infekcií, patológie krčka maternice, vaječníkov a vagíny a stavy imunodeficiencie.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
HPV typ 45 u mužov
Muži sa môžu nakaziť HPV typu 45 rovnako ako ženy, napríklad pohlavným stykom. A keďže mnohí predstavitelia mužskej populácie sú polygamní a o svoje zdravie sa veľmi neobávajú, pravdepodobnosť infekcie vírusom sa ešte viac zvyšuje, rovnako ako riziko následnej nákazy ich stálej sexuálnej partnerky (priateľky, snúbenca, manželky).
Muži sú menej náchylní na stresové faktory a hormonálna nerovnováha sa u nich diagnostikuje extrémne zriedkavo, takže šanca na vznik závažnej patológie na pozadí HPV je o niečo nižšia ako u žien. Napriek tomu ani muži nie sú imúnni voči zníženej imunite na pozadí rôznych zdravotných problémov a zlej dedičnosti a ich rozšírená vášeň pre fajčenie a pitie alkoholických nápojov vyrovnáva šance oboch pohlaví na komplikácie vo forme rakoviny.
HPV typ 45 je obzvlášť nebezpečný z hľadiska vývoja onkologických patológií a nemali by sme si myslieť, že rakovina ohrozuje iba ženy. Muži majú tiež určité riziko vzniku rakoviny penisu s nekontrolovaným rastom tkaniva v niektorých jeho oblastiach, hoci je nižšie ako u žien (priemerná onkogenita). Našťastie sa patológia u mužov dá zistiť oveľa skôr ako u žien, ktorých hlavné pohlavné orgány sú skryté hlboko vo vnútri.
Príznaky vývoja papilomavírusovej infekcie u mužov možno zvážiť:
- nepohodlie v oblasti genitálií (svrbenie, mierna bolesť),
- výskyt výtoku z penisu, ktorý nie je spojený s ejakuláciou,
- bolesť počas pohlavného styku a močenia,
- kondylomatózne erupcie v oblasti genitálií (zvyčajne na uzdičke, hlavičke alebo predkožke penisu) a hrádzi, ako aj na sliznici konečníka a hrubého čreva.
Sivé alebo ružové výrastky na penise sa ľahko zrania, zrania a začnú krvácať. Niekedy sa zlúčia do skupín, čo vytvára ďalšie nepohodlie. Na pozadí zníženej imunity dochádza k prerastaniu epidermálnych tkanív orgánu, v ktorých sa časom dajú zistiť rakovinové bunky (najčastejšie sa diagnostikuje spinocelulárny karcinóm).
Diagnostika
Infekcia HPV typu 45 nie je situácia, ktorú by sme nemali ignorovať. Vzhľadom na prevalenciu a vysokú onkogenicitu tohto vírusu, ako aj jeho schopnosť vyvinúť sa do rakoviny pri znížení obranyschopnosti tela, sa pri prvých príznakoch patológie odporúča kontaktovať príslušného lekára (u žien je to gynekológ, u mužov urológ) na konzultáciu a liečbu. Ešte lepšie je, ak sa infekcia papilárnym vírusom zistí v ranom štádiu počas pravidelných lekárskych prehliadok, kým ešte nepreukázal svoje parazitárne schopnosti.
Počas diagnostického obdobia, ak máte podozrenie na HPV vysoko onkogénneho typu, mali by ste obmedziť všetky sexuálne kontakty, aby ste sa vyhli infikovaniu partnera. Pamätajte, že je oveľa jednoduchšie nakaziť sa vírusom, ako sa ho zbaviť.
Všetky diagnostické opatrenia vykonávané počas a po úvodnom vyšetrení sú zamerané na identifikáciu onkologicky nebezpečných typov vírusu, pretože z vonkajších prejavov nie je možné určiť, ktorý typ vírusu spôsobil pozorované epitelové zmeny. Na tento účel sa určuje genotyp vírusu, trvanie jeho prítomnosti v ľudskom tele a priamo v mieste, kde sa pozorujú zmeny v tkanivách (penis u mužov, vagína a krčkový kanál u žien), prevalencia vírusu (počet buniek ním postihnutých). Dôležité je tiež určiť, ako hlboko vírus prenikol do buniek a či spôsobil chromozomálne zmeny.
Ak existuje podozrenie na prítomnosť onkogénnych vírusov, vykonajú sa cytologické a histologické vyšetrenia (analýza náteru odobratého z krčka maternice u žien alebo z močovej trubice u mužov). Ak existuje neoplázia orgánového tkaniva, je povinná kolposkopia (uretroskopia) s použitím činidiel, na ktoré sú malígne bunky citlivé, a biopsia materiálu.
Fanúšikovia análneho sexu budú musieť poskytnúť aj ster z konečníka.
Na zistenie prítomnosti vírusu a určenie jeho typu sa používa dostupná metóda polydimenzionálnej reťazovej reakcie (PCR analýza). Materiálom na analýzu je zoškrabnutie epitelových buniek krčka maternice alebo močovej trubice (pri absencii príznakov) a pri nezvyčajnom výtoku sa používajú ako materiál (ster).
PCR analýza umožňuje nielen zistiť prítomnosť HPV v tele, ale aj určiť jeho typ. Vysoko onkogénne typy vírusu, medzi ktoré patrí HPV typu 45, sa teda v skúmanom materiáli pomerne ľahko určujú.
Bohužiaľ, nie je možné určiť stupeň prenikania vírusu do buniek (vírusovú záťaž) pomocou PCR analýzy. Modernejšia metóda výskumu, Daigenov test, pomáha s touto úlohou vyrovnať sa. Umožňuje určiť typ vírusu (detekovať DNA HPV 45 a ďalších typov s ich charakteristickými znakmi chromozomálnej sady), jeho kvantitatívne ukazovatele a klinickú záťaž. Okrem toho sa po určitom čase dá zistiť, aké je riziko degenerácie epitelových buniek na malígne.
Je dôležité nielen zistiť vírus a identifikovať ho, ale aj určiť, aké zmeny v epitelových bunkách má pacient, či sa v oblasti neoplázie nachádzajú atypické bunky alebo či je proces benígny. Od toho do značnej miery závisí výber ďalšieho liečebného režimu.
Na určenie povahy zmien v epitelových bunkách sa používa Papanicolaouova metóda (alebo PAP test), pomocou ktorej je možné určiť prítomnosť makularizovaných buniek v krčku maternice.
Na základe výsledkov testovania sa dospelo k tomuto záveru:
- prítomné sú iba normálne bunky,
- jasné príznaky zápalového procesu,
- existujú jednotlivé kópie atypických buniek, čo si vyžaduje dodatočné testovanie na malignitu,
- existuje dostatočný počet atypických buniek, čo dáva všetky dôvody na podozrenie z onkológie,
- Existuje veľa atypických buniek, čo naznačuje vývoj spinocelulárneho karcinómu.
Ideálne je vykonať Daigenov a PAP test postupne. Ak nie je možné vykonať Daigenov test, nahradí ho PRP analýza.
Odlišná diagnóza
Diferenciálna diagnostika sa vykonáva s takými patológiami, ako je molluscum contagiosum (infekcia spôsobená vírusom kiahní), mikropapilomatóza (mäkšie neinfekčné vyrážky na genitáliách v porovnaní s papilómami), perleťové papuly na penise (neškodné novotvary), seboroická keratóza (benígna patológia), intradermálne névy, karcinóm krčka maternice (malígna patológia nesúvisiaca s infekciou papilomavírusom).
Ak sa zistia malígne bunky, pacienti sú odoslaní na konzultáciu k onkológovi alebo onkogynekológovi.
Liečba
Keď sa infekcia ľudského papilomavírusu dostane do tela, snaží sa tam zostať navždy a keďže je vírus zabudovaný v bunkových štruktúrach tela, v súčasnosti je nemožné ho odtiaľ odstrániť. Jedinou cestou von je uviesť vírus do latentného stavu.
Aktivitu vírusu môže potlačiť vlastná bunková imunita tela, ale ochorenie bude stále recidivovať. Predpokladá sa, že odstránenie genitálnych bradavíc môže znížiť riziko degenerácie buniek a pomôcť zabrániť prenosu infekcie na sexuálneho partnera. V tomto prípade však určité riziko pretrváva.
Je dosť ťažké odstrániť vírus z ľudskej krvi a nie vždy je to možné. Preto sa za účinnejšie opatrenia stále považujú zvýšenie bunkovej imunity, odstránenie novotvarov a liečba erózie krčka maternice a dysplázie u žien.
Odstránenie genitálnych bradavíc a kondylómov sa môže vykonať niekoľkými spôsobmi:
- elektrokoagulácia alebo elektroexcízia (kauterizácia výrastkov elektrinou, možné sú relapsy),
- laserové odstránenie (najúčinnejšia metóda),
- rádiokoagulácia (tiež vám umožňuje navždy sa zbaviť výrastkov na genitáliách),
- vystavenie lokálnym chemikáliám,
- chirurgické odstránenie (najčastejšie sa praktizuje pri veľkých kondylómoch, obzvlášť účinné pri rakovinou ohrozujúcich novotvaroch spôsobených HPV typu 45 a podobnými formami ľudského papilomavírusu).
Kryodestrukcia sa používa iba v prípadoch, keď sú novotvary malé a je ich málo.
Zákroky sa vykonávajú v lokálnej alebo celkovej anestézii.
Ak neexistujú žiadne vonkajšie prejavy ochorenia, liečba sa vôbec nevykonáva, odporúča sa iba užívanie imunostimulantov, ktoré pomôžu udržať vírus pod kontrolou.
Ak sa na genitáliách pacientov zistia špicaté alebo ploché nádory nebezpečné pre rakovinu, okrem ich odstránenia sa vykonáva aj systémová antivírusová terapia a posilnenie imunitného systému vhodnými prostriedkami.
Ciele liekovej terapie sa považujú za: zničenie DNA HPV typu 45 a posilnenie obranyschopnosti tela s cieľom mobilizovať ho v boji proti vírusovej infekcii.
Na boj proti vírusu a prevenciu relapsov ochorenia, ktoré sú možné aj po odstránení kondylómov a bradavíc, sa používajú antivírusové lieky: Panavir, Acyclovir, Zorirax, Viferon, Groprinosin. Je dobré, ak majú lieky rôzne formy uvoľňovania, aby bolo možné ovplyvniť vírus zo všetkých strán (lokálna a systémová liečba).
Ako imunostimulanty môžete použiť lieky "Immunal", "Immunomax", "Lavomax", tinktúru echinacey alebo eleutherococcus, vitamínové komplexy.
Mimochodom, mnoho liekov má antivírusové aj imunomodulačné účinky, čo umožňuje účinne riešiť problém liečby HPV.
Pomerne často sa bakteriálna infekcia pripája k vírusovej infekcii, čo je s najväčšou pravdepodobnosťou indikované zápalovým procesom v pošve a krčku maternice. V tomto prípade sa najprv vykonáva antibiotická liečba a potom antivírusová liečba.
Ak sa v oblasti tkanivovej neoplázie zistia malígne bunky, v závislosti od štádia patológie sa použije chirurgická liečba (modifikovaná radikálna hysterektómia plus lymfadenektómia panvových lymfatických uzlín, aby sa zabránilo šíreniu procesov v tele), chemoterapia a rádioterapia.
Liečba vonkajších kondylómov spôsobených HPV typu 45 sa môže vykonávať aj ľudovými metódami (po konzultácii s lekárom). Na odstránenie novotvarov použite čerstvú šťavu z lastovičky (namažte kondylómy 6 až 12-krát denne) alebo olej na báze tejto rastliny (zmiešajte rovnaké časti rozdrvenej rastliny a rastlinného oleja a nechajte 1 mesiac pôsobiť na tmavom mieste, namažte výrastky 2-3-krát denne).
Bradavice a kondylómy môžete tiež namazať šťavou z púpavy alebo Kalanchoe.
Pri vnútorných a vonkajších papilómovitých výrastkoch môžete užívať odvar z bylín (medovka, praslička, skorocel, žihľava a koreň púpavy). Byliny sa rozdrvia a zmiešajú v rovnakom pomere. 1 polievková lyžica zberu sa zaleje 1 pohárom vody, potom sa zmes privedie do varu a lúhuje 10 minút. Po odstránení z ohňa sa odvar umiestni na teplé miesto na 3 hodiny, po ktorom sa môže užívať perorálne hodinu pred jedlom 3-krát denne. Jednorazová dávka - 3 polievkové lyžice.
Akákoľvek ľudová liečba je prípustná len po konzultácii s lekárom. Jej použitie je prípustné v rámci tradičnej liečby.
Účinnosť liečby sa monitoruje raz za šesť mesiacov až rok cytologickými a histologickými testami, ako aj kontrolou prítomnosti vírusu pomocou PCR a PAP testov.
Prevencia HPV typ 45
Výskyt papilomavírusovej infekcie je približne 6-9 ľudí z 10, v závislosti od regiónu bydliska. Takáto rozšírená infekcia vás núti premýšľať o tom, ako sa chrániť pred jej vplyvom.
Vedci v súčasnosti vyvinuli vakcíny, ktoré zabraňujú vzniku rakoviny pohlavných orgánov u žien aj mužov. Vakcíny Gardasil a Cervarix aktivujú imunitný systém v boji proti vírusom spôsobujúcim rakovinu, ale typ 45 nebol v ich zozname zahrnutý. Neskôr bol Gardasil vylepšený (modifikovaná vakcína sa nazýva Gardasil 9) a teraz dokáže zničiť aj HPV typu 45.
Zvyčajne sa očkujú tínedžeri, ktorí ešte nie sú sexuálne aktívni, čo znamená, že sa v ich tele pravdepodobne nenachádza vírus HPV. Väčšina dospelých je už nositeľmi vírusu, takže očkovanie je možné len s negatívnym výsledkom testu na HPV.
Medzi ďalšie opatrenia na prevenciu ľudského papilomavírusu patria pravidlá, ktoré zabraňujú infekcii a zlepšujú imunitný systém:
- obmedzenie sexuálnych kontaktov na jedného dôveryhodného partnera,
- prísna hygiena rúk a pokožky,
- užívanie vitamínových komplexov a imunostimulačných liekov (na prevenciu je lepšie používať bylinné nálevy),
- včasná liečba zápalových patológií v tele (najmä gynekologických) a chorôb, ktoré znižujú imunitu (ARI, ARVI, chrípka, gastrointestinálne patológie atď.).
- vyvážená strava bohatá na vitamíny a minerály potrebné pre fungovanie tela,
- zdravý aktívny životný štýl,
- obmedzenie psychického stresu (čo nie je vždy možné) a schopnosť správne reagovať na stresové faktory.
Je dôležité mať na pamäti, že bez silného imunitného systému nie je možné účinne bojovať proti vírusu. Preto bude potrebné počas celého života venovať imunitnému systému osobitnú pozornosť.
Predpoveď
Čo sa týka prognózy pre nosičov vírusu, napriek vysokej onkogenicite HPV typu 45 sa s ním dá celkom úspešne bojovať. Vývoj rakoviny pod vplyvom papilomavírusu je pomerne dlhý (asi 5-10 rokov), navyše príznaky zápalu a vírusovej infekcie sa objavujú oveľa skôr, čo poskytuje dobré príležitosti na zabránenie prechodu ochorenia na malígnu formu. Hlavnou vecou je nezanedbávať patológiu a prísne dodržiavať pokyny lekára, a to ako z hľadiska diagnostiky, tak aj terapie.

