Lekársky expert článku
Nové publikácie
Wallenbergov-Zacharčenkov syndróm.
Posledná kontrola: 05.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
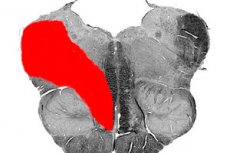
V medicíne existuje množstvo ochorení nazývaných striedavé medulárne syndrómy mozgového kmeňa. Medzi nimi je jedným z najbežnejších Wallenbergov-Zacharčenkov syndróm. Toto ochorenie opísal v roku 1895 psychoterapeut Adolf Wallenberg. Následne, o 16 rokov neskôr, ďalší neuropatológ M. A. Zacharčenko doplnil popis patológie.
Wallenbergov-Zacharčenkov syndróm je charakterizovaný poškodením posterolaterálnej oblasti miechovej časti tegmenta, lokalizovaným na úrovni predĺženej miechy. Postihnuté štruktúry sú reprezentované dvojitým jadrom (9., 10. nerv), jadrom miechovej dráhy (5. nerv), sympatickými vláknami Budgeovho centra, lanovitým telesom, mediálnou slučkou, vestibulárnymi jadrami (8. nerv) atď.
Nižšie vám ponúkame popis klasického vývoja Wallenbergovho-Zacharčenkovho syndrómu.
Striedavý Wallenbergov-Zacharčenkov syndróm
Takéto patológie, ktoré sa súhrnne nazývajú striedavé syndrómy, dostali tento názov podľa termínu „alternácia“, ktorý sa z latinčiny prekladá ako „opačný“. Patrí medzi ne Wallenbergov-Zacharčenkov syndróm, ako aj ďalšie syndrómy sprevádzané poškodením hlavových nervov na pozadí centrálnej motorickej parézy a hypestézie v opačnej polovici tela. Keďže paréza postihuje telo aj končatiny, nazýva sa hemiparéza a senzorické poruchy vyskytujúce sa analogicky sa nazývajú hemihypestézia. Vzhľadom na špecifickosť klinických znakov sa striedavé syndrómy v neuropatológii nazývajú aj „krížové symptómové komplexy“.
Neurológovia rozlišujú niekoľko takýchto komplexov s krížovými príznakmi. Medzi ne patria bulbárne (spojené s poškodením predĺženej miechy), pontínne (spojené s poškodením mostíka) a pedunkulárne (spojené s defektom mozgového pedunku) poruchy. Wallenbergov-Zacharčenkov syndróm v tomto pohľade súvisí s bulbárnymi ochoreniami.
Epidemiológia
Wallenbergov-Zacharčenkov syndróm sa vyvíja obzvlášť často v dôsledku ischemickej cievnej mozgovej príhody. Pri zablokovaní intrakraniálnej zóny vertebrálnej tepny sa kombinujú pretrvávajúce striedavé príznaky poškodenia predĺženej miechy a prechodné príznaky ischémie ústnych oblastí mozgového kmeňa, temporálnych a okcipitálnych lalokov. Wallenbergov-Zacharčenkov syndróm sa vyvíja približne v 75 % takýchto prípadov.
Syndróm je diagnostikovaný hlavne u pacientov nad 50 rokov bez ohľadu na pohlavie.
 [ 1 ]
[ 1 ]
Príčiny Wallenbergov-Zaharčenkov syndróm.
Najčastejšou príčinou vzniku Wallenbergovho-Zacharčenkovho syndrómu je trombóza zadnej dolnej mozočkovej tepny (vetvy vertebrálnej tepny), ako aj nedostatok prietoku krvi vo vertebrobazilárnej panve.
Základom bolestivých procesov môžu byť nasledujúce podmienky:
- Cievna mozgová príhoda je najčastejšou príčinou, ktorá vyvoláva rozvoj tohto syndrómu. Etiologickým faktorom ischemickej cievnej mozgovej príhody je teda tromboembolizmus, čo je spastický stav arteriálneho cievneho systému (najmä vertebrálnej, mozgovej a bazilárnej tepny). Hemoragická cievna mozgová príhoda sa vyskytuje, keď dochádza ku krvácaniu z uvedených tepien.
- Nádorový proces v mozgu môže priamo ovplyvniť mozgový kmeň alebo sa nachádzať vedľa neho, čím vyvíja tlak na štruktúry mozgového kmeňa.
- Zápalové reakcie v mozgu – encefalitída, absces, meningitída, šírenie do kmeňového tkaniva.
- Poranenia hlavy, traumatické poškodenie mozgu - najmä zlomeniny lebečných kostí, ktoré sa podieľajú na tvorbe zadnej lebečnej jamy.
- Poliomyelitída, syfilis.
Rizikové faktory
Existujú vonkajšie a vnútorné faktory, ktoré môžu ovplyvniť vývoj Wallenbergovho-Zacharčenkovho syndrómu:
- vek nad 50 rokov;
- poruchy systému zrážania krvi;
- vysoký cholesterol v krvi;
- zlé návyky – fajčenie a pitie alkoholu;
- poranenia hlavy;
- dedičné patológie;
- obezita, cukrovka;
- septické komplikácie;
- dlhodobé užívanie perorálnych kontraceptív, hormonálna terapia;
- chemoterapia;
- ťažké pooperačné štádium rekonvalescencie;
- sedavý životný štýl;
- nútená dlhotrvajúca nepohodlná poloha tela a končatín;
- silné zmeny teploty, dlhotrvajúca hypotermia, úpal;
- zhubné novotvary;
- kardiovaskulárne ochorenia;
- stres, nestabilita nervového systému.
Patogenézy
Predĺžená mieška má malú veľkosť, zložitú anatomickú štruktúru a nesie množstvo funkčných záťaží. Aj malé bolestivé ložiská v nej vedú k objaveniu sa rôznych klinických príznakov - jednostranných alebo obojstranných. Pri patológiách predĺženej miechy sa zisťujú funkčné poruchy 9-12 párov hlavových nervov. Ochorenie sa tiež vyznačuje pyramídovými motorickými poruchami, zmenami citlivosti v tvári a tele, poruchami mozočka, vazomotorického systému a inými poruchami autonómneho nervového systému.
Poškodenie predĺženej miechy sa často pozoruje na pozadí cievnych, zápalových alebo nádorových patológií postihujúcich nervový systém. Priame krvácanie do predĺženej miechy je zriedkavé: Wallenbergov-Zacharčenkov syndróm je častejšie spôsobený zmäkčením mozgových štruktúr - napríklad pri detskej obrne. Tento typ poškodenia je najnebezpečnejší kvôli vysokému riziku vzniku respiračnej paralýzy.
 [ 2 ]
[ 2 ]
Príznaky Wallenbergov-Zaharčenkov syndróm.
Klasický priebeh Wallenbergovho-Zacharčenkovho syndrómu je určený nasledujúcimi príznakmi:
- dysfunkcia svalov mäkkého podnebia s hlasivkami;
- jednostranná porucha motorickej koordinácie cerebelárneho typu;
- Hornerov (Bernard-Hornerov) symptómový komplex (triáda): pokles horného viečka, abnormálne zúženie zrenice, vpadnutá očná buľva;
- disociované senzorické poškodenie (postihnuté sú predovšetkým stredné a kaudálne oblasti Zeldera).
Priebeh ochorenia sa môže mierne líšiť v závislosti od typu patológie (opísali sme ich nižšie).
Prvé príznaky Wallenbergovho-Zacharčenkovho syndrómu sú celkom typické:
- zhoršené prehĺtanie;
- zhoršená reč (až do úplnej neschopnosti hovoriť);
- čiastočná strata funkčnosti mäkkého podnebia;
- imobilizácia hlasiviek;
- Hornerova triáda (ptóza, mióza, enoftalmus);
- vestibulárno-cerebelárne poruchy („prázdna“ motorická aktivita končatín, tras, strata rovnováhy, nystagmus);
- bolesť hlavy alebo tváre (čiastočná alebo úplná).
Uvedené klinické príznaky sa vysvetľujú oklúziou zadnej dolnej mozočkovej arteriálnej cievy, ktorá spôsobuje nekrózu vonkajších oblastí predĺženej miechy, výstupnej zóny trojklanného nervu a vlákien sympatického systému.
Etapy
Klasifikácia Wallenbergovho-Zacharčenkovho syndrómu podľa štádií nie je vždy vhodná, takže ju nepoužíva veľa špecialistov. Existuje však a pozostáva zo štyroch štádií patologického procesu:
- Akútne obdobie Wallenbergovho-Zacharčenkovho syndrómu.
- Včasné obdobie zotavenia pacienta s tvorbou nekrotických oblastí a rozvojom kolaterálneho prietoku krvi.
- Neskoré obdobie zotavenia s tvorbou jazvových zmien v tkanivách.
- Obdobie reziduálnych účinkov Wallenbergovho-Zacharčenkovho syndrómu.
Formuláre
Wallenbergov-Zacharčenkov syndróm sa vyvíja v dôsledku blokády zadnej dolnej mozočkovej artérie. Ochorenie sa prejavuje zo strany lézie parézou alebo paralýzou mäkkého podnebia s hlasivkou, poškodením sympatických vlákien a trojklanného nervu (segmentálny typ), poruchami mozočku (ataxia, nystagmus). Na opačnej strane sa stráca citlivosť na bolesť a teplotu, pohyby sú narušené vo forme paralýzy alebo parézy.
Neurológ M. A. Zakharčenko identifikoval niekoľko variantov patológie:
- Prvý variant Wallenbergovho-Zacharčenkovho syndrómu sa vyskytuje s rozvojom paralýzy mäkkého podnebia s hlasivkami a vychýlením jazyka na stranu opačnú ako postihnutá. Pozoruje sa Hornerov symptómový komplex, strata podnebného a hltanového reflexu, zhoršuje sa elektrická dráždivosť mäkkých podnebných svalov, zhoršuje sa prehĺtanie a reč, mizne citlivosť na bolesť a teplotu časti tváre na strane patológie. Vyskytujú sa poruchy trofizmu kože ušnice, herpetická vyrážka, suchosť a olupovanie kože v zóne rastu vlasov a na tvári, vyvíja sa atrofická rinitída. Na zdravej strane sa pozorujú disociované poruchy pocitov bolesti a teploty na tele a končatinách.
- Druhý variant Wallenbergovho-Zacharčenkovho syndrómu sa trochu líši od prvého variantu. Keď sa patologický proces rozšíri do štruktúr nad mostíkom, dochádza k poškodeniu 6. – 7. hlavového nervu. Zaznamenáva sa Hornerov príznak, dochádza k narušeniu koordinácie a statiky a objavuje sa paréza hlasiviek s mäkkým podnebím. Na opačnej strane sa zaznamenáva hemianestézia.
- Tretí variant Wallenbergovho-Zacharčenkovho syndrómu sa vyznačuje paralýzou časti mäkkého podnebia s hlasivkami a vychýlením jazyka na opačnú stranu. Chýba faryngeálny a podnebný reflex, je narušené prehĺtanie a reč, pozoruje sa Hornerov symptómový komplex, je narušená citlivosť jednej strany tváre, zhoršuje sa trofika kože a slizníc. Vyvíja sa atrofická rinitída, lokomotorická ataxia, je narušená statika. Zisťuje sa spomalenie srdcovej frekvencie, menia sa chuťové pocity na jednej strane jazyka. Pacienta trápia závraty (niekedy s vracaním), nystagmus v smere postihnutej oblasti. Na opačnej strane sa zaznamenáva disociované zlyhanie citlivosti na tele a končatinách.
- Štvrtý variant Wallenbergovho-Zacharčenkovho syndrómu sa pozoruje, keď sa proces rozšíri do zostupných častí až po priesečník pyramídových traktov. Vyskytuje sa paréza mäkkého podnebia s hlasivkou, Hornerov symptómový komplex, zhoršená koordinácia a statika končatín, zisťuje sa skrížená triplegia (alebo hemiplegia), ako aj striedavá senzorická porucha (v postihnutej oblasti na tvári, na opačnej strane - na tele a končatinách).
 [ 3 ]
[ 3 ]
Komplikácie a následky
Pri Wallenbergovom-Zacharčenkovom syndróme, rovnako ako pri všetkých alternujúcich syndrómoch, sa môžu vyskytnúť závažné komplikácie. Pri spastickej hemiparéze sa vyvíjajú kĺbové kontraktúry, ktoré len zhoršujú motorické poruchy. Pri nervovej paréze sa narúša symetria tváre, čo sa stáva významným estetickým problémom. Pri jednostrannej paréze okulomotorickej skupiny dochádza k dvojitému videniu, ktoré negatívne ovplyvňuje zrakovú funkciu.
Najnebezpečnejšie komplikácie sa vyvíjajú na pozadí progresie patológie, keď sa proces rozšíri do oblastí mozgu zodpovedných za dýchacie a kardiovaskulárne funkcie.
Kvalita zotavenia pacientov závisí od mnohých faktorov a je takmer nemožné vopred predpovedať následný vývoj udalostí a výsledok Wallenberg-Zakharčenkovho syndrómu.
Diagnostika Wallenbergov-Zaharčenkov syndróm.
Prítomnosť Wallenbergovho-Zacharčenkovho syndrómu možno zistiť už počas vyšetrenia neurológom. Získané vizuálne informácie umožňujú stanoviť predbežnú diagnózu a určiť lokalizáciu problému. Na základe charakteristík priebehu ochorenia možno zhruba predstaviť etiológiu syndrómu. Preto sa diferenciálna diagnostika často vykonáva už pri vstupnom lekárskom vyšetrení.
Nádorové procesy sa vyznačujú stálym nárastom symptómov v priebehu niekoľkých mesiacov (v niektorých prípadoch aj niekoľkých týždňov).
Pri zápalových procesoch sa pozorujú najmä všeobecné príznaky intoxikácie: vysoká teplota, slabosť, ospalosť, suché sliznice atď.
Pri mŕtviciach sa striedavý syndróm vždy vyvíja náhle, s rýchlym nárastom symptómov súčasne so zmenami krvného tlaku.
Pri hemoragickej mozgovej príhode sa pozoruje atypický obraz striedavého syndrómu, ktorý možno vysvetliť nejasným obmedzením bolestivého zamerania v dôsledku výrazných perifokálnych reakcií (edém, reaktívne príznaky).
Na objasnenie príčiny vzniku Wallenberg-Zakharčenkovho syndrómu lekár predpíše ďalšiu diagnostiku.
Inštrumentálna diagnostika zahŕňa nasledujúce postupy:
- Magnetická rezonancia mozgu (pomáha vyšetriť zapálenú oblasť, miesto krvácania, nádorový proces, zónu mozgovej príhody, rozlíšiť hemoragickú alebo ischemickú mozgovú príhodu, posúdiť závažnosť tlaku na štruktúry mozgového kmeňa).
- Transkraniálna Dopplerova ultrasonografia mozgových ciev (odhaľuje cievne mozgové príhody, príznaky tromboembólie, lokálny spazmus mozgových ciev).
- Ultrazvukové vyšetrenie extrakraniálnych ciev (pomáha diagnostikovať oklúziu vertebrálnych a karotických artérií).
Krvné a močové testy sa vykonávajú bežným spôsobom, ale pri diagnostikovaní Wallenbergovho-Zacharčenkovho syndrómu sú málo užitočné. Lumbálna punkcia sa môže vykonať, ak existuje podozrenie na infekčnú a zápalovú patológiu. V prípade infekčného zápalu bude mozgovomiechový mok zakalený, bude zvýšený obsah bunkových prvkov v dôsledku neutrofilov a zistia sa aj baktérie. Ďalšie bakteriologické a virologické testy pomôžu identifikovať patogén.
Komu sa chcete obrátiť?
Liečba Wallenbergov-Zaharčenkov syndróm.
Liečbu Wallenbergovho-Zacharčenkovho syndrómu je potrebné začať čo najskôr. Hlavným cieľom takejto liečby je normalizácia funkcie životne dôležitých orgánov a oblastí mozgu, ako aj odstránenie opuchu tkanív a stabilizácia krvného obehu.
Všeobecné opatrenia zahŕňajú použitie dekongestantov a neuroprotektorov, ako aj činidiel, ktoré upravujú krvný tlak. Pri tvorbe trombu sa predpisuje trombolytická a vaskulárna terapia.
Vo všeobecnosti počiatočná liečba Wallenbergovho-Zacharčenkovho syndrómu pozostáva z nasledujúcich fáz:
- inhalácie kyslíka, umelé dýchanie;
- stabilizácia krvného tlaku (ak sa hodnoty zvýšia, podáva sa síran horečnatý, Enap, Metoprolol);
- odstránenie edému mozgového tkaniva (L-lyzín, furosemid, manitol);
- korekcia výživy nervových buniek (Piracetam, Cavinton, Neurobion, Ceraxon, Neuromax atď.);
- podávanie trombolytík alebo antikoagulancií (Actilise, Heparín, Clexane);
- symptomatická liečba s použitím analgetík, protizápalových liekov, antibiotík.
Rehabilitačné obdobie monitoruje spoločný tím špecialistov, ako je rehabilitačný špecialista, chiropraktik, lekár fyzioterapie a fyzioterapeut.
Lieky na Wallenbergov-Zacharčenkov syndróm
Spôsob podávania a dávkovanie |
Vedľajšie účinky |
|
Metoprolol |
V akútnom období sa liek podáva intravenózne v jednotlivých dávkach (analóg Betalocu). Neskôr sa v prípade potreby užíva perorálne v dávke 100 – 150 mg denne v 1 – 2 dávkach. |
Bradykardia, palpitácie, únava, závraty, nevoľnosť, dýchavičnosť. |
Furosemid |
Podáva sa injekčne v individuálne zvolenej dávke, pričom sa berie do úvahy odporúčaná priemerná denná dávka 1500 mg. |
Nerovnováha elektrolytov, arteriálna hypotenzia, nevoľnosť, akútna pankreatitída, svrbenie, žihľavka. |
Neurobión |
Podáva sa intramuskulárne, v akútnom období - jedna ampulka denne, potom - jedna ampulka 1-3 krát týždenne. |
Nervové vzrušenie, závraty, nevoľnosť, bolesť brucha. |
Clexane |
Podáva sa subkutánne, v individuálne zvolenej dávke, pod kontrolou vlastností zrážanlivosti krvi. |
Hemoragické epizódy, bolesti hlavy, alergické reakcie. |
Heparín |
Podáva sa intravenózne alebo subkutánne v individuálnych dávkach. Nepriame antikoagulanciá sa predpisujú 1-3 dni pred vysadením lieku. |
Trombocytopénia, bolesť hlavy, zvýšené pečeňové transaminázy, osteoporóza, kožná vyrážka. |
Vitamíny a nutričné vlastnosti
Strava pacientov s diagnostikovaným Wallenbergovým-Zacharčenkovým syndrómom by mala byť maximálne obohatená vitamínmi. Mala by pozostávať z ovocia, zeleniny, obilnín, bobúľ, mliečnych výrobkov a rastlinných olejov. Denné menu zahŕňa potraviny obsahujúce vlákninu - na normalizáciu funkcie čriev a prevenciu zvýšenej hladiny cholesterolu.
Je dôležité jesť potraviny s vysokým obsahom omega-3 mastných kyselín. Nachádzajú sa v rybách (makrela, tuniak, losos), rybom oleji a pomáhajú predchádzať trombóze a stabilizovať krvný obeh.
Odporúča sa tiež konzumovať viac produktov, ktoré obsahujú vitamín E: pšeničné klíčky, rastlinné oleje (ľanový, olivový), ľanové semienka, slnečnicové semienka, avokádo. Vitamín E má antioxidačné vlastnosti. Posilňuje cievy, zlepšuje imunitu a zabraňuje vzniku ischemickej choroby srdca.
Z jedálnička vylúčte margarín, mastné mäsové výrobky, údené potraviny a cukrovinky.
Rozhodnutie o použití ďalších vitamínov alebo komplexných farmaceutických prípravkov robí ošetrujúci lekár. Môže sa odporučiť dodatočný príjem kyseliny nikotínovej, kyseliny listovej, vitamínov B6 a B12 .
Fyzioterapeutická liečba
Na dosiahnutie čo najoptimálnejšieho terapeutického výsledku u pacientov, ktorí trpeli Wallenbergovým-Zacharčenkovým syndrómom, sa používajú špecifické druhy fyzických cvičení, ktoré zahŕňajú vplyv na postihnutú oblasť. Pomocou takéhoto vplyvu je možné odstrániť opuchy, obnoviť poškodené cievy a mozgové tkanivo.
Moderné metódy umožňujú ovplyvniť oblasť, ktorá syndrómom najviac trpela. Stimulácia krvného obehu a výživy tkanív sú obzvlášť potrebné pre čo najrýchlejšiu rehabilitáciu pacienta.
Fyzioterapia v tomto prípade sleduje nasledujúce ciele:
- obnovenie rečovej aktivity;
- regulácia fyzickej aktivity (obnovenie koordinácie a niektorých stratených funkcií).
- Medzi najúčinnejšie metódy fyzického vplyvu patria:
- Elektroforéza na pozadí paralelnej liečby liekmi. Trvanie jedného sedenia môže byť 10-30 minút.
- Elektromyostimulácia pomáha obnoviť krvný obeh a prekrvenie postihnutých oblastí. Procedúry sa vykonávajú dlhodobo, kým sa stav pacienta neustále nezlepší.
- Darsonvalizácia sa používa na aktiváciu základných procesov v poškodených končatinách.
- Magnetoterapia zvyšuje odolnosť tela voči chorobám, normalizuje cievny tonus, zrýchľuje prietok krvi cievami a rozširuje kapilárny systém.
Okrem toho sa na obnovu tela po Wallenbergovom-Zacharčenkovom syndróme často predpisujú vibračné masáže, ošetrenia chladom a teplom, parafínové aplikácie na postihnuté miesta a ozokeritové obklady. Vynikajúce recenzie boli získané od pacientov, ktorí absolvovali terapeutické kúpele s borovicovými a soľnými extraktmi.
Ľudové prostriedky
Počas akútneho obdobia Wallenbergovho-Zacharčenkovho syndrómu by mal byť pacient liečený iba v nemocničnom prostredí. V štádiu rehabilitácie, keď sa obnoví funkčná kapacita tela, je povolená domáca liečba s využitím tradičnej a ľudovej medicíny. Ľudoví liečitelia preto navrhujú použiť nasledujúce recepty na urýchlenie zotavenia:
- Rozdrvte 1 čajovú lyžičku rozdrveného oddenku pivonky a nechajte hodinu lúhovať v 200 ml vriacej vody. Užívajte 1 polievkovú lyžicu lieku každé tri hodiny.
- Doprajte si teplé kúpele s pridaním odvaru z oddenku škoricových šípok. Takéto procedúry sa vykonávajú raz za dva dni, pričom kurz by mal pozostávať z najmenej 25 procedúr.
- 1 polievkovú lyžicu smrekového ihličia zalejte 200 ml vriacej vody, nechajte lúhovať hodinu, preceďte. Pridajte šťavu z polovice citróna a užívajte nalačno po troche počas dňa. Liečba trvá najmenej 60 dní v rade.
- Užívajte 2 g múmie pred spaním počas 28 dní. Potom si urobte 10-dňovú prestávku, po ktorej môžete v kúre pokračovať.
- Zmiešajte 5 dielov ihličia s 2 dielmi cibuľovej šupky a 2 dielmi šípok. 2 polievkové lyžice zmesi zalejte 1 litrom vody, varte 10 minút, potom nalejte do termosky a nechajte v nej lúhovať 10-12 hodín. Výsledný liek sa pripravuje denne a pije sa počas celého dňa namiesto vody alebo čaju.
- Zmiešajte 100 g medu a rovnaké množstvo cibuľovej šťavy. Užívajte 1 polievkovú lyžicu lieku po každom jedle. Skladujte v chladničke.
Počas celého obdobia rekonvalescencie sa pacientom odporúča zaradiť do stravy datle a surové prepeličie vajcia.
Bylinná liečba
- Zmiešajte 100 g kvetov harmančeka, ľubovníka bodkovaného, nesmrteľníka a brezových púčikov. 10 g zmesi nalejte do hrnca, pridajte 500 ml vriacej vody, nechajte lúhovať 30 minút, prefiltrujte. Užívajte 200 ml nálevu večer s jednou čajovou lyžičkou medu a tiež ráno 30 minút pred prvým jedlom.
- Pripravte zmes z medovky, vresu, hlohu, oregana, šípok a pestreca mariánskeho. V termoske zalejte 500 ml vriacej vody a 40 g zmesi. Nálev pite počas celého dňa. Liečba trvá 2 mesiace.
- Pridajte 1 polievkovú lyžicu šalvie do 200 ml vriacej vody a užívajte vnútorne namiesto čaju. Robte si aj kúpele s odvarom zo šalvie (300 g rastliny na 10 l vody).
- Vezmite rovnaké diely koreňov valeriány lekárskej, pivonky a modrej hlavy. 20 g zmesi zalejte jedným litrom vody, varte 30 minút na miernom ohni, preceďte. Užívajte 100 ml pred spaním denne.
- Odrezky šťaveľa sa narežú, zalejú vodkou (1 diel koreňa na 10 dielov vodky), lúhujú sa 3 týždne. Prefiltrujú sa a užívajú sa 40 kvapiek s vodou trikrát denne.
Homeopatia
Počas obdobia rekonvalescencie po Wallenbergovom-Zacharčenkovom syndróme môže homeopatický lekár odporučiť liečbu jedným alebo viacerými homeopatickými liekmi. Hlavným cieľom takejto liečby je obnoviť stratené funkcie a zlepšiť kvalitu života pacienta. Pacientovi môžu byť napríklad ponúknuté nasledujúce homeopatické lieky:
- Lycopodium clavatum – obnovuje motorické schopnosti končatín;
- Calcarea fluorica – stabilizuje metabolické procesy, zlepšuje stav ciev;
- Arnika – urýchľuje regeneráciu tkaniva, vhodná najmä na lézie na ľavej strane tela;
- Lachesis je „ľavostranný“ liek, ktorý zlepšuje mikrocirkuláciu v postihnutých oblastiach mozgu;
- Botrops je „pravostranný“ liek, ktorý zlepšuje prekrvenie tkaniva a urýchľuje resorpciu trombu;
- Bufo rana – pomáha obnoviť narušenú rečovú funkciu, má upokojujúce vlastnosti;
- Lathyrus sativus – obnovuje motorické schopnosti dolných končatín;
- Čemerica čierna – prečisťuje vedomie pacienta, zmierňuje letargiu;
- Nux vomica – zlepšuje fungovanie nervového systému, obnovuje funkčnosť brušnej dutiny a panvových orgánov.
Medzi komplexnými homeopatickými liekmi na Wallenbergov-Zacharčenkov syndróm sa často používajú:
- Ubiquinone compositum (Heel) – pomáha obnoviť trofizmus a nervovú vodivosť. Liek sa podáva intramuskulárne, 2,2 ml 1-3 krát týždenne, počas 2-5 týždňov;
- Cerebrum compositum – zabraňuje cerebrovaskulárnym príhodám, urýchľuje regeneráciu mozgového tkaniva. Liek sa podáva intramuskulárne, 2,2 ml až trikrát týždenne, počas 3 – 6 týždňov;
- Aesculus compositum – normalizuje cievny krvný obeh, stimuluje obnovu nervových štruktúr. Liek sa užíva 10 kvapiek trikrát denne, približne 15 minút pred jedlom, počas 4-6 týždňov.
Lieky vyberá špecialista nielen na základe existujúcich symptómov, ale aj na základe celkového zdravotného stavu pacienta a jeho konštitučných charakteristík.
Chirurgická liečba
- Karotenoidová endarterektómia.
Táto operácia zahŕňa odstránenie vnútornej výstelky postihnutej arteriálnej cievy spolu s trombom, ktorý sa v nej vytvoril. Tento zákrok pomáha minimalizovať riziko opakovaného poškodenia mozgu: najčastejšie je indikovaný, ak zúženie lúmenu tepny presiahne 70 % alebo ak je diagnostikovaná chronická nedostatočnosť mozgového obehu. Chirurgický prístup k miestu zákroku je na krku. Jedným z rizík tejto operácie je oddelenie trombu od arteriálnej steny s následným rozvojom ischemickej mozgovej príhody. Aby sa predišlo takejto komplikácii, chirurg vloží do lúmenu tepny akýsi „filter“.
- Angioplastika a stentovacia chirurgia.
Obe vyššie uvedené metódy sa zvyčajne kombinujú. Podstata angioplastiky je nasledovná: do lúmenu postihnutej časti arteriálnej cievy sa zavedie špeciálny katéter (zvyčajne cez zásobovaciu cievu s povinným röntgenovým pozorovaním). Potom sa na konci katétra nafúkne balónik, ktorý pomáha rozšíriť lúmen cievy. Vykoná sa angioplastika postihnutých artérií. Potom sa začne so stentovaním: inštaluje sa špeciálna konštrukcia vo forme rámu, ktorá fixuje lúmen cievy a zabraňuje tvorbe krvných zrazenín v nej.
Prevencia
Prevencia Wallenbergovho-Zacharčenkovho syndrómu by sa mala vykonávať komplexne a vo viacerých smeroch. V prvom rade je žiaduce určiť pravdepodobnosť dedičnej predispozície, vykonať génovo-molekulárny a biochemický krvný test. Obzvlášť dôležité je vykonať dôkladnú diagnostiku u tých ľudí, ktorí majú faktory naznačujúce riziko zvýšenej tvorby trombov. Napríklad vysoký stupeň rizika je určite prítomný u pacientov, ktorí predtým mali epizódy bezpríčinnej alebo opakovanej trombózy, ktoré sa objavili po menších provokujúcich faktoroch: drobné traumatické poranenia, tehotenstvo atď.
Hlavné opatrenia, ktoré pomôžu zabrániť vzniku Wallenbergovho-Zacharčenkovho syndrómu, sú nasledovné:
- zabezpečenie miernej fyzickej aktivity, vylúčenie nadmernej aktivity a fyzickej nečinnosti (optimálna sa považuje za chôdzu v zelených plochách - v parku, na námestí, v lese);
- pitie dostatočného množstva tekutín denne, nosenie pohodlného oblečenia;
- prevencia infekčných patológií, otužovacie postupy, posilnenie imunitného systému, kompletná strava bohatá na vitamíny;
- odvykanie od fajčenia a zneužívania alkoholu;
- vyhýbanie sa dlhodobému vystaveniu sa páliacemu slnečnému žiareniu, horúcim alebo chladným podmienkam;
- pravidelná preventívna vitamínová terapia, užívanie antikoagulancií (ak je to indikované).
Predpoveď
Výsledok ochorenia do značnej miery závisí od toho, ako včas je pacientovi poskytnutá lekárska starostlivosť. Oneskorenie hospitalizácie vedie k tomu, že sa pacient stane invalidným - menej ako 20 % takýchto ľudí sa bude môcť dožiť dlhšie ako päť rokov.
Núdzová starostlivosť o pacienta s Wallenbergovým-Zacharčenkovým syndrómom by mala byť poskytnutá v prvých 2-3 hodinách, počnúc okamihom objavenia sa prvého príznaku patológie. Iba v takejto situácii je možné zachrániť život človeka a dosiahnuť ďalšie relatívne obnovenie stratených funkcií. Pravdepodobnosť úplného zotavenia nie je vyššia ako 2-3%.
Nasledujúce príznaky naznačujú možnú nepriaznivú prognózu:
- rozvoj syndrómu uzamknutosti (syndróm deeferentácie), pri ktorom pacient stráca primeranú reakciu na akékoľvek vonkajšie podnety v dôsledku tetraplégie a paralýzy bulbárnych, tvárových a žuvacích svalov;
- poruchy respiračných, kardiovaskulárnych a termoregulačných funkcií;
- prítomnosť neurologických porúch trvajúcich 12 mesiacov alebo dlhšie.
Wallenbergov-Zacharčenkov syndróm spravidla vedie k invalidite pacienta.

