Arteriovenózna malformácia
Posledná kontrola: 23.04.2024

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
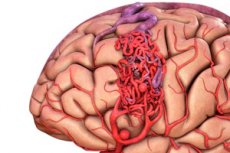
Arteriovenózna malformácia je vrodeným defektom vaskulárneho vývoja, ktorý je charakterizovaný prítomnosťou abnormálnej siete arteriovenóznych anastomóz. Najbežnejšia arteriovenózna malformácia sa nachádza v oblasti zadnej lebečnej kosti a má pomerne typickú štruktúru - jednu alebo dve skutočné tepny, AVM cievku a jednu odtokovú žilu.
Patogenézy
Najnebezpečnejším je roztrhnutie steny malformácie, ktorá je sprevádzaná spontánnym intrakraniálnym krvácaním. Je to spôsobené tým, že v cievach s malformáciou zmiešaná krv cirkuluje pod tlakom blízko k arteriálnej krvi. A je prirodzené, že vysoký tlak vedie k preťahovaniu degenerovaných zmenených ciev, zvýšeniu ich objemu a ztenčovaniu steny. Nakoniec na najtenom mieste je medzera. Podľa statických údajov sa to vyskytuje u 42-60% pacientov s AVM. Úmrtnosť pri prvej prestávke AVM dosahuje 12-15%. V iných prípadoch môže dôjsť k opakovanému krvácaniu bez akejkoľvek periodicity. Pozorovali sme pacienta, ktorý na jedenásť rokov mal jedenásť spontánnych intrakraniálnych krvácaní. Takýto relatívne "benígna" pre pretrhnutiu AVM v porovnaní s medzerou arteriálnych aneuryziem vysvetlené zvláštnosti hemodynamických nepokojov po prestávke. Je známe, že prasknutie arteriálna aneuryzma často vedie k subarachnoidálneho krvácania (SAH) a rozvoj vazokonstrikciu, ktorá je v prvej minúte je ochranný charakter, čo uľahčuje rýchle zastaviť krvácanie, ale v nasledujúcom je primárne ohrozenie života pacienta.
Ide o angiospazmus, ktorý vedie k ischémii mozgu a jej edému a určuje závažnosť stavu a prognózy pacienta. Naproti tomu angiospazmus vedúcich AVM tepien naopak zlepšuje prívod krvi do mozgu v dôsledku zníženia arteriovenózneho výboja. Keď sa poruší AVM, často sa tvoria intrakraniálne a subdurálne hematómy. Prielom krvi v subarachnoidných cisternách je sekundárny. Krvácanie z prasknutej steny AVM sa zastaví rýchlejšie, pretože krvný tlak v ňom je nižší ako v hlavných tepnách a stenu je viac tvárny na kompresiu krvácaním. To samozrejme nie je pre pacienta bezpečne ukončené. Najnebezpečnejšími sú AVM pretrhnutia v blízkosti komôr mozgu, v subkortikálnych gangliách a v mozgovom sústave. Angiospazmus vedúcich tepien v tejto situácii pomáha zastaviť krvácanie.
Rozhodujúcim faktorom v patogenéze rušenia AVM je objem prietoku krvi a lokalizácia hematómu. Hemisférickou intracerebrálne hematóm dokonca až do 60 cm 3, dochádza relatívne priaznivý. Môžu spôsobiť hrubé fokálne neurologické poruchy, ale zriedkavo vedú k hrubým vitálnym poruchám. Prelomenie hematómu do komôr mozgu výrazne zhoršuje prognózu. Na jednej strane, krv, provokujúce ventrikulárna ependymom, zosilňuje likvoroproduktsiyu, na druhej strane tým, že pôsobí na spodnej strane komory vedie k hrubej narušeniu životných funkcií centier v hypotalame. Šírenie krvi v celom komorovom systéme vedie k poslednej tamponáde, ktorá sama osebe nie je kompatibilná so životom.
Krv preniknutá do subarachnoidných cisterien tiež porušuje cirkuláciu alkoholu, čo sťažuje zablokovanie cerebrospinálnej tekutiny pachyónovými granulaciami. V dôsledku toho sa resorpcia CSF spomalí a môže sa vyvinúť akútna hypertenzia mozgovo-mozgovej tekutiny, po ktorej nasleduje vnútorný a vonkajší hydrocefalus. Výsledkom dezintegrácie vytvorených prvkov odvádzajúcej sa krvi je tvorba veľkého množstva toxických látok, z ktorých väčšina má vazoaktívny účinok. To na jednej strane vedie k vazokonstrikcii malých páliacich artérií, na druhej strane zvyšuje priepustnosť kapilár. Výrobky na rozpad krvi tiež ovplyvňujú nervové bunky, menia biochemické procesy v nich a narúšajú priepustnosť bunkových membrán. Najprv sa mení funkcia čerpadla sodíka draslíka a draslík začína opúšťať bunku a na svojom mieste sa vylučuje sodíkový katión, ktorý je štyrikrát hydrofilnejší ako draslík.
To vedie najprv k intracelulárnemu edému v zóne okolo krvácania a potom k opuchu buniek. Vývin opuchy je tiež podporovaný hypoxiou, ktorá sa nevyhnutne spája v dôsledku kompresie mozgových ciev s hematómom a zvýšeného cerebrospinálneho tlaku, ako už bolo spomenuté. Porušenie funkcií diencefalických častí mozgu a predovšetkým regulácia rovnováhy vody a elektrolytov vedie k oneskoreniu tekutiny tela, k strate draslíka, čo tiež zvyšuje edematóznu odpoveď mozgu. Patogenéza prasknutia AVM nie je obmedzená na mozgové poruchy. Rovnako nebezpečné sú extracerebrálne komplikácie. Predovšetkým ide o cerebro-srdcový syndróm, ktorý môže simulovať akútnu koronárnu insuficienciu na elektrokardiograme.
Rýchlo sa u pacientov s intracerebrálnym krvácaním vyvinie pneumónia a zlyhanie dýchania. Navyše bakteriálna flóra hrá sekundárnu úlohu. Centrálne primárny účinok na pľúca, je šíriť bronchospazmus, produkcia spúta a zvyšujúce hlienu ischémiu v dôsledku rozšírenej pľúcneho parenchýmu kŕč malých pľúcnych tepien, čo vedie rýchlo k dystrofických poruchy, alveolárna epiteliálne deskvamácia, zníženú výmenu plynov funkcie pľúc.
Ak je to sprevádzané útlakom reflexu kašľa, bulbárneho typu respiračného zlyhania, potom existuje vážna hrozba pre život pacienta. Vo väčšine prípadov sa následná hnisavá trachyronchitída silne poddáva antibakteriálnej terapii a zhoršuje respiračné zlyhanie, ktoré okamžite ovplyvňuje intenzifikáciu hypoxie mozgu. Tak, porušenie vonkajšieho dýchania, dokonca s relatívnou kompenzáciou mozgových porúch, môže viesť k smrti. Často pacienti po kóme získavajú vedomie, ale potom zomierajú zo zvýšeného respiračného zlyhania a hypoxického edému mozgu.
Dystrofické zmeny sa rýchlo vyvíjajú nielen v pľúcach, ale aj v pečeni, v gastrointestinálnom trakte, v nadobličkách a obličkách. Hrozbou pre život pacienta je infekcia moču a opary, ktoré sa rýchlo rozvíjajú bez toho, aby pacientka venovala dobrú starostlivosť. Ale tieto komplikácie je možné vyhnúť, ak o nich lekári spomínajú a vedia spôsoby boja proti nim.
Ak zhrnieme úvahy patogenézy AVM prasknutie, je potrebné zdôrazniť, že úmrtnosť v týchto vnútrolebečné krvácanie nižšia než pri pretrhnutí arteriálnej aneurysmatických PND a hemoragickú mŕtvicu, aj keď čísla dosahuje 12-15%. Pre AVM sú charakteristické opakované, niekedy viacnásobné krvácania s rôznou frekvenciou, ktoré sa nedajú predvídať. V nepriaznivom priebehu posthemoragického obdobia môžu uvedené patogenetické mechanizmy viesť k smrteľnému výsledku.
Príznaky arteriovenóznej malformácie
Hemoragický typ priebehu ochorenia (50-70% prípadov). U tohto typu sa vyznačuje tým, že sa u pacienta hypertenzia, malá veľkosť malformácie uzla, odvodnenie do hlbokých žíl, často existujú arteriovenózne malformácie zadnej jamy lebečnej.
Hemoragický typ v 50% prípadov je prvým príznakom prejavu arteriovenóznej malformácie, spôsobuje detailný výsledok a 10-15% a invalidizácia 20-30% pacientov (N. Martin a kol.). Každoročné riziko krvácania u pacientov s arteriovenóznou malformáciou je 1,5 - 3%. Riziko opätovného krvácania počas prvého roka dosiahne 8% a zvyšuje sa s vekom. Krvácanie z arteriovenóznych malformácií je zodpovedné za 5-12% celkovej materskej úmrtnosti a 23% zo všetkých intrakraniálnych krvácaní u tehotných žien. Obrázok subarachnoidálneho krvácania sa pozoroval u 52% pacientov. 17% pacientov má komplikované formy krvácania: tvorba intracerebrálnych (38%), subdurálnych (2%) a zmiešaných (13%) hematómov sa u 47% objavuje ventrikulárna gemotamponáda.
Typ torzného toku je charakteristický pre pacientov s arteriovenóznou malformáciou veľkých rozmerov, lokalizáciou v kôre. Krvný obeh arteriovenóznej malformácie sa vykonáva vetvami strednej cerebrálnej artérie.
Pre typ torpického prúdu je najčastejší konvulzívny syndróm (u 26-27% pacientov s arteriovenóznou malformáciou), klastrové bolesti hlavy, progresívny neurologický deficit, ako v mozgových nádoroch.
Varianty klinického prejavu arteriovenóznych malformácií
Ako už bolo uvedené, najčastejšou prvou klinickou manifestáciou AVM je spontánne intrakraniálne krvácanie (40-60% pacientov). Vyskytuje sa častejšie bez akýchkoľvek prekurzorov, uprostred celkového zdravia. Vyvolávajúce momenty môžu byť fyzická aktivita, stres, psychický stres, príjem vysokých dávok alkoholu, a ďalšie. V okamihu prasknutia pacientov AVM zaznamenáte náhlej prudké bolesti hlavy, v závislosti od typu nárazu alebo prasknutie. Bolesť sa rýchlo vytvára, čo spôsobuje závrat, nevoľnosť a zvracanie.

Po niekoľkých minútach môže dôjsť k strate vedomia. V zriedkavých prípadoch, bolesti hlavy môže byť non-intenzívne, pacienti vedomie nie je stratené, ale pocit, že oslabenie a stuhnutých končatín (zvyčajne kontralaterálnej ložiská krvácanie), poruchy reči. V 15% prípadov sa krvácanie prejavuje ako rozvinutý epiprip, po ktorom pacienti môžu zostať v kóme.
Na stanovenie závažnosti krvácania z AVM je možné vychádzať z vyššie uvedenej stupnice Hunt-Hess ako základ s niektorými pozmeňujúcimi a doplňujúcimi návrhmi. Vzhľadom na skutočnosť, že krvácanie z AVM môže mať veľmi odlišné symptómy, môžu mať prednostné fokálne neurologické symptómy pred mozgovou obrnou. Pacienti, ktorí sú na úrovni vedomia v stupňoch I alebo II stupnice, môžu preto mať ťažké fokálne neurologické poruchy (hemiparéza, hemi-hypestézia, afázia, hemianopsia). Na rozdiel od aneuryzmálneho krvácania, keď sa AVM pretrhne, nie je to rozsah a prevalencia angiospazmu, ktorá je určená rozsahom a lokalizáciou intracerebrálneho hematómu.
Meningeálny syndróm sa vyvíja za niekoľko hodín a jeho závažnosť sa môže líšiť. Arteriálny tlak sa zvyčajne zvyšuje, ale nie tak dramaticky a nie až tak dlho ako pri roztrhnutí arteriálnej aneuryzmy. Zvyčajne toto zvýšenie nepresiahne 30-40 mm Hg. Art. Druhý tretí deň nastáva hypertermia centrálnej geneze. Stav pacientov sa pravidelne zhoršuje s rastom edému mozgu a zintenzívnením rozkladu krvi. Trvá to až 4-5 dní. S priaznivým priebehom po stabilizácii na 6-8. Deň sa stav pacientov začína zlepšovať. Dynamika ohniskových príznakov závisí od umiestnenia a veľkosti hematómu.
Pri krvácaní do funkčne dôležitých oblastí mozgu alebo pri zničení motorických vodičov sa príznaky prolapsu okamžite objavia a dlhodobo sa udržujú bez akejkoľvek dynamiky. Ak sa príznaky prolapsu nezobrazia ihneď, ale zvýšia sa paralelne s edémom mozgu, môžete očakávať zotavenie deficitu po 2-3 týždňoch, kedy sa opuch úplne regresuje.
Klinický obraz roztrhnutia AVM je veľmi rôznorodý a závisí od mnohých faktorov, z ktorých hlavnými sú: objem a lokalizácia krvácania, závažnosť edémovej reakcie mozgu, miera zapojenia sa do procesu štruktúry kmeňa.
Arteriovenózne malformácie sa môžu prejaviť epileptiformnými záchvatmi (30-40%). Príčinou ich vývoja môžu byť hemocirkulačné poruchy v susedných oblastiach mozgu v dôsledku fenoménu krádeže. Navyše samotná malformácia môže pôsobiť dráždivým spôsobom na mozgovú kôru a generuje epi-vypúšťanie. A ako sme už hovorili o jednotlivých typoch AVM, okolo ktorých sa vyvíja glióza mozgového tkaniva, čo sa často prejavuje aj epizódami epizód.
V prípade epizódy, kvôli prítomnosti AVM, je príčinou vzniku bezprostrednosti v dospelosti, často v úplnej absencii provokujúceho faktora. Záchvaty môžu byť generalizované alebo zamerané. Prítomnosť čírej ohniskovej zložky v epiprip, ak nie sú žiadne cerebrálne symptómy, by mala viesť k myšlienke možného AVM. Dokonca aj generalizované záchvaty, ak začínajú záchvaty hlavne v rovnakých končatinách s násilným obratom hlavy a očí jedným alebo druhým smerom, sú často prejavom AVM. Menej často sa u pacientov vyskytujú malé záchvaty, ako sú absencie alebo vedomie súmraku. Frekvencia a periodicita epipripletov môže byť odlišná: od jednorazovej po opakovanú.
Formuláre
VV Lebedev a spolupracovníci. Identifikovali tri varianty cerebro-kardiálneho syndrómu podľa údajov EKG:
- Písiem - porušenie funkcií automatizmu a excitability (sinus tachy- alebo bradykardia, arytmia, fibrilácia predsiení);
- Typ II - zmeny v repolarizačnom procese, prechodné zmeny v koncovej fáze komorového komplexu podľa druhu ischémie, poškodenie myokardu so zmenou vlny T a poloha segmentu ST;
- Typ III - porušenie vodivosti (blokáda, príznaky zvýšeného stresu na pravom srdci). Tieto zmeny EKG sa môžu kombinovať a ich závažnosť koreluje so závažnosťou celkového stavu pacientov.
Diagnostika arteriovenóznej malformácie
Prítomnosť aspoň jedného z klinických príznakov AVM u pacienta, ktorá bola spomínaná v príznakoch, je vážnym dôvodom pre podrobné vyšetrenie, ktoré sa vykonáva podľa určitej schémy. Mali by ste začať s starostlivou históriou. V tomto prípade sú objasnené choroby rodičov a blízkych príbuzných, pretože dedičná predispozícia k AVM nie je vylúčená. Anamnéza života pacienta sa odhalila od okamihu jeho narodenia: ako prešiel pôrod, čo trpel v detstve, choroby a zranenia, keď sa objavili prvé príznaky ochorenia atď. Pri neurologickom vyšetrení, pokiaľ pacient nemá pseudotumorózny a neúrazový variant klinického priebehu AVM, nemusí existovať drsná fokálna symptomatológia.
Avšak aj mierna anizoreflexia, reflexy perorálneho automatizmu, porušenie funkcií kraniálnych nervov môžu naznačovať organickú léziu mozgu. Ak má pacient pocit pulzujúceho šumu v hlave, je potrebné vykonať auskultáciu nad paranazálnymi dutinami a v časových oblastiach. Takýto zvuk však môže byť len zriedka objektivizovaný. Vyskytuje sa iba pri extranitraniálnom a obrovskom AVM. Špeciálna štúdia pacienta začína neinvazívnymi metódami.
Ide predovšetkým o elektrofyziologické vyšetrenie. Rheoencefalografia (REG) často neposkytuje indikáciu AVM, ale asymetria krvného plnenia rôznych arteriálnych bazénov, asymetria vaskulárneho tónu môže nepriamo potvrdiť predpokladanú diagnózu. Informatívnejšia je elektroencefalografia (EEG), ktorá dokáže odhaliť podráždenú zmenu bioelektrickej aktivity s akcentom v nejakej oblasti mozgu. Pri pseudotumoróznom alebo mŕtvicovom toku sa na EEG môže objaviť sústredenie patologickej bioaktivity, často vo forme záznamu pomalých vysoko amplitúdových vĺn. U pacientov s epileptickým typom kurzu je možné zamerať sa na epileptickú aktivitu, najmä pri funkčných zaťaženiach (hyperventilácia pľúc, zvukové a svetelné podnety).
Elektrofyziologické metódy výskumu mozgu, aj keď nie sú špecifické, však so správnou interpretáciou výsledkov môžu potvrdiť diagnózu AVM, ale absencia akýchkoľvek zmien v REG a EEG nevylučuje AVM.
V posledných rokoch sa ultrazvukové metódy široko používajú pri diagnostike cerebrovaskulárnych ochorení. Dopplerov ultrazvuk z extrakraniálnych tepien môžu detekovať zrýchlenie prietoku krvi v danom arteriálnej nádrže je 1,5 krát viac, ako na stredné a veľké AVM - rýchlosť prietoku krvi v tepnách vedúce k výrazne vyšším normálnym hodnotám. Avšak malá veľkosť AVM nemá významný vplyv na prietok krvi v extrakraniálnych tepien, preto nemôže byť detekovaný extrakraniálnych Doppler.
Viac informatívna je metóda transcraniálneho Dopplera. Dokáže zistiť nielen výrazné zrýchlenie prietoku krvi v tepnách, ktoré dodávajú krv AVM, ale aj takzvaný "posunový fenomén".
Prítomnosť voľného posunu spôsobuje vznik množstva hemodynamických javov, ktoré sú zaznamenané v štúdii Dopplera vo forme modelu ľahkej perfúzie alebo posunu.
Je charakterizovaná:
- významný nárast (hlavne kvôli diastolickému), lineárna rýchlosť prietoku krvi je úmerná hladine arteriovenózneho výboja;
- významné zníženie úrovne periférnej rezistencie (v dôsledku organického poškodenia cievneho systému na úrovni odporových ciev, ktoré určujú nízku úroveň cirkulačnej rezistencie v systéme);
- relatívna bezpečnosť kinematických indexov toku;
- Absencia výrazné zmeny Dopplerovho spektre (s rozprestretým spektrom je pozorovaná, keď AVM "veľký prúd" spôsobuje rotáciu v turbulentných zón bifurkácia mozgových tepien, až do vzniku non-pulzovanie turbulentné vzory);
- prudké zníženie cerebrovaskulárnej reaktivity, v dôsledku absencie ciev, ktoré majú kontraktilné vlastnosti v systéme AVM.
Citlivosť TCD pri diagnóze arteriovenóznych malformácií podľa opísaného kritéria je 89,5%, so špecifickosťou 93,3% a chybovosťou 90,8%.
Ďalšou neinvazívnou metódou vyšetrenia je röntgenová tomografia. To vám umožní identifikovať AVM z priemeru 2 cm a viac, ale je lepšie identifikovať veľké a obrovské. Computerogram AVM je dosť typický, nedá sa porovnávať s inou patológiou. Vyzerajú ako ohniská heterogénne hustota (hyper- a gipodensivnye) nepravidelného tvaru, niekedy pretkané červovitý bez javov perifokální edému a žiadny hmotnostný efekt, to znamená bez posunov a deformácií mozgových komôr a subarachnoidálneho nádrží.
Často sa v tele malformácie odhalia ostré hyperdenzné inklúzie - to sú centrá kalcifikácie. Majú skoro hustotu kostí, nepravidelný tvar a rôzne veľkosti. Ak sa vyskytnú všetky tieto príznaky - pre AVM je patognomonický. Intravenózne podanie kontrastného činidla obsahujúceho jód umožňuje lepšiu vizualizáciu arteriovenóznych malformácií. V tomto prípade sa hyperdenzné zameranie stáva ešte hustším a môže dokonca odhaliť zväčšené drenážne žily.
Keď AVM prasknutie a spontánne intrakraniálne krvácanie RTG počítačovú tomografiu ako vysoko informatívne. Dôraz je kladený na lokalizáciu intracerebrálne krvácanie, jeho tvar a formu. Takže ak aneuryzmatického krvácanie sa nachádzajú prevažne v blízkosti bazálnych cisterien a hypertenzná - u bazálnych ganglií, hematóm v dôsledku prasknutie s AVM môže byť lokalizovaná kdekoľvek, ako konvexné, predlezhit do mozgovej kôry, a blízkosti stredovej čiary štruktúr mozgu.
Všetko závisí od lokalizácie samotného AVM. Vo vzhľade majú také krvácania nehomogénnu hustotu (na pozadí hyperdenzitívneho krvácania, určujú sa ohniská normálnej alebo zníženej hustoty), nepravidelný tvar, nerovnomerné kontúry. Na pozadí krvácania sa nedá určiť telo samotného AVM, ale v zriedkavých prípadoch môže telo malformácie vypadať ako "chyba plnenia" dutiny hematómu krvou. Dlho sa ukázalo, že spontánne krvácanie zaberá určitý objem, stratifikuje mozog. Preto sú ich hranice spravidla rovnomerné a tvary sa približujú elipse alebo plesu. Keď sa rozbiť AVM krv, ako to sa oddelí od tela predĺženej malformácií a preto v centre alebo na periférii krvácanie je niekedy sledoval obrysy samotného AVM.
V prípadoch, keď je arteriovenózna malformácia umiestnená v blízkosti komôr mozgu alebo bazálnych cisterien, keď sa roztrhne, môže krv prúdiť priamo do nich. V týchto situáciách počítačová tomografia zisťuje iba prítomnosť subarachnoidálneho alebo intraventrikulárneho krvácania, ale nie je možné ho odlíšiť od aneuryzmatického alebo hypertenzného.
Keď sa porucha AVM, výpočtová tomografia (CT) nie je len diagnostická, ale aj prognostická, a preto vám umožňuje vybrať si adekvátnu terapeutickú taktiku.
Posudzovanie kompyuterogrammu by navyše brať do úvahy veľkosť krvácania závažnosti a prevalencia perifokální opuch, stav mozgových komôr a stupeň premiestnenia, zmeny v subarachnoidálnom cisterien. Hemisférické krvácanie zvyčajne spôsobuje stlačenie homolaterálnej bočnej komory až do úplnej neviditeľnosti, zatiaľ čo kontralaterálne a tretie komory sú posunuté v opačnom smere. Stupeň vytláčania závisí od objemu hematómu a závažnosti edému mozgu.
Posunutie stredných mozgových štruktúr v opačnom smere z hematómu o viac než 10 mm, je nepriamy dôkaz o hrozbe života pacienta, a ak to je vzhľadom k veľkému objemu krvné výrony (100 cm 3 ), je potrebné riešiť otázku núdzová prevádzka. Avšak, v prípade, že objem hematómu menšia ako 60 cm 3, a posun strednej čiary štruktúr vyššie ako 10 mm, je potrebné považovať za výsledok edému mozgu a v tejto situácii prevádzke zhorší iba jeho prúdenia a zhoršiť prognózu. Priaznivejšie z hľadiska kontroly je prípad, keď veľké veľkosti hematómy (80-120 cm H ) spôsobuje mierny posun strednej čiary štruktúr (menej ako 8 mm). V tomto prípade spravidla nie je jasne vyjadrený perifokálny edém, čo vám umožní nepokojne sa s operáciou.
Dôležitou prognostickou hodnotou je vizualizácia mosta pokrývajúceho nádrž. Kým nie je jasne viditeľné, môžete sa držať očakávanej taktiky. Ale ak jeden z jej strán nie je zviditeľnený (amputácia polovice zakrytie nádrže na strane hematómu), by mali prijať okamžité opatrenia k záchrane života pacienta, pretože tento obrázok ukazuje vývoj čeľustného tentorial hernie (axiálnym posunom mozgovej herniácie gipokampovoy vinie do medzery medzi mozgovom kmeni a okraj otváracieho otvoru), čo je priamym ohrozením života pacienta. Ak sa krycia nádrž mostu vôbec neuvidí - situácia je kritická a dokonca aj núdzová operácia už nemôže ušetriť pacienta.
Tak, röntgenové počítačovej tomografie je dôležitou metódou v rutinnej diagnostike a arteriovenóznou malformácií v diagnostike a prognóze výsledku krvácanie do mozgu v dôsledku pretrhnutia arteriovenóznou malformácií.
Najinformatívnejšou a najdôležitejšou metódou diagnostiky arteriovenóznych malformácií je angiografia. Mozgová angiografia - invazívna metóda výskumu, ktorý má riziko vzniku rad komplikácií (embólia mozgových tepien, vazokonstrikciu v reakcii na zavedenie katétra do tepny alebo kontrastnej látky, trombóza tepny v mieste vpichu, alergické reakcie na kontrast, atď ..). Z tohto dôvodu by mali byť pre svoje správanie jasné náznaky.
Angiografia je absolútne indikovaná pre všetkých pacientov so spontánnymi intrakraniálnymi krvácaním, pretože len umožňuje zistiť skutočnú príčinu krvácania. Výnimku tvoria len tí pacienti, u ktorých je bez ohľadu na výsledok angiografickej operatívnej intervencie účelné. Jedná sa o pacientov v terminálnom stave, pacientov v senilnom veku a s hrubou dekompenzovanou somatickou patológiou.
Je trochu ťažšie poskytnúť indikácie na angiografiu plánovaným spôsobom. Všetci pacienti s jednou z opísaných variantov klinickej manifestácie AVM, s výnimkou asymptomatických, podliehajú všetkým neinvazívnym metódam vyšetrenia.
Ak sa ukáže aspoň jedna známka potvrdzujúca prítomnosť arteriovenóznej malformácie, angiografia sa má zvážiť, ako je uvedené. Ak žiadna z metód neuvádza možnú prítomnosť AVM, nemali by ste okamžite opustiť angiografiu. Klinický obraz je potrebné vyhodnotiť. Takže ak pacient mal len jednu epikopu a bez ohniskovej zložky, celková cerebrálna angiografia by sa mala zlikvidovať.
V rovnakej dobe, ani jeden epipripadok, ale s jasným fokálnou zložky (slabosť alebo necitlivosť v jednej z končatín alebo gemitipu, znecitlivenie polovicu tváre, krátke prestávky alebo typu záchvatu reči Jackson pricestuje hemianopsia et al.), Poskytuje základ pre angiografiu. To isté platí pre kurz migrácie podobný AVM. Ak sú záchvaty hemicranialgie zriedkavé a vyskytujú sa so strednou závažnosťou, angiografia sa môže zdržať. Avšak časté a závažné záchvaty migrény, ktoré prakticky znemožňujú pacientovi, vyžadujú angiografické vyšetrenie.
Prechodný ischemický atak (TIA) v vertebrobazilárního oddelení často vyplýva z obehové zlyhanie v dôsledku v ňom priechodnosti alebo vertebrálne tepny angiospasmu. Preto sa neodporúča vyšetriť týchto pacientov s angiografickým vyšetrením na AVM. Zároveň aj jediný prechodný ischemický útoku v jednej z hemisfér mozgu u mladých dospelých vyžadujú angiografia, ako často je príčinou ich neokluzivní-stenózne lézie tepien a arteriovenózne malformácie.
Pokiaľ ide o pacientov s pseudotumoróznymi a mŕtvicovými klinickými prejavmi arteriovenóznej malformácie, je tiež znázornená angiografia.
Akékoľvek podozrenie na prítomnosť AVM vo väčšine prípadov vyžaduje angiografické vyšetrenie okrem prípadov, keď je chirurgická liečba kontraindikovaná.
Angiografické vyšetrenie pacientov s AVM má niekoľko charakteristík. Pri vyšetrení pacienta je potrebné mať na pamäti, že rýchlosť prietoku krvi v predných tepnách stredného a veľkého AVM môže niekoľkonásobne prekročiť normálne hodnoty, takže rýchlosť angiografického prieskumu by mala byť vyššia ako zvyčajne. Pri mnohých fistulárnych malformáciách môže po 2 sekundách prejsť kontrast cez telo a odtokové žily. Moderné angiografické prístroje umožňujú sledovať prechod kontrastu v akomkoľvek časovom období.
To poskytuje veľmi dôležité informácie o smerovaní rôznych tokov v tele malformácie, postupnosť plnenia jej ciev. Každá z podávacích tepien dodáva iba časť arteriovenóznej malformácie, zatiaľ čo zvyšné cievy s malformáciou nie sú viditeľné. Preto je druhou dôležitou črtou angiografie, že napriek získaniu informácií o prítomnosti AVM v jednej z arteriálnych bazénov je potrebné kontrastovať s inými skupinami. Hemodynamicky aktívny AVM môže byť naplnený nielen z jedného karotického a vertebrobasilárneho povodia, ale aj z kontralaterálnej karotickej artérie.
V dôsledku toho, pre získanie úplnej informácie o veľkosti AVM a zdrojov jeho dodávky krvi treba porovnať obe krčnej a vertebrobazilární bazény, je ľahšie dosiahnuť selektívne angiografiu. To isté možno dosiahnuť pri pravostrannej axilárnej a ľavostrannej priamej krčnej angiografii. Pri pravým axilárny angiografia kontrastný retrográdne vstupuje pod tlakom do brachiocefalického kmeň a súčasne kontrastu a vertebrálna a krčnej tepna. Jeden úvod kontrastu umožňuje tak okamžite získať informácie o dvoch povodiach. Ľavá krčná tepna sa tiahne od oblúka aorty pri sebe, takže je možné vykonať priamy kontrast vpichu angiografiu. Taký porazdelnoe angiografia aj keď dlhšia ako u selektívne, ale u pacientov s ťažkou aterosklerózou aorty a jej pobočiek, je vhodnejšie, pretože drží katéter v takých situáciách, na jednej strane predstavuje veľké technické problémy, ale na druhej strane - so sebou nesie riziko, alebo aterosklerotický plak poškodenia alebo oddelenia nástenná trombu s následným embólií mozgovej tepny.
Pri hodnotení angiografie je potrebné venovať pozornosť nasledujúcim bodom:
- Veľkosť arteriovenóznej malformácie sa určuje v dvoch projekciách meraním najväčšej vzdialenosti od vonkajších hraníc tela AVM. Zároveň sa porovnávajú a dopĺňajú údaje o kontraste všetkých bazénov. Napríklad AVM s celkovou veľkosťou 8x8 cm s karotickou angiografiou je kontrastovaná iba o 2/3 objemu a o 1/3 z zadnej cerebrálnej artérie. Porovnanie týchto obrázkov tým, že im bolo umožnené získať informácie o skutočných rozmeroch.
- Identifikáciu zdroja prekrvenie, je potrebné stanoviť nielen bazény, z ktorých AVM je plná kontrastu, ale aj priamo spôsobujú tepien: počet, veľkosť, umiestnenie vo vzťahu k mozgovej kôre a hlavných rýh a nádrží, a najmä ich pobočky aj prístup k AVM tela. V niektorých prípadoch dve štandardné piliere nestačí, pretože tepny sú superponovaný jedna na druhej, a tiež malformácie tela, takže sa môže opakovať angiografia s hlavou otočenie o 45 stupňov v oboch smeroch. Moderné angiografické zariadenia umožňujú jedno podanie kontrastného činidla pre získanie obrazu mozgových tepien z ľubovoľného uhla otáčaním displeja okolo vertikálnej aj horizontálnej osi. Zo všetkých vedúcich tepien je potrebné identifikovať hlavné tepny (zvyčajne sú od jedného do troch) a sekundárne. Tá môže byť niekoľko desiatok. A nie všetky angiograficky zistené tepny. Niektoré z nich sú spôsobené menším priemerom a menšie hemodynamického významu nie sú zistené, ale počas operácie chirurg im nevyhnutne stretne, a musí byť schopný zraziť a prejsť bez ich poškodenia. Krvácanie, ak sú tieto tepny poškodené špachtľou alebo sacím hrotom, prináša chirurgovi veľa problémov.
- Stanovením odtokových žíl sa počíta ich počet, veľkosti a žilové dutiny, do ktorých tieto žily prúdia.
- Prostorové usporiadanie odtokových žíl a predných tepien sa porovnáva s určením správnej chirurgickej taktiky.
- Stanovuje sa hemodynamická aktivita AVM. Čím aktívnejšia je arteriovenózna malformácia, tým výraznejšie "krádež" mozgu. U veľkých mnogofistulnyh AVM na angiografiu je možné vidieť len predné a vypúšťanie nádoby a telo AVM a ďalšie mozgové tepny nie je kontrast, že pretože dáva ilúziu ich neprítomnosti. Stredné a malé AVM nespôsobujú veľké "krádež", takže majú tendenciu byť detegované na pozadí normálneho mozgového cievneho vzoru.
- Treba pamätať na existenciu hemodynamicky neaktívneho AVM. Jedná sa zvyčajne o venózne malformácie, telangiektázie, určité typy kavernóznych malformácií, takzvanú jaskyňu. Ich angiografická detekcia je veľmi ťažká. Zvyčajne chýbajú typické angiografické príznaky vo forme hypertrofických predných tepien, zväčšených drenážnych žíl, kontrastujúcich v arteriálnej fáze. Avšak, na bližšom skúmaní angiograme vidieť abnormálne cievy pripomínajúce jemné sito, reťazové kolesá, medúzy alebo samostatné nádoby, atypický usporiadaný, nerovnomerný priemer, a stočené vo veľmi zvláštnym spôsobom. V tomto prípade môžu chýbať drenážne žily. Je tiež ťažké vidieť mikromalformáciu (menej ako 5 mm); pretože sú často umiestnené na väčších hlavných nádobách a súčet obrazu im neumožňuje ich identifikáciu.
- Pretrhnuté arteriovenózne malformácie môžu byť trombované. Pri čiastočnej trombóze je na angiograme stále viditeľná malformácia, ale jej skutočné rozmery môžu byť niekoľkonásobne väčšie ako detekované angiografické rozmery. Chirurg musí vždy pamätať na túto operáciu a byť pripravený na to, že malformácia bude značne väčšia. V mnohých prípadoch (podľa našich údajov, 12%) je porušená malformácia vystavená celkovej trombóze. Platí to najmä pre malé a stredné AVM. Nie sú detekované angiograficky alebo sa v arteriálnej fáze môže pozorovať slabo kontrastná drenážna žila. V takýchto ťažkých situáciách, anamnéza, vek pacienta, povaha a lokalizácia údajov počítačovej tomografie, detekcia petrificata vedľa hematómu môže pomôcť premýšľať o možnosti prasknutia AVM. Pri operácii, odstránení hematómu, by mal chirurg vždy skúmať jeho steny, aby zistil AVM.
- Angiografia sa vykonáva v pooperačnom období, aby sa potvrdila radikálna povaha exstirpácie. Prítomnosť najmenej jednej odvodňovacej žily, odhalenej v arteriálnej fáze, naznačuje chirurgickú operáciu.
Diagnóza arteriovenóznych malformácií vyžaduje od lekára predovšetkým znalosť kliniky, morfológiu AVM a možnosti existujúcich metód. Pre správny výber lekárskej taktiky a úspešnej chirurgickej liečby by informácie o AVM mali byť kompletné a komplexné.
Komu sa chcete obrátiť?
Liečba arteriovenóznej malformácie
Otvorené (transcraniálne) zásahy:
- Stupeň I - koagulácia aferentov;
- II stupeň - izolácia jadra arteriovenóznej malformácie;
- III. Etapa - obväz a koagulácia s eferentom a odstránenie arteriovenóznych malformácií,
Endovaskulárne intervencie:
- stacionárny balón - oklúzia vstupných tepien - embolizácia v prúde (nekontrolovaná);
- kombinácia dočasnej alebo trvalej oklúzie balónika s embolizáciou v toku;
- superselektivnaya embolizatsiya.
Arteriovenózna malformácia je tiež liečená rádiochirurgickými operáciami (gama-nože, kybernetický nôž, Li nas, atď.).


 [
[