Lekársky expert článku
Nové publikácie
Akútna pooperačná endoftalmitída
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
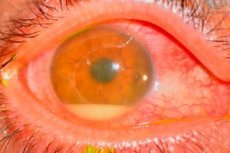
Príčiny pooperačná endoftalmitída
Pôvodcami sú najčastejšie koagulázanegatívne stafylokoky (napr. Staph. epidemidis), grampozitívne (napr. Staph. aureus) a gramnegatívne (napr. Pseudomonas sp., Proteus sp.) mikroorganizmy.
Zdroj infekcie je ťažké identifikovať. Najčastejším vinníkom sa považuje pacientova vlastná bakteriálna flóra očných viečok, spojiviek a slzných kanálikov. Medzi ďalšie potenciálne zdroje infekcie patria kontaminované roztoky, nástroje, prostredie vrátane personálu operačnej sály.
Príznaky pooperačná endoftalmitída
Závažnosť endoftalmitídy závisí od virulencie patogénu.
- Extrémne závažný stav sa vyznačuje bolesťou, výrazným zhoršením zraku, edémom očných viečok, chemózou, injekciou do spojoviek, sekréciou hyoidnej vačky, infiltrátmi rohovky a veľkým hypopyonom.
- Stredná závažnosť je charakterizovaná únikom fibrinózneho exsudátu do prednej komory, menším hypopyónom, vitreitídou, absenciou fundusového reflexu a nemožnosťou oftalmoskopie aj v nepriamom svetle.
- Mierna forma môže byť sprevádzaná len miernou bolesťou, absenciou alebo miernym hypopyonom a zachovaním určitého fundusového reflexu s možnosťou čiastočnej oftalmoskopie nepriamym oftalmoskopom.
Určenie časového intervalu od operácie do vzniku príznakov endoftalmitídy môže byť užitočné pri identifikácii pôvodcu ochorenia. Napríklad Staph. aureus a grampozitívne baktérie sú zvyčajne prítomné 2 – 4 dni po operácii s ťažkou endoftalmitídou. Staph. epidermidis a koaguláza-negatívne koky sa zvyčajne objavujú 5 – 7 dní po operácii s menej závažnými príznakmi.
Diagnostika pooperačná endoftalmitída
- Detekcia patogénu v komorovom moku alebo sklovci potvrdzuje diagnózu. Negatívna reakcia však nevylučuje prítomnosť infekcie. Odber vzoriek na operačnej sále pozostáva z nasledovného:
- Z existujúceho druhého rezu sa odoberie 0,1 ml vzorky komorovej vody aspiráciou ihlou na tuberkulínovej striekačke;
- Vzorku sklovca je najlepšie odobrať minivitrektorom cez pars plana 3,5 mm od limbu. Ak minivitrektor nie je k dispozícii, alternatívou je čiastočná sklerotómia 3,5 mm od limbu s aspiráciou tekutého sklovca zo strednej sklovcovej dutiny pomocou ihly na tuberkulínovej striekačke. Sklovinec v objeme 0,1 – 0,3 ml sa pridá do krvného agaru, tekutého tioglukolátu a Sabourandovho agaru. Ak nie sú k dispozícii hotové médiá, dobrou alternatívou je umiestniť vzorku do špeciálnych hotových platničiek na odber krvi. Niekoľko kvapiek sa umiestni aj na sklo s Gramovým alebo Giemsovým farbením.
- Vitrektómia je indikovaná iba v prípade akútneho infekčného procesu a zníženia vnímania svetla. Pri vyššej zrakovej ostrosti (z pohybov rúk a vyššie) nie je vitrektomia potrebná.
- Antibiotiká voľby sú amikacín a ceftazidín, ktoré sú citlivé na väčšinu grampozitívnych a gramnegatívnych baktérií, a vankomycín, ktorý je citlivý na koaguláza-negatívne a koaguláza-pozitívne koky. Amikacín je synergický s vankomycínom, ale je potenciálne retinotoxickejší ako ceftazidín a nemá synergický účinok s vankomycínom.
- Intravitreálne podávanie antibiotík sa začína ihneď po identifikácii typu patogénu a znížení hustoty očnej buľvy. Amikacín (0,4 mg v 0,1 ml) alebo ceftazidín (2,0 mg v 0,1 ml) a vankomycín (1 mg v 1,0 ml) sa pomaly vstrekujú do strednej časti sklovca pomocou ihly. Skosenie ihly by malo smerovať dopredu, aby sa zabezpečil minimálny kontakt lieku s makulou. Po prvej injekcii sa má injekčná striekačka odpojiť a ihla sa má ponechať v dutine na podanie druhej injekcie. Ak je pravdepodobnosť tvorby zrazeniny vysoká, majú sa použiť dve rôzne ihly s rôznymi antibiotikami. Po vytiahnutí ihly sa podáva parabulbárna injekcia antibiotika;
- Parabulbárne injekcie vankomycínu 25 mg a ceftazidínu 100 mg alebo gentamicínu 20 mg a cefuroxímu 125 mg umožňujú dosiahnutie terapeutických koncentrácií. Predpisujú sa denne počas 5-7 dní v závislosti od stavu;
- lokálna terapia sa používa striedmo, s výnimkou prípadov sprevádzaných infekčnou keratitídou;
- Systémová terapia je otázna. Štúdia endoftalmitídy a vitrektomie (Endoftalmitis Vitrectomy Study Group) ukázala, že všeobecné podávanie ceftazidínu a amikacínu je neúčinné. Tieto antibiotiká, keďže sú rozpustné vo vode, majú slabú aktivitu proti grampozitívnym baktériám a nízku permeabilitu pre zrakový orgán. Možno sú účinnejšie iné antibiotiká, ako sú chinolóny rozpustné v lipidoch (napr. ciprofloxacín, ofloxacín) a imepenem, ktoré majú lepšiu permeabilitu a široké antimikrobiálne spektrum. Odpoveď na túto otázku sa ešte len dostane do budúcich štúdií.
- Steroidná terapia sa podáva po antibiotikách na zníženie zápalu. Steroidy sú menej nebezpečné iba vtedy, ak sú baktérie citlivé na antibiotikum.
- parabulbárny betametazón 4 mg alebo dexametazón 4 mg (1 ml) denne počas 5-7 dní v závislosti od stavu;
- perorálne prednizolón 20 mg 4-krát denne počas 10-14 dní v závažných prípadoch;
- lokálne dexametazón 0,1%, spočiatku každých 30 minút, potom menej často.
- Ďalšia terapia a jej rozsah sa určujú v závislosti od izolovanej bakteriálnej kultúry a klinického obrazu.
- Medzi známky zlepšenia patrí oslabenie bunkovej reakcie a pokles hypopyonu a fibrínového exsudátu v prednej komore. V tejto situácii sa liečba nemení bez ohľadu na výsledky testov.
- Ak sa izolujú rezistentné bakteriálne kultúry a klinický obraz sa zhorší, je potrebné zmeniť antibiotickú liečbu.
- Výsledky liečby sú napriek energickej a správnej terapii slabé (v 55 % prípadov je dosiahnutá zraková ostrosť 6/60 alebo nižšia).
V niektorých prípadoch môže byť znížené videnie spojené s retinotoxicitou antibiotík, najmä aminoglykozidov. FAG vykazuje hypofluorescenciu v dôsledku ischémie.
Čo je potrebné preskúmať?
Odlišná diagnóza
- Zvyškový materiál šošovky v prednej komore alebo sklovci môže spôsobiť akútnu prednú uveitídu.
- Toxická reakcia sa môže vyskytnúť na irigačnú tekutinu alebo cudzie materiály použité počas operácie. Menej často sa na prednom povrchu vnútroočnej šošovky vytvorí výrazný fibrínový film. V tomto prípade sú účinné vysoké dávky steroidov (lokálne alebo parabulbárne) v kombinácii s cykloplastikami, ale môžu sa vytvoriť synechie s vnútroočnou šošovkou.
- Komplexná alebo dlhotrvajúca operácia vedie k edému rohovky a uveitíde, ktoré sa zistia okamžite v pooperačnom období.
Komu sa chcete obrátiť?
Prevencia
Optimálna prevencia ešte nebola stanovená. Nasledujúce opatrenia však môžu byť užitočné.
- Predoperačná liečba existujúcich infekcií, ako je stafylokoková blefaritída, konjunktivitída, dakryocystitída a u osôb s protézami sanitácia kontralaterálnej dutiny.
- Instilácia povidón-jódu pred operáciou:
- Komerčne dostupný 10 % roztok betadínu používaný na prípravu pokožky sa zriedi fyziologickým roztokom, aby sa dosiahla 5 % koncentrácia;
- Niekoľko minút pred operáciou sa do spojivkového vaku vstreknú dve kvapky zriedeného roztoku a jemnými pohybmi sa roztok rozotrie po povrchu oka. Tento roztok sa môže použiť na ošetrenie očných viečok pred aplikáciou zrkadla na očné viečka;
- Pred operáciou sa očná buľva zavlažuje fyziologickým roztokom.
- Starostlivé umiestnenie zrkadla na očné viečka, ktoré zahŕňa izoláciu mihalníc a okrajov očných viečok.
- Profylaktické podávanie antibiotík
- Pooperačné podávanie antibiotík do subtenonového priestoru sa široko používa, ale dôkazy o účinnosti tejto metódy nie sú dostatočné;
- Intraoperačná irigácia prednej komory s pridaním antibiotík (vankomycín) do infúzneho roztoku môže byť účinným opatrením, ale zároveň môže prispieť k vzniku rezistentných kmeňov baktérií.


 [
[