Lekársky expert článku
Nové publikácie
Aortálna regurgitácia
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Aortálna regurgitácia je zlyhanie zatvorenia aortálnej chlopne, čo vedie k prietoku krvi z aorty do ľavej komory počas diastoly. Medzi príčiny patrí idiopatická chlopňová degenerácia, akútna reumatická horúčka, endokarditída, myxomatózna degenerácia, vrodená bikuspidálna aortálna chlopňa, syfilitická aortitída a ochorenie spojivového tkaniva alebo reumatologické ochorenie.
Medzi príznaky patrí námahová dýchavičnosť, ortopnoe, paroxyzmálna nočná dýchavičnosť, palpitácie a bolesť na hrudníku. Fyzikálne vyšetrenie môže odhaliť difúznu pulznú vlnu a holodiastolický šelest. Diagnóza sa stanoví fyzikálnym vyšetrením a echokardiografiou. Liečba zahŕňa náhradu aortálnej chlopne a (v niektorých prípadoch) vazodilatačné lieky.
Príčiny aortálna regurgitácia
Aortálna regurgitácia (AR) môže byť akútna alebo chronická. Primárnymi príčinami akútnej aortálnej regurgitácie sú infekčná endokarditída a disekcia ascendentnej aorty.
Stredne závažná chronická aortálna regurgitácia u dospelých je najčastejšie spôsobená bikuspidálnou alebo fenestrovanou aortálnou chlopňou (2 % mužov a 1 % žien), najmä ak je prítomná závažná diastolická hypertenzia (TK > 110 mmHg).
Stredne ťažká až ťažká chronická aortálna regurgitácia u dospelých je najčastejšie spôsobená idiopatickou degeneráciou aortálnych chlopní alebo koreňa aorty, reumatickou horúčkou, infekčnou endokarditídou, myxomatóznou degeneráciou alebo traumou.
U detí je najčastejšou príčinou defekt ventrikulárneho septa s prolapsom aortálnej chlopne. Občas je aortálna regurgitácia spôsobená seronegatívnou spondyloartropatiou (ankylozujúca spondylitída, reaktívna artritída, psoriatická artritída), reumatoidnou artritídou (RA), systémovým lupom lupusu (SLE), artritídou spojenou s ulceróznou kolitídou, syfilitickou aortitídou, osteogenesis imperfecta, aneuryzmou hrudnej aorty, disekciou aorty, supravalvulárnou aortálnou stenózou, Takayasuovou arteritídou, ruptúrou Valsalvovho sinus, akromegáliou a temporálnou (obrovskobunkovou) arteritídou. Aortálna regurgitácia v dôsledku myxomatóznej degenerácie sa môže vyvinúť u pacientov s Marfanovým syndrómom alebo Ehlers-Danlosovým syndrómom.
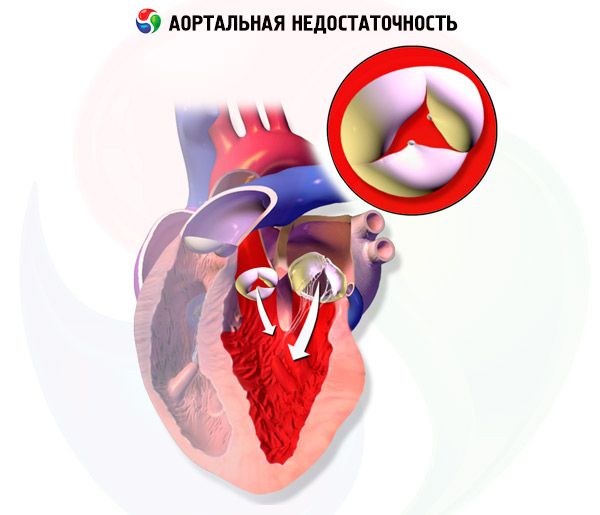
Pri chronickej aortálnej regurgitácii sa objem ľavej komory a objem krvi v ľavej komore postupne zvyšujú, pretože ľavá komora dostáva počas diastoly krv z aortálnej regurgitácie okrem krvi z pľúcnych žíl a ľavej predsiene. Hypertrofia ľavej komory kompenzuje zvýšenie objemu niekoľko rokov, ale nakoniec dochádza k dekompenzácii. Tieto zmeny môžu viesť k arytmiám, srdcovému zlyhaniu alebo kardiogénnemu šoku.
Príznaky aortálna regurgitácia
Akútna aortálna regurgitácia spôsobuje príznaky srdcového zlyhania a kardiogénneho šoku. Chronická aortálna regurgitácia je zvyčajne asymptomatická po mnoho rokov; progresívna dýchavičnosť pri námahe, ortopnoe, paroxyzmálna nočná dýchavičnosť a palpitácie sa vyvíjajú nenápadne. Príznaky srdcového zlyhania slabo korelujú s objektívnymi meraniami funkcie ľavej komory. Bolesť na hrudníku (angína pectoris) sa vyskytuje u približne 5 % pacientov bez základného ochorenia koronárnych artérií, najčastejšie v noci. Príznaky endokarditídy (napr. horúčka, anémia, úbytok hmotnosti, embólia na rôznych miestach) sa môžu vyvinúť, pretože abnormálna aortálna chlopňa je náchylná na bakteriálnu infekciu.
Príznaky sa líšia v závislosti od závažnosti aortálnej regurgitácie. S progresiou chronického ochorenia sa systolický krvný tlak zvyšuje so znižujúcim sa diastolickým krvným tlakom, čo vedie k zvýšenému pulznému tlaku. Postupom času sa impulz ľavej komory môže zintenzívniť, rozšíriť, zvýšiť amplitúdu, posunúť sa smerom nadol a do strán so systolickým poklesom prednej ľavej parasternálnej oblasti, čím sa vytvára „kývavý“ pohyb ľavej polovice hrudníka.
V neskorších štádiách aortálnej regurgitácie môže byť nad aortálnym aortálnym hrotom a karotickými artériami pocítený systolický chvenie; je to spôsobené veľkým objemom krvi pri tepne a nízkym diastolickým tlakom v aorte.
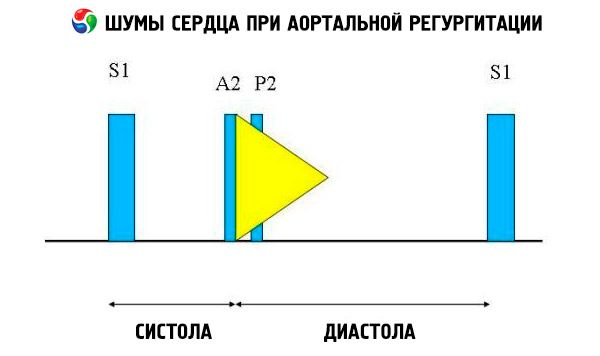
Auskultačné nálezy zahŕňajú normálny srdcový zvuk a nerozštiepený, hlasný, špicatý alebo praskavý druhý srdcový zvuk v dôsledku zvýšeného odporu elastickej aorty. Šelest aortálnej regurgitácie je jasný, vysoký, diastolický, slabne a začína krátko po aortálnej zložke S1. Najhlasnejší je v treťom alebo štvrtom medzirebrovom priestore naľavo od hrudnej kosti. Šelest je najlepšie počuť stetoskopom s bránicou, keď sa pacient predkloní a zadrží dych pri výdychu. Zvyšuje sa pri manévroch, ktoré zvyšujú afterload (napr. drep, izometrický úchop). Ak je aortálna regurgitácia mierna, šelest sa môže vyskytnúť iba na začiatku diastoly. Ak je diastolický tlak v ľavej komore veľmi vysoký, šelest sa skracuje, pretože tlak v aorte a diastolický tlak v ľavej komore sa na začiatku diastoly vyrovnajú.
Medzi ďalšie abnormálne auskultačné nálezy patrí ejekčný šelest a regurgitačný šelest, ejekčné kliknutie krátko po S a aortálny šelest ejekčného toku. Diastolický šelest počuteľný v axile alebo strednej časti ľavého hemitoraxu (Coleov-Cecilov šelest) je spôsobený fúziou aortálneho šelestu s tretím srdcovým zvukom (S3 ), ku ktorému dochádza v dôsledku súčasného plnenia ľavej komory z ľavej predsiene a aorty. Stredný až neskorý diastolický šelest počuteľný na hrote srdca (Austinov-Flintov šelest) môže byť výsledkom rýchleho regurgitačného toku do ľavej komory, ktorý spôsobuje vibrácie cípu mitrálnej chlopne na vrchole prietoku v predsieni; tento šelest je podobný diastolickému šelestu mitrálnej stenózy.
Ďalšie príznaky sú zriedkavé a majú nízku (alebo neznámu) citlivosť a špecifickosť. Medzi viditeľné príznaky patrí trasenie hlavou (Mussetov príznak) a pulzácia nechtových kapilár (Quinckeho príznak, lepšie hmatateľný pri jemnom tlaku) alebo uvuly (Müllerov príznak). Palpácia môže odhaliť napätý pulz s rýchlym stúpaním a klesaním (tlkot, vodný kladivový pulz alebo kolapsový pulz) a pulzáciu krčných tepien (Corrigenov príznak), sietnicových tepien (Beckerov príznak), pečene (Rosenbachov príznak) alebo sleziny (Gerhardov príznak). Zmeny krvného tlaku zahŕňajú zvýšený systolický tlak v nohách (pod kolenom) o > 60 mmHg v porovnaní s tlakom v ruke (Hillov príznak) a pokles diastolického tlaku o > 15 mmHg pri zdvihnutí ruky (Maineov príznak). Auskultačné príznaky zahŕňajú drsný šelest počuteľný v oblasti femorálneho pulzu (streľový zvuk alebo Traubeho príznak) a systolický a diastolický šelest femuru proximálne od kompresnej artérie (Duroziezov šelest).
Diagnostika aortálna regurgitácia
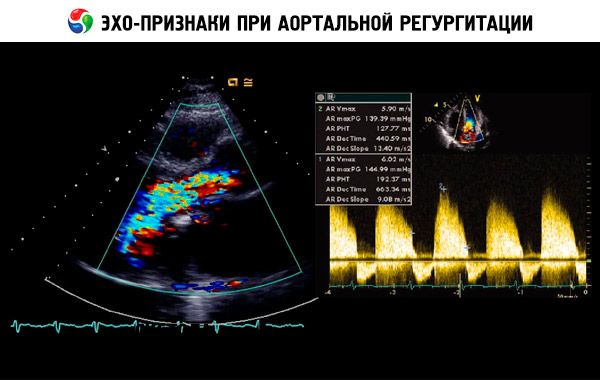
Predpokladná diagnóza sa stanoví na základe anamnézy, fyzikálneho vyšetrenia a potvrdí sa echokardiografiou. Dopplerova echokardiografia je zobrazovacou metódou voľby na detekciu a kvantifikáciu rozsahu regurgitácie. Dvojrozmerná echokardiografia môže pomôcť určiť veľkosť koreňa aorty a anatómiu a funkciu ľavej komory. Koncový systolický objem ľavej komory > 60 ml/m2 , koncový systolický priemer ľavej komory > 50 mm a LVEF < 50 % naznačujú dekompenzáciu. Echokardiografia môže tiež posúdiť závažnosť pľúcnej hypertenzie sekundárnej k zlyhaniu ľavej komory, odhaliť vegetácie alebo perikardiálny výpotok (napr. pri disekcii aorty) a posúdiť prognózu.
Rádionuklidové skenovanie sa môže použiť na stanovenie LVEF, ak sú echokardiografické nálezy hranične abnormálne alebo je echokardiografia technicky náročná.
Vykoná sa EKG a RTG hrudníka. EKG môže preukázať abnormality repolarizácie s alebo bez zmien v komplexe QRS charakteristických pre hypertrofiu ľavej komory, zväčšenie ľavej predsiene a inverziu vlny T s depresiou segmentu ST v prekordiálnych zvodoch. RTG hrudníka môže odhaliť kardiomegáliu a zväčšený koreň aorty u pacientov s chronickou progresívnou aortálnou regurgitáciou. Pri ťažkej aortálnej regurgitácii sa môžu objaviť príznaky pľúcneho edému a srdcového zlyhania. Záťažové testy pomáhajú posúdiť funkčnú rezervu a klinické prejavy patológie u pacientov s identifikovanou aortálnou regurgitáciou a pochybnými prejavmi.
Koronárna angiografia zvyčajne nie je na stanovenie diagnózy potrebná, ale vykonáva sa pred operáciou, a to aj bez angíny pectoris, pretože približne 20 % pacientov s ťažkou AR má ťažké ochorenie koronárnych artérií, čo môže byť indikáciou pre súbežnú chirurgickú liečbu (CABG).
Čo je potrebné preskúmať?
Ako preskúmať?
Komu sa chcete obrátiť?
Liečba aortálna regurgitácia
Liečba akútnej aortálnej regurgitácie spočíva v náhrade aortálnej chlopne. Liečba chronickej aortálnej regurgitácie závisí od klinických prejavov a stupňa dysfunkcie ľavej komory. Pacientom s príznakmi, ktoré sa vyskytujú počas bežných denných aktivít alebo počas záťažového testu, je potrebná náhrada aortálnej chlopne. Pacientom, ktorí nie sú ochotní podstúpiť operáciu, sa môžu podať vazodilatanciá (napr. dlhodobo pôsobiaci nifedipín 30 až 90 mg jedenkrát denne alebo ACE inhibítory). Na zníženie predpätia pri ťažkej aortálnej regurgitácii sa môžu podať aj diuretiká alebo nitráty. Asymptomatickí pacienti s LVEF < 55 %, end-systolickým priemerom > 55 mm (pravidlo 55) alebo end-diastolickým priemerom > 75 mm tiež vyžadujú operáciu; lieky sú druhou voľbou pre túto skupinu pacientov. Medzi ďalšie chirurgické kritériá patrí EF <25 – 29 %, pomer end-diastolického polomeru k hrúbke steny myokardu > 4,0 a srdcový index <2,2 – 2,5 l/min na m2.
Pacienti, ktorí nespĺňajú tieto kritériá, by mali podstúpiť dôkladné fyzikálne vyšetrenie, echokardiografiu a prípadne záťažovú a pokojovú rádionuklidovú angiografiu na stanovenie kontraktility ľavej komory každých 6 až 12 mesiacov.
Pred zákrokmi, ktoré môžu viesť k bakterémii, je indikovaná profylaxia endokarditídy antibiotikami.
Predpoveď
Pri liečbe je 10-ročná miera prežitia u pacientov s miernou až stredne ťažkou aortálnou regurgitáciou 80 – 95 %. Pri včasnej výmene chlopne (predtým, ako sa vyvinie srdcové zlyhanie a pri zohľadnení nižšie uvedených kritérií) je dlhodobá prognóza u pacientov so stredne ťažkou až ťažkou aortálnou regurgitáciou dobrá. Pri ťažkej aortálnej regurgitácii a srdcovom zlyhaní je však prognóza výrazne horšia.
 [ 16 ]
[ 16 ]

