Lekársky expert článku
Nové publikácie
Erythema nodosum
Posledná kontrola: 05.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Erythema nodosum (synonymum: erythema nodosum) je syndróm, ktorého základom je alergický alebo granulomatózny zápal podkožného tkaniva. Ochorenie patrí do skupiny vaskulitíd. Erythema nodosum je polyetiologická forma hlbokej vaskulitídy.
Erythema nodosum je nezávislá forma panikulitídy, ktorá sa vyznačuje tvorbou červených alebo fialových hmatateľných subkutánnych uzlín na holeniach a niekedy aj v iných oblastiach. Často sa vyvíja v prítomnosti systémového ochorenia, najmä pri streptokokových infekciách, sarkoidóze a tuberkulóze.
Čo spôsobuje erytém nodosum?
Erythema nodosum sa najčastejšie vyvíja u žien vo veku 20 až 30 rokov, ale môže sa vyskytnúť v akomkoľvek veku. Etiológia nie je známa, ale predpokladá sa súvislosť s inými ochoreniami: streptokoková infekcia (najmä u detí), sarkoidóza a tuberkulóza. Ďalšími možnými spúšťačmi sú bakteriálne infekcie (Yersinia, Salmonella, Mycoplasma, Chlamydia, lepra, Lymphogranuloma venereum), plesňové infekcie (kokcidioidomykóza, blastomykóza, histoplazmóza) a vírusové infekcie (Epstein-Barr, hepatitída B); užívanie drog (sulfónamidy, jodidy, bromidy, perorálna antikoncepcia); zápalové ochorenie čriev; malignita, tehotenstvo. 1/3 prípadov je idiopatických.
Príčinou erythema nodosum je primárna tuberkulóza, lepra, yersinióza, venerálny lymfogranulóm a iné infekcie. Bol opísaný výskyt ochorenia po užití liekov obsahujúcich skupinu sulfanilamidov, antikoncepcie. U polovice pacientov nie je možné zistiť príčinu ochorenia. Patogenéza ochorenia je charakterizovaná hyperergickou reakciou tela na infekčné agensy a lieky. Vyvíja sa pri mnohých akútnych a chronických, najmä infekčných ochoreniach (tonzilitída, vírusové, yersiniózové infekcie, tuberkulóza, lepra, reumatizmus, sarkoidóza atď.), intolerancii liekov (jód, bróm, sulfónamidy), niektorých systémových lymfoproliferatívnych ochoreniach (leukémia, lymfogranulomatóza atď.), zhubných nádoroch vnútorných orgánov (hypernefroidný karcinóm).
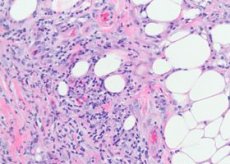
Patomorfológia erythema nodosum
Postihnuté sú najmä cievy podkožného tkaniva - malé tepny, arterioly, venuly a kapiláry. V derme sú zmeny menej výrazné, prejavujú sa len malými perivaskulárnymi infiltrátmi. V čerstvých léziách sa medzi lalokmi tukových buniek objavujú zhluky lymfocytov a rôzny počet neutrofilných granulospasov. Na niektorých miestach možno pozorovať masívnejšie infiltráty lymfohistiocytárnej povahy s prímesou eozinofilných granulocytov. Zaznamenáva sa kapilaritída, deštruktívne-proliferatívne arteriolity a venulitída. Vo väčších cievach sa spolu s dystrofickými zmenami v endoteli nachádza infiltrácia zápalovými prvkami, v súvislosti s čím sa niektorí autori domnievajú, že základom kožnej lézie pri tomto ochorení je vaskulitída s primárnymi zmenami v cievach. V starých prvkoch zvyčajne chýbajú neutrofilné granulocyty, prevládajú granulačné zmeny s prítomnosťou cudzích teliesok. Charakteristickým znakom tohto ochorenia je prítomnosť malých histiocytárnych uzlíkov umiestnených radiálne okolo centrálnej fisúry. Niekedy sú tieto uzlíky preniknuté neutrofilnými granulocytmi.
Histogenéza erythema nodosum nie je dostatočne objasnená. Napriek nepochybnej súvislosti ochorenia so širokou škálou infekčných, zápalových a neoplastických procesov nie je v mnohých prípadoch možné identifikovať etiologický faktor. U niektorých pacientov sa v krvi zisťujú cirkulujúce imunitné komplexy, zvýšené hladiny IgG, IgM a zložky komplementu C3.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
Histopatológia
Histologicky je substrátom erythema nodosum perivaskulárny infiltrát pozostávajúci z lymfocytov, neutrofilov, veľkého počtu histiocytov, endotelovej proliferácie podkožných žíl, kapilárnych arteriol, edému dermis v dôsledku zvýšenej permeability cievnej membrány a akútnej nodulárnej dermohypodermitídy.
Príznaky erythema nodosum
Erythema nodosum sa vyznačuje tvorbou erytematóznych mäkkých plakov a uzlíkov, ktoré sprevádza horúčka, celková malátnosť a artralgia.
Vyrážky typu erythema nodosum sú jedným z hlavných prejavov Sweetovho syndrómu (akútna febrilná neutrofilná dermatóza), ktorá sa vyznačuje aj vysokou teplotou, neutrofilnou leukocytózou, artralgiou, prítomnosťou iných polymorfných vyrážok (vezikulopustulárna, bulózna, exsudatívna, multiformný erythema, erythematózna, plaková, ulcerózna), lokalizovaných prevažne na tvári, krku a končatinách, pri ktorých vývoji zohráva dôležitú úlohu imunokomplexová vaskulitída. Rozlišuje sa medzi akútnym a chronickým erythema nodosum. Akútny erythema nodosum sa zvyčajne vyskytuje na pozadí horúčky, malátnosti, prejavuje sa rýchlo sa rozvíjajúcimi, často viacnásobnými, pomerne veľkými dermohypodermálnymi uzlinami oválneho tvaru, pologuľovitého tvaru, mierne vyvýšenými nad okolitú kožu, bolestivými pri palpácii. Ich hranice sú nejasné. Prevládajúcou lokalizáciou je predná plocha holene, kolenné a členkové kĺby, vyrážka môže byť aj rozšírená. Koža nad uzlinami je spočiatku jasnoružová, potom sa farba stáva modrastou. Charakteristická je zmena farby v priebehu niekoľkých dní, ako napríklad „kvitnúca“ modrina - z jasne červenej na žltozelenú. Resorpcia uzlín nastáva do 2-3 týždňov, menej často neskôr; relapsy sú možné.
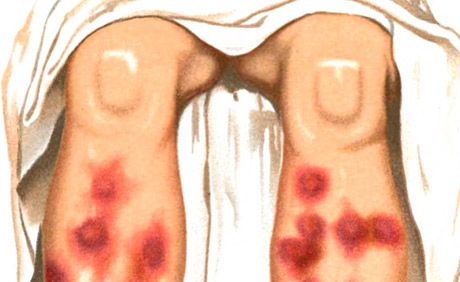
Akútny proces sa vyznačuje uzlovitými, hustými, bolestivými ložiskami pologuľovitého alebo splošteného tvaru. Vyrážka sa často objavuje vo vlnách, lokalizovaných symetricky na extenzorových plochách holení, menej často na stehnách, zadku a predlaktiach. Niekoľko dní po objavení sa ložiská začínajú zvracať s charakteristickou zmenou farby z ružovo-lividne červenej na lividne hnedastú a zelenožltú podľa typu „kvitnúcej modriny“. Vývoj elementu je 1-2 týždne. Uzliny sa navzájom nezlievajú a neulcerujú. Prepuknutie vyrážok sa zvyčajne pozoruje na jar a na jeseň. Sú sprevádzané všeobecnými javmi: horúčkou, zimnicou, bolesťami kĺbov. Nodulárny erytém môže nadobudnúť chronický migračný charakter (nodulárny migračný erytém Befverstedta).
Diagnóza erytému nodosum
Diagnóza erythema nodosum sa stanovuje klinicky, ale na určenie príčinných faktorov by sa mali vykonať aj ďalšie vyšetrenia, ako je biopsia, kožné testy (purifikovaný proteínový derivát), kompletný krvný obraz, röntgen hrudníka, výter z hrdla. Sedimentácia erytrocytov je zvyčajne zvýšená.
Toto ochorenie by sa malo odlišovať od indurovaného Bazinového erytému, nodulárnej vaskulitídy Montgomery-O'Leary-Barkerovej choroby, subakútnej migračnej tromboflebitídy pri syfilise, primárnej kolikvačnej tuberkulózy kože, subkutánneho sarkoidu Dariera Russiho a kožných neoplaziem.
Čo je potrebné preskúmať?
Ako preskúmať?
Aké testy sú potrebné?
Komu sa chcete obrátiť?
Liečba erythema nodosum
Erythema nodosum takmer vždy spontánne ustúpi. Liečba zahŕňa pokoj na lôžku, zdvihnutie končatiny, chladné obklady a nesteroidné protizápalové lieky. Na zníženie zápalu sa používa jodid draselný v dávke 300 – 500 mg perorálne 3-krát denne. Systémové glukokortikoidy sú účinné, ale mali by sa používať ako posledná možnosť, pretože môžu zhoršiť základné ochorenie. Ak sa zistí základné ochorenie, mala by sa začať liečba.
Predpíšte antibiotiká (erytromycín, doxycyklín, penicilín, ceporín, kefzol); desenzibilizačné látky; salicyláty (aspirín, askofen); vitamíny C, B, PP, askorutín, rutín, flugalín, sinkumar, delagyl, plakvenil; angioprotektory - komplamín, eskusan, diprofén, trental; antikoagulanciá (heparín); nesteroidné protizápalové lieky (indometacín 0,05 g 3-krát denne, voltaren 0,05 g 3-krát denne, medintol 0,075 g 3-krát denne - voliteľné); xantinol nikotinát 0,15 g 3-krát denne (teonikol 0,3 g 2-krát denne); prednizolón 15-30 mg denne (v prípadoch nedostatočnej účinnosti terapie, s progresiou procesu). Vykonáva sa sanitácia ložísk infekcie. Lokálne sa predpisuje suché teplo, UHF, UV žiarenie, obklady s 10% roztokom ichtyolu.

