Lekársky expert článku
Nové publikácie
Kryptogénna epilepsia so záchvatmi u dospelých
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Podľa medzinárodnej klasifikácie platnej do minulého roka sa rozlišovala symptomatická alebo sekundárna epilepsia spôsobená poškodením mozgových štruktúr, idiopatická, primárna (nezávislá, pravdepodobne dedičná choroba) a kryptogénna epilepsia. Druhá možnosť znamená, že moderná diagnostika nepreukázala žiadne príčiny periodických epileptických záchvatov a dedičná predispozícia sa tiež nevysleduje. Samotný pojem „kryptogénny“ sa z gréčtiny prekladá ako „neznámy pôvod“ (kryptos - tajný, tajomný, genos - vytvorený).
Veda nestojí na mieste a možno čoskoro bude stanovený pôvod periodických epileptických záchvatov neznámej etiológie. Odborníci naznačujú, že kryptogénna epilepsia je sekundárne symptomatické ochorenie, ktorého pôvod nie je možné stanoviť so súčasnou úrovňou diagnostiky.
Epidemiológia
Epilepsia a epileptické syndrómy sú veľmi časté neurologické patológie, ktoré často vedú k vážnym následkom. Prejavy epileptických záchvatov sa môžu vyskytnúť u ľudí akéhokoľvek pohlavia a v akomkoľvek veku. Predpokladá sa, že približne 5 % svetovej populácie zažilo aspoň jeden záchvat počas svojho života.
Každý rok sa epilepsia alebo epileptický syndróm diagnostikuje v priemere u každých 30 – 50 ľudí zo 100 000 ľudí žijúcich na Zemi. Najčastejšie sa epileptické záchvaty vyskytujú u dojčiat (od 100 do 233 prípadov na 100 000 ľudí). Vrchol prejavu pripadá na perinatálne obdobie, potom sa miera výskytu znižuje takmer o polovicu. Najnižšie miery sú u ľudí vo veku od 25 do 55 rokov – približne 20 – 30 prípadov na 100 000 ľudí. Potom sa pravdepodobnosť epileptických záchvatov zvyšuje a od 70 rokov je miera výskytu 150 alebo viac prípadov na 100 000 ľudí.
Príčiny epilepsie sú stanovené približne v 40 % prípadov, takže ochorenie s neznámou etiológiou nie je nezvyčajné. Infantilné spazmy (Westov syndróm), čo je kryptogénna epilepsia, sa diagnostikujú u detí vo veku štyri až šesť mesiacov, pričom jedno dieťa s takouto diagnózou sa vyskytuje v priemere na 3 200 dojčiat.
Príčiny kryptogénna epilepsia
Základom diagnostiky epilepsie sú periodické záchvaty, ktorých príčinou je abnormálne silný elektrický výboj, ktorý je výsledkom synchronizácie aktivity mozgových buniek vo všetkých frekvenčných rozsahoch, čo sa navonok prejavuje vo výskyte senzoricko-motorických, neurologických a psychických symptómov.
Na vznik epileptického záchvatu musia byť prítomné tzv. epileptické neuróny, ktoré sa vyznačujú nestabilitou pokojového potenciálu (rozdiel potenciálov neexcitovanej bunky na vnútornej a vonkajšej strane jej membrány). V dôsledku toho má akčný potenciál excitovaného epileptického neurónu amplitúdu, trvanie a frekvenciu, ktoré sú výrazne vyššie ako normálne, čo vedie k vzniku epileptického záchvatu. Predpokladá sa, že záchvaty sa vyskytujú u ľudí s dedičnou predispozíciou k takýmto posunom, teda u skupín epileptických neurónov schopných synchronizovať svoju aktivitu. Epileptické ložiská sa tvoria aj v oblastiach mozgu so zmenenou štruktúrou v dôsledku poranení, infekcií, intoxikácií a vzniku nádorov.
Takže u pacientov s diagnózou kryptogénnej epilepsie moderné neurozobrazovacie metódy neodhaľujú žiadne abnormality v štruktúre mozgovej hmoty a v rodinnej anamnéze sa nevyskytuje epileptický záchvat. Napriek tomu pacienti zažívajú pomerne časté epileptické záchvaty rôzneho typu, ktoré sa ťažko liečia (možno práve preto, že ich príčina nie je jasná).
Preto sa počas vyšetrení a prieskumov nezistia známe rizikové faktory vzniku epileptických záchvatov – genetika, narušenie štruktúry mozgu, metabolické procesy v jeho tkanivách, následky poranení hlavy alebo infekčných procesov.
Podľa novej klasifikácie epilepsií z roku 2017 sa rozlišuje šesť etiologických kategórií ochorenia. Namiesto symptomatickej sa teraz odporúča určiť typ epilepsie podľa zistenej príčiny: štrukturálna, infekčná, metabolická, imunitná alebo ich kombinácia. Idiopatická epilepsia predpokladala prítomnosť dedičnej predispozície a teraz sa nazýva genetická. Termín „kryptogénna“ bol nahradený termínom „neznámy etiologický faktor“, čo význam formulácie spresnilo, ale nezmenilo sa.
Patogenéza epilepsie je pravdepodobne nasledovná: vznik epileptického ložiska, teda spoločenstva neurónov s poruchou elektrogenézy → tvorba epileptických systémov v mozgu (pri nadmernom uvoľňovaní excitačných mediátorov sa spúšťa „glutamátová kaskáda“, ktorá postihuje všetky nové neuróny a prispieva k tvorbe nových ložísk epileptogenézy) → tvorba patologických interneuronálnych spojení → dochádza ku generalizácii epilepsie.
Hlavnou hypotézou mechanizmu vzniku epilepsie je predpoklad, že patologický proces je spúšťaný porušením rovnovážneho stavu medzi excitačnými neurotransmitermi (glutamát, aspartát) a tými, ktoré sú zodpovedné za inhibičné procesy (kyselina γ-aminomaslová, taurín, glycín, norepinefrín, dopamín, serotonín). Čo presne v našom prípade túto rovnováhu narúša, zostáva neznáme. V dôsledku toho však trpia bunkové membrány neurónov, narúša sa kinetika iónových tokov - inaktivujú sa iónové pumpy a naopak aktivujú sa iónové kanály, narúša sa intracelulárna koncentrácia kladne nabitých iónov draslíka, sodíka a chlóru. Patologická iónová výmena cez deštruktúrované membrány určuje zmeny v úrovni prietoku krvi mozgom. Dysfunkcia glutamátových receptorov a tvorba autoprotilátok proti nim spôsobuje epileptické záchvaty. Periodicky sa opakujúce, nadmerne intenzívne nervové výboje, realizované vo forme epileptických záchvatov, vedú k hlbokým poruchám metabolických procesov v bunkách mozgovej hmoty a provokujú rozvoj ďalšieho záchvatu.
Špecifickosťou tohto procesu je agresivita neurónov epileptického ložiska vo vzťahu k stále nezmeneným oblastiam mozgu, čo im umožňuje podmaniť si nové oblasti. Vznik epileptických systémov prebieha v procese formovania patologických vzťahov medzi epileptickým ložiskom a štrukturálnymi zložkami mozgu, ktoré sú schopné aktivovať mechanizmus vývoja epilepsie. Medzi takéto štruktúry patria: talamus, limbický systém, retikulárna formácia strednej časti mozgového kmeňa. Vzťahy, ktoré vznikajú s mozočkom, chvostnatým jadrom subkortexu, prednou orbitálnou kôrou, naopak, spomaľujú vývoj epilepsie.
V procese vývoja ochorenia sa vytvára uzavretý patologický systém – epileptický mozog. Jeho vznik končí poruchou bunkového metabolizmu a interakcie neurotransmiterov, mozgového obehu, narastajúcou atrofiou mozgových tkanív a ciev, aktiváciou špecifických mozgových autoimunitných procesov.
Príznaky kryptogénna epilepsia
Hlavným klinickým prejavom tohto ochorenia je epileptický záchvat. Podozrenie na epilepsiu existuje, keď pacient prekonal aspoň dva reflexné (nevyprovokované) epileptické záchvaty, ktorých prejavy sú veľmi rozmanité. Napríklad záchvaty podobné epilepsii spôsobené vysokou teplotou, ktoré sa nevyskytujú za normálnych okolností, nie sú epilepsiou.
Pacienti s kryptogénnou epilepsiou môžu mať záchvaty rôznych typov a pomerne často.
Prvé príznaky vývoja ochorenia (pred objavením sa plnohodnotných epileptických záchvatov) môžu zostať nepovšimnuté. Rizikovú skupinu tvoria ľudia, ktorí v ranom detstve prekonali febrilné záchvaty, so záverom o zvýšenej záchvatovej pohotovosti. V prodromálnom období sa môžu pozorovať poruchy spánku, zvýšená podráždenosť a emočná labilita.
Okrem toho, záchvaty sa nie vždy vyskytujú v klasickej generalizovanej forme s pádmi, kŕčmi a stratou vedomia.
Niekedy sú jedinými skorými príznakmi poruchy reči, pacient je pri vedomí, ale nehovorí ani neodpovedá na otázky, alebo periodické krátke mdloby. Tieto netrvajú dlho – pár minút, takže zostávajú nepovšimnuté.
Ľahšie sa vyskytujú jednoduché fokálne alebo parciálne (lokálne, obmedzené) záchvaty, ktorých prejavy závisia od miesta epileptického ložiska. Počas paroxyzmu pacient nestráca vedomie.
Počas jednoduchého motorického záchvatu sa môžu pozorovať tiky, zášklby končatín, svalové kŕče, rotačné pohyby trupu a hlavy. Pacient môže vydávať neartikulované zvuky alebo mlčať, neodpovedať na otázky, mľaskať si perami, olizovať si pery a robiť žuvacie pohyby.
Jednoduché senzorické záchvaty sú charakterizované parestéziou – znecitlivením rôznych častí tela, nezvyčajnými chuťovými alebo čuchovými pocitmi, zvyčajne nepríjemnými; poruchami videnia – zábleskami svetla, mriežkou, škvrnami pred očami, tunelovým videním.
Vegetatívne paroxyzmy sa prejavujú náhlou bledosťou alebo hyperémiou kože, zvýšenou srdcovou frekvenciou, skokmi v krvnom tlaku, zúžením alebo rozšírením zreníc, nepríjemnými pocitmi v oblasti žalúdka až po bolesť a vracanie.
Mentálne záchvaty sa prejavujú derealizáciou/depersonalizáciou, panickými atakami. Spravidla sú predchodcami komplexných fokálnych záchvatov, ktoré sú už sprevádzané poruchou vedomia. Pacient chápe, že má záchvat, ale nemôže vyhľadať pomoc. Udalosti, ktoré sa mu počas záchvatu stali, sú pacientovi vymazané z pamäti. Kognitívne funkcie človeka sú narušené - pocit nereálnosti toho, čo sa deje, objavujú sa nové zmeny v jeho vnútri.
Fokálne záchvaty s následnou generalizáciou začínajú ako jednoduché (komplexné), menia sa na generalizované tonicko-klonické paroxyzmy. Trvajú približne tri minúty a prechádzajú do hlbokého spánku.
Generalizované záchvaty sa vyskytujú v závažnejšej forme a delia sa na:
- tonicko-klonický, ktorý sa vyskytuje v nasledujúcom poradí: pacient stráca vedomie, padá, jeho telo sa ohýba a naťahuje v oblúku, začínajú sa kŕčovité zášklby svalov v celom tele; pacientove oči sa prevrátia, v tomto okamihu sa mu rozšíria zreničky; pacient kričí, v dôsledku zastavenia dýchania na niekoľko sekúnd zmodrie, pozoruje sa penivá hypersalivácia (pena môže nadobudnúť ružovkastý odtieň v dôsledku prítomnosti krvi v nej, čo naznačuje hryzenie jazyka alebo líca); niekedy dochádza k nedobrovoľnému vyprázdňovaniu močového mechúra;
- myoklonické záchvaty vyzerajú ako prerušované (rytmické a arytmické) zášklby svalov trvajúce niekoľko sekúnd po celom tele alebo v určitých oblastiach tela, ktoré vyzerajú ako mávanie končatín, drepovanie, zatínanie rúk v päsť a iné monotónne pohyby; vedomie, najmä pri fokálnych záchvatoch, je zachované (tento typ sa častejšie pozoruje v detstve);
- absencie - nekonvulzívne záchvaty s krátkodobou (5-20 sekúnd) stratou vedomia, prejavujúce sa tým, že človek zamrzne s otvorenými, bezvýraznými očami a nereaguje na podnety, zvyčajne nespadne, po prebudení pokračuje v prerušenej činnosti a nepamätá si záchvat;
- atypické absencie sú sprevádzané pádmi, mimovoľným vyprázdňovaním močového mechúra, sú dlhšie trvajúce a vyskytujú sa pri ťažkých formách ochorenia, v kombinácii s mentálnou retardáciou a inými príznakmi duševných porúch;
- atonické záchvaty (akinetické) - pacient prudko padá v dôsledku straty svalového tonusu (pri fokálnych epilepsiách - môže sa vyskytnúť atónia jednotlivých svalových skupín: tvárových - poklesnutie dolnej čeľuste, krčných - pacient sedí alebo stojí so zvesenou hlavou), trvanie záchvatu nie je dlhšie ako jedna minúta; atónia pri absenciách nastáva postupne - pacient pomaly klesá, pri izolovaných atonických záchvatoch - prudko padá.
V období po záchvate je pacient letargický a inhibovaný; ak nie je vyrušený, zaspí (najmä po generalizovaných záchvatoch).
Typy epilepsie zodpovedajú typom záchvatov. Fokálne (parciálne) záchvaty sa vyvíjajú v lokálnom epileptickom ohnisku, keď abnormálne intenzívny výboj narazí na odpor v susedných oblastiach a uhasne bez šírenia do iných častí mozgu. V takýchto prípadoch sa diagnostikuje kryptogénna fokálna epilepsia.
Klinický priebeh ochorenia s obmedzeným epileptickým zameraním (fokálna forma) je určený jeho lokalizáciou.
Najčastejšie sa pozoruje poškodenie temporálnej oblasti. Priebeh tejto formy je progresívny, záchvaty sú často zmiešaného typu, trvajú niekoľko minút. Kryptogénna temporálna epilepsia mimo záchvatov sa prejavuje bolesťami hlavy, neustálymi závratmi, nevoľnosťou. Pacienti s touto formou lokalizácie sa sťažujú na časté močenie. Pred záchvatom pacienti pociťujú auru ako predzvesť.
Lézia sa môže nachádzať v prednom laloku mozgu. Záchvaty sa vyznačujú náhlosťou bez prodromálnej aury. Pacient má zášklby hlavy, oči sa prevracajú pod čelom a do strán, charakteristická je automatická, pomerne zložitá gestikulácia. Pacient môže stratiť vedomie, spadnúť a mať tonicko-klonické svalové kŕče v celom tele. Pri tejto lokalizácii sa pozoruje séria krátkodobých záchvatov, niekedy s prechodom do generalizovaného a/alebo status epilepticus. Môžu začať nielen počas denného bdenia, ale aj počas nočného spánku. Kryptogénna frontálna epilepsia, ktorá sa vyvíja, spôsobuje duševné poruchy (násilné myslenie, derealizácia) a poruchy autonómneho nervového systému.
Senzorické záchvaty (pocit teplého vzduchu pohybujúceho sa po koži, ľahké dotyky) v kombinácii s kŕčovitým zášklbom častí tela, poruchami reči a motoriky, atóniou, sprevádzanou močovou inkontinenciou.
Lokalizácia epileptického zamerania v orbitálno-frontálnej oblasti sa prejavuje čuchovými halucináciami, hypersaliváciou, epigastrickým diskomfortom, ako aj poruchami reči, kašľom a edémom hrtana.
Ak sa elektrická hyperaktivita kaskádovito šíri vo všetkých častiach mozgu, vyvinie sa generalizovaný záchvat. V tomto prípade sa pacientovi diagnostikuje kryptogénna generalizovaná epilepsia. V tomto prípade sú záchvaty charakterizované intenzitou, stratou vedomia a končia dlhotrvajúcim spánkom. Po prebudení sa pacienti sťažujú na bolesti hlavy, vizuálne javy, únavu a pocit prázdnoty.
Existuje aj kombinovaný (keď sa vyskytujú fokálne aj generalizované záchvaty) a neznámy typ epilepsie.
Kryptogénna epilepsia u dospelých sa považuje, a nie bezdôvodne, za sekundárnu s nešpecifikovaným etiologickým faktorom. Je charakterizovaná náhlymi záchvatmi. Okrem klinických príznakov majú epileptici nestabilnú psychiku, výbušný temperament a sklon k agresii. Ochorenie zvyčajne začína prejavmi nejakej ložiskovej formy. S postupom ochorenia sa lézie šíria do ďalších častí mozgu; pokročilé štádium sa vyznačuje osobnou degradáciou a výraznými mentálnymi odchýlkami a pacient sa stáva sociálne neprispôsobivým.
Ochorenie má progresívny priebeh a klinické príznaky epilepsie sa menia v závislosti od štádia vývoja epilepsie (stupeň prevalencie epileptického zamerania).
Komplikácie a následky
Aj v miernych prípadoch fokálnej epilepsie s izolovanými, zriedkavými záchvatmi sú nervové vlákna poškodené. Ochorenie má progresívny priebeh, pričom jeden záchvat zvyšuje pravdepodobnosť ďalšieho a oblasť poškodenia mozgu sa rozširuje.
Generalizované časté paroxyzmy majú deštruktívny účinok na mozgové tkanivo a môžu sa vyvinúť do status epilepticus s vysokou pravdepodobnosťou fatálneho výsledku. Existuje tiež riziko mozgového edému.
Komplikácie a následky závisia od stupňa poškodenia mozgových štruktúr, závažnosti a frekvencie záchvatov, sprievodných ochorení, prítomnosti zlých návykov, veku, primeranosti zvolenej liečebnej taktiky a rehabilitačných opatrení a zodpovedného prístupu k liečbe samotného pacienta.
V každom veku sa pri pádoch môžu vyskytnúť zranenia rôznej závažnosti. Hypersalivácia a tendencia k dáveniu počas záchvatu zvyšujú riziko vniknutia tekutých látok do dýchacích ciest a vzniku aspiračnej pneumónie.
V detstve je nestabilita duševného a fyzického vývoja. Kognitívne schopnosti často trpia.
Psychoemocionálny stav je nestabilný – deti sú podráždené, rozmarné, často agresívne alebo apatické, chýba im sebakontrola a zle sa prispôsobujú skupine.
U dospelých sa tieto riziká zhoršujú zraneniami pri výkone práce, ktorá si vyžaduje zvýšenú pozornosť. Počas záchvatov sa uhryzne jazyk alebo líce.
Epileptici majú zvýšené riziko vzniku depresie, duševných porúch a sociálnej neprispôsobivosti. Ľudia trpiaci epilepsiou sú obmedzení vo fyzickej aktivite a výbere povolania.
Diagnostika kryptogénna epilepsia
Pri diagnostike epilepsie sa používa mnoho rôznych metód, ktoré pomáhajú odlíšiť toto ochorenie od iných neurologických patológií.
V prvom rade si lekár musí vypočuť sťažnosti pacienta alebo jeho rodičov, ak ide o dieťa. Zostavuje sa anamnéza ochorenia - podrobnosti o prejavoch, špecifiká priebehu (frekvencia záchvatov, mdloby, povaha kŕčov a ďalšie nuansy), trvanie ochorenia, prítomnosť podobných ochorení u príbuzných pacienta. Toto vyšetrenie nám umožňuje predpokladať typ epilepsie a lokalizáciu epileptického zamerania.
Na posúdenie celkového stavu tela, prítomnosti faktorov, ako sú infekcie, intoxikácie, biochemické poruchy, a na zistenie prítomnosti genetických mutácií u pacienta sa predpisujú krvné a močové testy.
Neuropsychologické testovanie sa vykonáva na posúdenie kognitívnych schopností a emocionálneho stavu. Pravidelné monitorovanie umožňuje posúdiť vplyv ochorenia na nervový systém a psychiku a tiež pomáha určiť typ epilepsie.
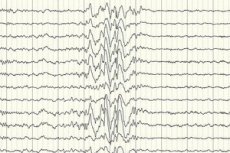
V prvom rade však ide o inštrumentálnu diagnostiku, vďaka ktorej je možné posúdiť intenzitu elektrickej aktivity mozgových oblastí (elektroencefalografia), prítomnosť cievnych malformácií, novotvarov, metabolických porúch atď. v jej oblastiach.
Elektroencefalografia (EEG) je hlavnou diagnostickou metódou, pretože ukazuje odchýlky od normy v intenzite mozgových vĺn aj mimo záchvatu – zvýšenú záchvatovú pohotovosť určitých oblastí alebo celého mozgu. EEG obrazec kryptogénnej parciálnej epilepsie je hrotová vlnová alebo pretrvávajúca pomalovlnná aktivita v určitých častiach mozgu. Pomocou tejto štúdie je možné určiť typ epilepsie na základe špecifickosti elektroencefalogramu. Napríklad Westov syndróm je charakterizovaný nepravidelnými, prakticky nesynchronizovanými arytmickými pomalými vlnami s abnormálne vysokou amplitúdou a hrotovými výbojmi. Vo väčšine prípadov Lennox-Gastautovho syndrómu elektroencefalogram počas bdelosti odhaľuje nepravidelnú generalizovanú pomalú hrotovú vlnovú aktivitu s frekvenciou 1,5 – 2,5 Hz, často s amplitúdovou asymetriou. Počas nočného odpočinku je tento syndróm charakterizovaný registráciou rýchlych rytmických výbojov s frekvenciou približne 10 Hz.
V prípade kryptogénnej epilepsie je to jediný spôsob, ako potvrdiť jej prítomnosť. Existujú však prípady, keď ani bezprostredne po záchvate EEG nezaznamená zmeny v tvare mozgových vĺn. Môže to byť znakom toho, že v hlbokých štruktúrach mozgu dochádza k zmenám elektrickej aktivity. Zmeny v EEG môžu byť prítomné aj u pacientov bez epilepsie.
Nevyhnutne sa používajú moderné metódy neurovizualizácie - počítačová, rezonančná, pozitrónová emisná tomografia. Táto inštrumentálna diagnostika umožňuje vyhodnotiť zmeny v štruktúre mozgovej hmoty v dôsledku úrazov, vrodených anomálií, chorôb, intoxikácií, odhaliť novotvary atď. Pozitrónová emisná tomografia, ktorá sa nazýva aj funkčná magnetická rezonancia, pomáha identifikovať nielen štrukturálne, ale aj funkčné poruchy.
Hlbšie ložiská abnormálnej elektrickej aktivity možno zistiť pomocou jednofotónovej emisnej počítačovej tomografie a rezonančná spektroskopia dokáže odhaliť poruchy biochemických procesov v mozgovom tkanive.
Experimentálnou a nie veľmi rozšírenou diagnostickou metódou je magnetoencefalografia, ktorá zaznamenáva magnetické vlny vysielané neurónmi v mozgu. Umožňuje nám študovať najhlbšie štruktúry mozgu, ktoré sú pre elektroencefalografiu neprístupné.
Odlišná diagnóza
Diferenciálna diagnostika sa vykonáva po vykonaní najkomplexnejších štúdií. Diagnóza kryptogénnej epilepsie sa stanovuje vylúčením iných typov a príčin epileptických záchvatov identifikovaných počas diagnostického procesu, ako aj dedičnej predispozície.
Nie všetky zdravotnícke zariadenia majú rovnaký diagnostický potenciál, takže takáto diagnóza si vyžaduje ďalší diagnostický výskum na vyššej úrovni.
Liečba kryptogénna epilepsia
Neexistuje jednotná metóda liečby epilepsie, boli však vyvinuté jasné štandardy, ktoré sa dodržiavajú s cieľom zlepšiť kvalitu liečby a životy pacientov.
Prevencia
Keďže príčiny tohto konkrétneho typu epilepsie neboli stanovené, preventívne opatrenia majú všeobecné zameranie. Zdravý životný štýl – žiadne zlé návyky, dobrá výživa, fyzická aktivita zabezpečuje dobrú imunitu a zabraňuje vzniku infekcií.
Dôkladná starostlivosť o vaše zdravie, včasné vyšetrenie a liečba chorôb a zranení tiež zvyšuje pravdepodobnosť, že sa tomuto ochoreniu vyhnete.
Predpoveď
Kryptogénna epilepsia sa prejavuje v akomkoľvek veku a nemá špecifický symptomatický komplex, ale prejavuje sa veľmi rozmanitým spôsobom - možné sú rôzne typy záchvatov a typy syndrómov. Doteraz neexistuje jediná metóda na úplné vyliečenie epilepsie, ale antiepileptická liečba pomáha v 60-80 % prípadov všetkých typov ochorení.
Choroba trvá v priemere 10 rokov, po ktorých môžu záchvaty ustúpiť. Avšak 20 až 40 % pacientov trpí epilepsiou celý život. Približne tretina všetkých pacientov s akýmkoľvek typom epilepsie zomiera na príčiny, ktoré s ňou súvisia.
Napríklad kryptogénne formy Westovho syndrómu majú nepriaznivú prognózu. Vo väčšine prípadov sa vyvinú do Lennox-Gastautovho syndrómu, ktorého mierne formy sú ľahko kontrolovateľné liekmi, zatiaľ čo generalizované formy s častými a závažnými záchvatmi môžu pretrvávať po celý život a sú sprevádzané ťažkou intelektuálnou degradáciou.
Vo všeobecnosti prognóza veľmi závisí od času začiatku liečby; ak sa začne v skorých štádiách, prognóza je priaznivejšia.
Epilepsia môže mať za následok celoživotné postihnutie. Ak sa u osoby v dôsledku ochorenia vyvinie pretrvávajúca zdravotná porucha, ktorá vedie k obmedzeniu životných aktivít, potom sa to zistí lekárskym a sociálnym vyšetrením. Taktiež sa rozhodne o pridelení konkrétnej skupiny postihnutia. V tejto veci by ste sa mali najskôr obrátiť na svojho ošetrujúceho lekára, ktorý pacienta oboznámi s komisiou.


 [
[