Lekársky expert článku
Nové publikácie
Zhubné nádory očných viečok
Posledná kontrola: 05.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
V 60. – 70. rokoch 20. storočia sa v oftalmológii vymedzil samostatný klinický smer – oftalmoonkológia, ktorý by mal riešiť otázky diagnostiky a liečby nádorov zrakového orgánu. Nádory tejto lokalizácie sa vyznačujú vysokým polymorfizmom, jedinečným klinickým a biologickým priebehom. Ich diagnostika je náročná, na jej implementáciu je potrebný súbor inštrumentálnych výskumných metód, ktoré oftalmológovia ovládajú. Spolu s tým sú potrebné znalosti o aplikácii diagnostických opatrení používaných vo všeobecnej onkológii. Pri liečbe nádorov oka, jeho adnexov a očnice vznikajú značné ťažkosti, pretože veľké množstvo anatomických štruktúr dôležitých pre videnie je sústredených v malých objemoch oka a očnice, čo komplikuje implementáciu terapeutických opatrení pri zachovaní zrakových funkcií.
Epidemiológia
Ročný výskyt nádorov zrakového orgánu podľa hlásení pacientov je 100 – 120 na 1 milión obyvateľov. Výskyt u detí dosahuje 10 – 12 % ukazovateľov stanovených pre dospelú populáciu. Podľa lokalizácie sa rozlišujú nádory adnexov oka (viečka, spojivka), vnútroočných (chorioidea a sietnica) a očnice. Líšia sa histogenézou, klinickým priebehom, profesionálnou a celoživotnou prognózou.
Medzi primárnymi nádormi sú najčastejšie nádory adnexov oka, druhými najčastejšími sú vnútroočné nádory a tretími najčastejšími sú nádory očnice.
Nádory kože očných viečok tvoria viac ako 80 % všetkých novotvarov zrakového orgánu. Vek pacientov sa pohybuje od 1 roka do 80 rokov a viac. Prevažujú nádory epitelového pôvodu (až 67 %).
Príčiny zhubné nádory očných viečok
Zhubné nádory očných viečok sú zastúpené najmä rakovinou kože a adenokarcinómom meibomskej žľazy. Pri ich vzniku zohráva úlohu nadmerné ultrafialové žiarenie, najmä u ľudí s citlivou pokožkou, prítomnosť nehojacích sa ulceróznych lézií alebo vplyv ľudského papilomavírusu.
Príznaky zhubné nádory očných viečok
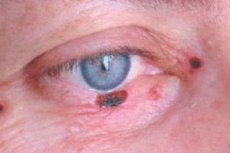
Bazocelulárny karcinóm očných viečok
Bazocelulárny karcinóm očných viečok tvorí 72 – 90 % malígnych epitelových nádorov. Až 95 % prípadov jeho vzniku sa vyskytuje vo veku 40 – 80 rokov. Obľúbenou lokalizáciou nádoru je dolné viečko a vnútorná komisúra očných viečok. Rozlišujú sa nodulárne, korozívne-ulcerózne a sklerodermii podobné formy rakoviny.
Klinické príznaky závisia od formy nádoru. Pri nodulárnej forme sú hranice nádoru celkom jasné; rastie roky, so zväčšovaním veľkosti sa v strede uzliny objavuje kráterovitá priehlbina, niekedy pokrytá suchou alebo krvavou kôrkou, po ktorej odstránení sa odhalí vlhký bezbolestný povrch; okraje vredu sú bezbolestné.
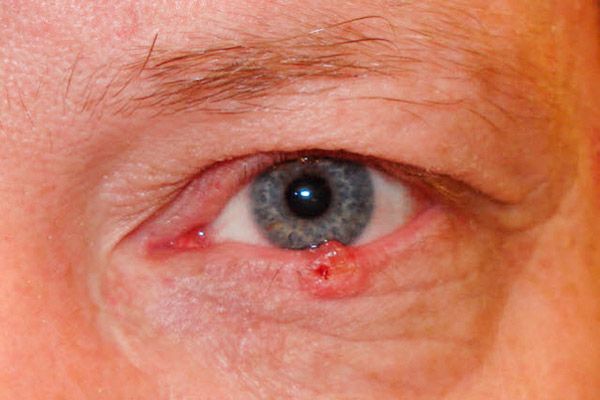
Pri korozívne-ulceróznej forme sa najprv objaví malý, takmer neviditeľný, bezbolestný vred s vyvýšenými, hrebeňovitými okrajmi. Postupne sa plocha vredu zväčšuje, pokryje sa suchou alebo krvavou kôrkou a ľahko krváca. Po odstránení kôry sa odhalí hrubý defekt s viditeľnými hrudkovitými výrastkami pozdĺž okrajov. Vred sa najčastejšie nachádza v blízkosti okraja viečka a pokrýva celú jeho hrúbku.
Sklerodermia podobná forma v počiatočnom štádiu je reprezentovaná erytémom s mokvajúcim povrchom pokrytým žltkastými šupinami. Ako nádor rastie, centrálna časť mokvajúceho povrchu je nahradená pomerne hustou belavou jazvou a progresívny okraj sa šíri do zdravého tkaniva.
 [ 17 ]
[ 17 ]
Spinocelulárny karcinóm očných viečok
Spinocelulárny karcinóm očných viečok predstavuje 15 – 18 % všetkých malígnych nádorov očných viečok. Postihuje najmä starších ľudí s pokožkou citlivou na slnko.
Medzi predisponujúce faktory patrí xeroderma pigmentosum, okulokutánny albinizmus, chronické kožné ochorenia očných viečok, dlhodobo sa nehojace vredy a nadmerné ultrafialové žiarenie.
V počiatočnom štádiu sa nádor prejavuje miernym erytémom kože, najčastejšie dolného viečka. Postupne sa v zóne erytému objavuje utesnenie s hyperkeratózou na povrchu. Okolo nádoru sa objavuje perifokálna dermatitída, vyvíja sa konjunktivitída. Nádor rastie 1-2 roky. Postupne sa v strede uzla vytvára priehlbina s ulcerovaným povrchom, ktorej plocha sa postupne zväčšuje. Okraje vredu sú husté, hrboľaté. Pri lokalizácii na okraji viečok sa nádor rýchlo šíri do očnice.
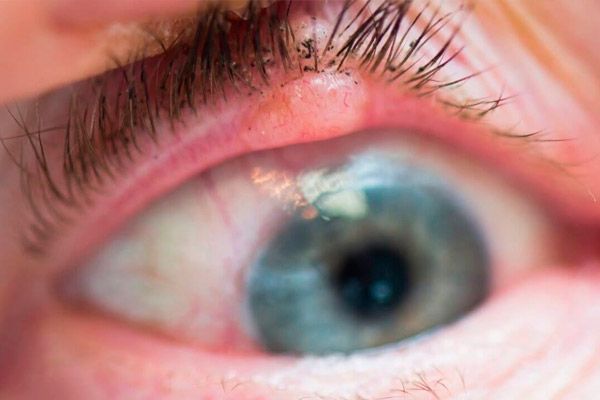
Liečba rakoviny očných viečok sa plánuje po obdržaní výsledkov histologického vyšetrenia materiálu získaného počas biopsie nádoru. Chirurgická liečba je možná, ak priemer nádoru nie je väčší ako 10 mm. Použitie mikrochirurgického zariadenia, laseru alebo rádiochirurgického skalpelu zvyšuje účinnosť liečby. Môže sa vykonať kontaktná rádioterapia (brachyterapia) alebo kryodestrukcia. Ak je nádor lokalizovaný v blízkosti intermarginálneho priestoru, je možné vykonať iba vonkajšie ožarovanie alebo fotodynamickú terapiu. Ak nádor prerastá do spojovky alebo očnice, je indikovaná subperiostálna exenterácia druhej.
Pri včasnej liečbe žije 95 % pacientov viac ako 5 rokov.
Adenokarcinóm meibomskej žľazy (žľaza chrupavky očného viečka)
Adenokarcinóm meibomskej žľazy (žľazy chrupavky očného viečka) predstavuje menej ako 1 % všetkých malígnych nádorov očného viečka. Nádor sa zvyčajne diagnostikuje v piatej dekáde života, častejšie u žien. Nádor sa nachádza pod kožou, zvyčajne horného viečka, vo forme žltkastého uzla pripomínajúceho chalazion, ktorý sa po odstránení recidivuje alebo začne agresívne rásť po liečbe liekmi a fyzioterapii.
Po odstránení chalaziónu je povinné histologické vyšetrenie kapsuly.
Adenokarcinóm sa môže prejaviť ako blefarokonjunktivitída a meibomitída, rýchlo rastie, šíri sa do chrupavky, spojovky očného viečka a jej klenby, slzných kanálikov a nosovej dutiny. Vzhľadom na agresívnu povahu rastu nádoru nie je chirurgická liečba indikovaná. Pri malých nádoroch obmedzených na tkanivo očného viečka je možné použiť vonkajšie ožarovanie.
V prípade metastáz v regionálnych lymfatických uzlinách (príušných, submandibulárnych) by sa mali tieto ožiariť. Prítomnosť znakov rozšírenia nádoru do spojovky a jej klenby si vyžaduje exenteráciu očnice. Nádor sa vyznačuje extrémnou malignitou. Do 2 – 10 rokov po rádioterapii alebo chirurgickej liečbe dochádza k relapsom u 90 % pacientov. Na vzdialené metastázy zomiera 50 – 67 % pacientov do 5 rokov.
Melanóm očných viečok
Melanóm očných viečok predstavuje maximálne 1 % všetkých malígnych nádorov očných viečok. Vrchol výskytu je medzi 40. a 70. rokom života. Častejšie sú postihnuté ženy. Boli identifikované nasledujúce rizikové faktory pre vznik melanómu: névy, najmä hraničné névy, melanóza a individuálna precitlivenosť na intenzívne slnečné žiarenie. Predpokladá sa, že spálenie od slnka je pri vzniku melanómu kože nebezpečnejšie ako pri bazocelulárnom karcinóme. Medzi rizikové faktory patrí aj nepriaznivá rodinná anamnéza, vek nad 20 rokov a biela farba pleti. Nádor sa vyvíja z transformovaných intradermálnych melanocytov.
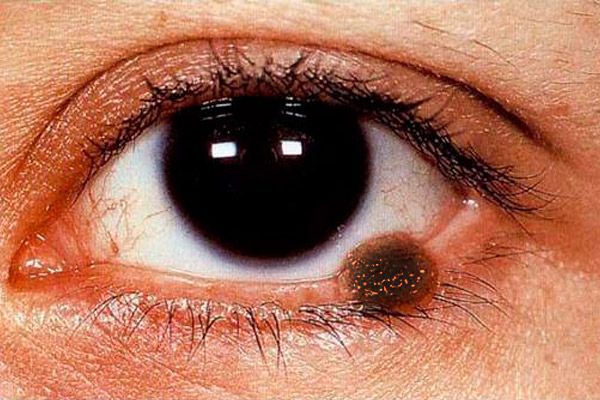
Klinický obraz melanómu očných viečok je polysymptomatický. Melanóm očných viečok môže byť reprezentovaný plochou léziou s nerovnými a nejasnými okrajmi svetlohnedej farby, na povrchu - vnorená intenzívnejšia pigmentácia.
Nodulárna forma melanómu (častejšie pozorovaná pri lokalizácii na koži očných viečok) sa vyznačuje viditeľným vyvýšením nad povrchom kože, kožný vzor v tejto oblasti chýba, pigmentácia je výraznejšia. Nádor sa rýchlo zväčšuje, jeho povrch ľahko ulceruje, pozoruje sa spontánne krvácanie. Aj pri najjemnejšom dotyku gázovej obrúsky alebo vatového tampónu na povrch takéhoto nádoru na ňom zostáva tmavý pigment. Koža okolo nádoru je hyperemická v dôsledku rozšírenia perifokálnych ciev, je viditeľný kruh nastriekaného pigmentu. Melanóm sa skoro šíri do sliznice očných viečok, slzného karunkulu, spojovky a jej klenby, do tkanív očnice. Nádor metastázuje do regionálnych lymfatických uzlín, kože, pečene a pľúc.
Liečba melanómu očných viečok by sa mala plánovať až po kompletnom vyšetrení pacienta na detekciu metastáz. V prípade melanómov s maximálnym priemerom menším ako 10 mm a absenciou metastáz je možné chirurgicky odstrániť laserovým skalpelom, rádioskalpelom alebo elektrickým nožom s povinnou kryofixáciou nádoru. Lézia sa odstráni skrz naskrz, pričom sa ustúpi najmenej 3 mm od viditeľných (pod operačným mikroskopom) okrajov. Kryodestrukcia je pri melanómoch kontraindikovaná. Nodulárne nádory s priemerom väčším ako 15 mm s okrajom rozšírených ciev nepodliehajú lokálnej excízii, pretože metastázy sa zvyčajne už v tejto fáze pozorujú. Rádioterapia s použitím úzkeho lekárskeho protónového lúča je alternatívou k orbitálnej exenterácii. Ožarovať by sa mali aj regionálne lymfatické uzliny.
Prognóza prežitia je veľmi závažná a závisí od hĺbky šírenia nádoru. Pri nodulárnej forme je prognóza horšia, pretože k vertikálnej invázii tkanív nádorovými bunkami dochádza skoro. Prognóza sa zhoršuje, keď sa melanóm šíri do rebrového okraja očného viečka, intermarginálneho priestoru a spojivky.
Čo je potrebné preskúmať?
Ako preskúmať?
Komu sa chcete obrátiť?

