Lekársky expert článku
Nové publikácie
Osteochondropatia
Last reviewed: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
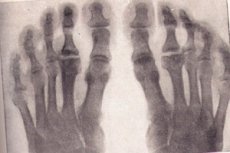
Skupina ochorení s dlhým cyklickým priebehom, narušením výživy kostného tkaniva a jeho následnou aseptickou nekrózou je osteochondropatia.
Táto patológia má dystrofickú povahu a je úzko spojená s genetickými faktormi. Podľa medzinárodnej klasifikácie chorôb ICD 10 je zaradená do skupiny XIII Choroby pohybového aparátu a spojivového tkaniva (M00-M99):
M80-M94 Osteopatia a chondropatia:
- M80-M85 Poruchy hustoty a štruktúry kostí.
- M86-M90 Iné osteopatie.
- M91-M94 Chondropatia.
Podľa rádiologických prejavov a sekundárnych klinických príznakov je ochorenie spojené s resorpciou a nahradením zničených kostných oblastí. Aseptická osteochondronekróza je charakterizovaná cyklickou zmenou nasledujúcich procesov:
- Nezápalová (aseptická) kostná nekróza.
- Patologická zlomenina v postihnutej oblasti.
- Resorpcia a odmietnutie nekrotických častí kosti.
- Oprava škôd.
Ak je do patologického procesu zapojená kĺbová chrupavka, existuje vysoké riziko zhoršenia jej funkcie. Ochorenie sa vyznačuje dlhým, chronickým priebehom. Pri včasnej a adekvátnej liečbe má priaznivý výsledok.
Epidemiológia
Podľa lekárskych štatistík je mnoho ochorení pohybového aparátu spojených s porušením štruktúry a hustoty kostí a najčastejšie sa vyskytujú u starších ľudí. Pri osteochondropatii je však všetko naopak, prejavuje sa počas obdobia aktívneho rastu tela. Diagnostikuje sa hlavne u pacientov vo veku 10-18 rokov s atletickou postavou. Zároveň väčšinu pacientov tvoria mladí muži.
Hlavnou oblasťou poškodenia sú kosti a kĺby, ktoré sú vystavené zvýšenému svalovému zaťaženiu a mikrotraumám: kolená, bedrové kĺby, chodidlá. U dospelých pacientov s degeneratívnymi léziami kĺbov sa diagnostikuje osteoartróza, ktorá má klinický obraz podobný aseptickej nekróze.
Príčiny osteochondropatie
Doteraz nebola stanovená presná príčina vzniku degeneratívno-nekrotických lézií určitých kostných úsekov. Štúdie naznačujú, že osteochondropatia je spojená s nasledujúcimi faktormi:
- Dedičná predispozícia.
- Hormonálna nerovnováha.
- Endokrinné ochorenia.
- Metabolické poruchy.
- Časté zranenia a mikrotraumy.
- Infekčné choroby.
- Nevyvážená strava.
- Porušenie interakcie medzi kostným tkanivom a krvnými cievami.
- Porušenie nervového trofizmu a regulácia prietoku krvi.
- Končatiny a chrbtica sú dlhodobo v neprirodzenej polohe.
- Atrofia stehenných svalov.
- Dlhodobé užívanie určitých skupín liekov.
Počas diagnostického procesu sa berú do úvahy všetky vyššie uvedené dôvody a liečba je zameraná na ich prevenciu v budúcnosti.
 [ 5 ]
[ 5 ]
Rizikové faktory
Existuje niekoľko faktorov, ktoré významne zvyšujú riziko porúch výživy kostí:
- Detstvo a dospievanie.
- Vyvinutá svalová hmota.
- Nadváha.
- Mužské pohlavie.
- Genetický faktor.
- Endokrinné patológie.
- Podvýživa.
- Poruchy metabolizmu vitamínov a vápnika.
- Nadmerná fyzická námaha, zranenia.
- Systémové ochorenie spojivového tkaniva.
- Užívanie kortikosteroidov.
- Neutrofické poruchy.
- Zmeny súvisiace s vekom.
- Vrodené anomálie vo vývoji orgánov a systémov.
- Nesprávne vybrané topánky.
Čím viac kombinácií vyššie uvedených faktorov, tým vyššie je riziko vzniku osteochondropatie.
 [ 6 ]
[ 6 ]
Patogenézy
Mechanizmus vzniku poškodenia kostí a kĺbov nie je úplne objasnený. Patogenéza osteochondropatie je spojená s nadmernou fyzickou aktivitou a zraneniami. Existuje aj množstvo ďalších predisponujúcich faktorov, ktoré môžu byť spojené s rozvojom ochorenia:
- Metabolický syndróm (porucha metabolizmu esenciálnych látok).
- Hormonálna nerovnováha spôsobená endokrinnými patológiami.
- Ochorenia hypofýzy, štítnej žľazy, vaječníkov, nadobličiek.
- Rôzne infekčné choroby.
- Nedostatok horčíka, vápnika a ďalších užitočných látok v tele.
- Porucha prekrvenia kostného tkaniva.
- Obezita v akomkoľvek štádiu.
- Profesionálne športové aktivity a časté mikrotraumy.
Degeneratívne-dystrofický proces v kostiach úzko súvisí s dedičnými faktormi. Ak jeden z rodičov trpí poškodením kostí a kĺbov, potom pod vplyvom vyššie uvedených faktorov môže dieťa tento problém zdediť.
Príznaky osteochondropatie
Existuje niekoľko typov osteochondropatie, z ktorých každý má svoje vlastné príznaky.
Pozrime sa na príznaky najbežnejších patológií:
- Poškodenie bedrového kĺbu:
- Pacienti vo veku 4-9 rokov.
- Obmedzený pohyb v kĺbe.
- Svalová atrofia v dolnej časti nohy a stehna.
- Lézia hlavice stehennej kosti.
- Silná bolesť v poranenej oblasti.
- Bolesť v kolene.
- Skrátenie postihnutej končatiny o 1-2 cm.
- Hľuznatá holenná kosť:
- Pacienti vo veku 12 – 15 rokov, muži.
- Opuch v postihnutej oblasti.
- Zvýšená bolesť pri intenzívnych pohyboch.
- Dysfunkcia kĺbu.
- Metatarzálna kosť:
- Detský vek pacientov.
- Systematická bolesť v postihnutej oblasti.
- Opuch a začervenanie kože na zadnej strane chodidla.
- Obmedzenie motorických funkcií.
- Skrátenie druhého a tretieho prsta postihnutej končatiny.
- Lézie stavcov a chrbtice:
- Kyfóza strednej hrudnej a dolnej hrudnej chrbtice.
- Nepohodlie v chrbte.
- Intervertebrálna neuralgia.
- Rýchla únava chrbta.
- Deformácia postihnutého segmentu.
Lokalizácia syndrómu bolesti závisí výlučne od postihnutej oblasti a závažnosť bolesti závisí od závažnosti patologického procesu. Vo všetkých prípadoch sa nepohodlie zvyšuje s fyzickou námahou, čo spôsobuje množstvo ďalších symptómov.
Existuje množstvo príznakov, ktoré naznačujú vývoj aseptickej nekrózy. Medzi prvé príznaky ochorenia patria:
- Fyzická aktivita spôsobuje zhoršenie bolesti v postihnutej oblasti.
- Opuch postihnutých tkanív.
- Kĺby počas pohybu chrumkajú.
- Obmedzená motorická funkcia a krívanie.
- Zmeny v štruktúre a svalová atrofia.
Je neprijateľné ignorovať vyššie uvedené príznaky. Bez včasnej lekárskej starostlivosti začnú rýchlo postupovať, čo spôsobuje akútnu bolesť a komplikácie.
Etapy
Degeneratívne nekrotické ochorenie určitých častí kostí má niekoľko štádií, z ktorých každé má určité príznaky:
- Nekróza kostného tkaniva – v postihnutej oblasti sa objavuje mierna bolesť so zhoršenou funkciou končatiny. Regionálne lymfatické uzliny sú normálne, palpácia nič neodhalí. Nie sú žiadne rádiografické zmeny. Trvá niekoľko mesiacov až šesť mesiacov.
- Kompresná zlomenina – kosť sa prehýba a poškodené oblasti sa do seba zakliňujú. Na röntgenovom snímku je homogénne stmavnutie postihnutej oblasti a absencia štrukturálneho vzoru. Toto štádium trvá 2 až 6 mesiacov alebo aj dlhšie.
- Fragmentácia je resorpcia odumretých kostných oblastí. Postihnuté oblasti sú nahradené granulačným tkanivom a osteoklastmi. Röntgenové snímky ukazujú pokles výšky kosti, ako aj fragmentáciu postihnutých oblastí so striedajúcimi sa tmavými a svetlými zónami. Trvanie je od šiestich mesiacov do 2-4 rokov.
- Rekonvalescencia – postupné obnovenie tvaru a štruktúry kosti. Trvá od niekoľkých mesiacov do niekoľkých rokov.
Trvanie všetkých štádií je 2-4 roky. Ak sa ochorenie ponechá bez lekárskej pomoci, proces zotavenia bude pokračovať so zvyškovou deformáciou, čo vedie k rozvoju deformujúcej artrózy.
Formuláre
Aseptická nekróza sa môže vyskytnúť v hubovitých častiach akejkoľvek kosti. Patologický stav je rozdelený do niekoľkých typov, z ktorých každý má svoje vlastné charakteristiky priebehu a liečby.
- Trubicové kosti (epifýza):
- Hlavica stehennej kosti - Legg-Calve-Perthesova choroba.
- Hlava I-III metatarzálnej kosti, sternálny koniec kľúčnej kosti, prsty – Kellerova choroba II.
- Krátke tubulárne kosti:
- Navikulárna kosť chodidla - Köhlerova choroba I.
- Lunátna kosť v ruke - Kienbockova choroba.
- Scaphoid karpálna kosť - Preiserova choroba.
- Miechové telo - Calveho choroba.
- Apofýzy:
- Tuberkulóza holennej kosti - Osgood-Schlatterova choroba.
- Tuberozita pätovej kosti - Haglund-Schinzova choroba.
- Apofyzeálne kruhy stavcov - Scheuermannova-Mauova choroba.
- Kĺbové povrchy - Koenigova choroba.
Aseptická osteochondronekróza sa tiež delí na tú, ktorá sa lieči liekmi, a tú, ktorá vyžaduje chirurgický zákrok. Medzi tú druhú patria:
- Koenigova choroba (femorálne kondyly).
- Diazova choroba (talus).
- Legg-Calve-Perthesova choroba (hlavica stehennej kosti).
- Larsenova choroba (dolný pól pately).
- Leuvenova choroba (kĺbový povrch pately).
Typ patologického stavu určuje spôsob liečby a prognózu zotavenia.
Degeneratívne-dystrofický proces v kostiach má niekoľko štádií. Každé štádium má svoje vlastné odrody a charakteristické znaky.
Pozrime sa bližšie na klasifikáciu osteochondropatie:
- Dystrofické a nekrotické poruchy v tubulárnych kostiach (epifýza). Táto kategória zahŕňa:
- Hlava metatarzálnej kosti.
- Kľúčna kosť (časť kosti v hrudnej chrbtici).
- Falangy prstov horných končatín.
- Lézie krátkych tubulárnych kostí:
- Navikulárna kosť chodidla.
- Lunátna kosť ruky.
- Scaphoidná kosť zápästia.
- Stavec tela.
- Patologický proces v apofýzach:
- Tuberozita holennej kosti.
- Pätový tuberkul.
- Apofyzeálne kruhy chrbtice.
- Poškodenie povrchu klinovitých a povrchových kĺbov:
- Lakťový kĺb.
- Členok.
- Kolenný kĺb.
Vo väčšine prípadov sa u detí a dospievajúcich vyskytuje degeneratívne nekrotické ochorenie, ktoré postihuje kosti a kĺby. Všetky formy ochorenia sa vyznačujú benígnym chronickým priebehom s priaznivým výsledkom.
Leuvenova osteochondropatia
Lézia kĺbového povrchu pately je degeneratívne-nekrotické ochorenie Leuvenu. Jej základom je aseptická nekróza pately a poškodenie chrupavky. Patológia sa vyskytuje u pacientov vo veku 12-14 rokov a je jednostranná. Vyvíja sa v dôsledku chronickej mikrotraumy v oblasti pately, vykĺbení a narušenia biomechaniky štvorhlavého stehenného svalu.
Príznaky sa prejavujú prerušovanou stredne silnou bolesťou v kolennom kĺbe. Ich výskyt nie je vždy spojený s fyzickou aktivitou. Zároveň je pohyb v kĺbe bezbolestný a plne zachovaný.
Diagnostika pozostáva zo zberu anamnézy, súboru laboratórnych a inštrumentálnych metód. Medzi najinformatívnejšie patria CT, MRI a rádiografia. Na stanovenie konečnej diagnózy sa vykonáva artroskopia. Liečba je konzervatívna. Lekár predpíše liečbu liekmi, fyzioterapiu a cvičebnú terapiu. Pri včasnej liečbe má ochorenie priaznivú prognózu.
Komplikácie a následky
Medzi možnými komplikáciami a následkami osteochondropatie sa pacienti najčastejšie stretávajú s nasledujúcimi problémami:
- Dysfunkcia kĺbov.
- Modifikácia kostnej štruktúry.
- Obmedzenie v kĺbe poranenej končatiny.
- Dystrofické procesy v kĺboch.
- Pomalé ničenie kostného tkaniva.
Aby ste predišli komplikáciám, mali by ste včas vyhľadať lekársku pomoc a plne dodržiavať lekárske predpisy.
Diagnostika osteochondropatie
Ak existuje podozrenie na degeneratívne-nekrotické ochorenie určitých častí kostí, vykonáva sa súbor laboratórnych a inštrumentálnych metód, ako aj diferenciálny prístup.
Diagnostika osteochondropatie začína anamnézou a vyšetrením klinického obrazu. Následne sa predpíšu krvné testy a reumatické testy. Osobitná pozornosť sa venuje rádiografii.
V počiatočnom štádiu ochorenia nie je röntgenový obraz veľmi informatívny, preto sa vykonáva MRI a CT na zistenie najmenších zmien v štruktúre kostí. Počas liečby sú tiež indikované diagnostické vyšetrenia na určenie jej účinnosti.
Testy
Laboratórna diagnostika pri aseptickej nekróze je nevyhnutná na stanovenie hladiny minerálov v krvi, markerov tvorby kostí a resorpcie kostí v biologických tekutinách. Všeobecné krvné a močové testy nie sú informatívne pri degeneratívnych procesoch v kostiach, ale vykonávajú sa na posúdenie celkového stavu tela a identifikáciu zápalových procesov.
- Analýza na stanovenie minerálov v krvi.
- Vápnik je hlavnou zložkou kostí a podieľa sa na stavbe kostry. Jeho norma v žilovej krvi je 2,15-2,65 mmol/l. Ak sú hodnoty pod normou, nedostatok minerálov sa kompenzuje vyplavovaním z kostí. To vedie k postupnému ničeniu kostí a neprejavuje sa to na viditeľnom zdraví tela.
- Fosfor a horčík interagujú s vápnikom, čím zlepšujú jeho prenikanie do kostného tkaniva. Pri zvýšenej hodnote fosforu sa vápnik z tela vyplavuje. Normálny pomer vápnika a fosforu je 2:1. Norma fosforu v krvi je od 0,81 do 1,45 mmol/l, norma horčíka je od 0,73 do 1,2 mmol/l. Ak je porucha v rastovej zóne hubovitých kostí, ich hodnoty sa môžu znížiť alebo zostať v normálnom rozmedzí.
- Biochemické ukazovatele deštrukcie kostného tkaniva
Bielkovina kolagén, ktorá poskytuje kostnému tkanivu pevnosť a elasticitu, je hlavným materiálom medzikostnej hmoty, ktorá sa nachádza medzi kostnými platničkami. Pri poškodení kostí sa bielkovina, podobne ako kolagén, ničí a rozkladá sa na niekoľko markerov. Látky vstupujú do krvi a vylučujú sa v nezmenenej forme močom.
Medzi hlavné markery aseptickej nekrózy patria: deoxypyridonolín (DPID), pyridinolín a Cross-Laps. Ten pozostáva z 8 aminokyselín, ktoré tvoria kolagén a podieľajú sa na tvorbe bielkovín.
Počas diagnostiky sa analyzujú aj ukazovatele zvýšenej tvorby kostí. Najinformatívnejší je osteokalcín. Táto látka je produkovaná osteoblastami počas tvorby kostného tkaniva a čiastočne preniká do systémového krvného obehu. Pri poškodení kostí sa jej hladina zvyšuje.
 [ 19 ]
[ 19 ]
Inštrumentálna diagnostika
Povinnou súčasťou diagnostiky pri podozrení na osteochondropatiu je súbor inštrumentálnych vyšetrení. Hardvérové metódy majú množstvo indikácií na implementáciu:
- Nedávne zranenia.
- Akútna, chronická bolesť vyžarujúca do iných častí tela.
- Monitorovanie účinnosti liečby.
- Príprava na operáciu.
- Posúdenie stavu kostí a ciev.
- Rádiografia – poskytuje všeobecnú predstavu o stave postihnutej kosti. Neodhaľuje poruchy krvného obehu. Pre presnejšiu analýzu sa snímky spravidla robia vo viacerých projekciách.
- Počítačová tomografia je vrstvová štúdia kostí a mäkkých tkanív. Určuje štruktúru postihnutej kosti a stav ciev pomocou kontrastnej látky.
- Magnetická rezonancia – odhaľuje patologické zmeny v skorých štádiách. Na vizualizáciu postihnutej oblasti sa používajú elektromagnetické vlny.
- Scintigrafia – odhaľuje abnormálne procesy v kosti v skorých štádiách, skôr ako sa prejavia na röntgenovom snímku. Najčastejšie sa používa ako doplnková metóda k MRI alebo CT. V pediatrickej praxi sa používa zriedkavo.
- Artroskopia – umožňuje čo najpresnejšie posúdiť stav kolenného kĺbu a vyvinúť ďalšiu liečebnú taktiku. Kombinuje diagnostické a terapeutické funkcie. Najčastejšie sa používa na diagnostiku Koenigovej choroby, teda poškodenia femorálnych kondylov.
Osteochondropatie na röntgenovom snímku
Rádiografia je zlatým štandardom vyšetrenia pri podozrení na degeneratívne-nekrotické ochorenie kostí. Pozrime sa na hlavné príznaky osteochondropatie akejkoľvek lokalizácie na rádiografii:
- Nekróza hubovitej kosti a kostnej drene. Kĺbová chrupavka nepodlieha nekróze.
- Patologická zlomenina – nekrotické kostné tkanivo nie je funkčné, trabekuly hubovitej hmoty nedokážu odolať zaťaženiu, ktoré na ne pôsobí. Röntgenový snímok ukazuje známky deformácie kosti, jej skrátenia, zhutnenia. Toto štádium trvá približne šesť mesiacov.
- Štádium resorpcie nekrotických hmôt lýzou. Na röntgenovom snímku sú nekrotické masy obklopené osteoklastmi. Epifýza má nerovnomernú štruktúru, možné sú známky krvácania s následnou kalcifikáciou, cystické zmeny.
- V štádiu reparácie, teda obnovy kostnej štruktúry, röntgenový snímok ukazuje oblasti osvietenia v novovytvorenom kostnom tkanive spôsobené cystickými zmenami.
Na určenie štádia ochorenia sa výsledky rádiografie porovnávajú s klinickými príznakmi ochorenia.
Odlišná diagnóza
Pri stanovovaní konečnej diagnózy sa osteochondropatia odlišuje od iných ochorení s podobnými príznakmi. Komplex symptómov ochorenia sa porovnáva s nasledujúcimi patológiami:
- Deformujúca artróza.
- Tuberkulóza kostí.
- Artritída.
- Ateroskleróza.
- Degeneratívne-proliferatívne zmeny v kostiach.
- Nové výrastky.
- Infekčné a zápalové ochorenia.
- Kompresívne syndrómy a zovretie periférnych nervov.
Pri vykonávaní diferenciálnej diagnostiky sa analyzuje súbor laboratórnych a inštrumentálnych vyšetrení a určuje sa aj štádium aseptickej nekrózy.
Liečba osteochondropatie
Na základe výsledkov diagnostiky ortopéd vypracuje liečebný plán pre aseptickú nekrózu. Najprv sa pacientom predpíše liečba, ktorá zahŕňa nasledujúce lieky:
- Lieky proti bolesti.
- Nesteroidné protizápalové lieky.
- Na zlepšenie krvného obehu.
- Vitamínové komplexy.
Prevencia
Prevencia porúch v rastovej zóne hubovitých kostí pozostáva zo súboru metód zameraných na celkové posilnenie tela, zvýšenie ochranných vlastností imunitného systému a dodávanie užitočných mikro a makroelementov.
Prevencia osteochondropatie pozostáva z nasledujúcich odporúčaní:
- Vyvážená fyzická aktivita na vytvorenie a posilnenie svalového korzetu.
- Obmedzte zvýšenú fyzickú aktivitu.
- Vyhýbanie sa zraneniu.
- Racionálna výživa.
- Užívanie vitamínových a minerálnych komplexov.
- Včasná liečba vírusových, infekčných a iných ochorení tela.
- Nosenie správnej obuvi s ortopedickými vložkami.
- Pravidelné kontroly u lekára.
Medzi preventívne opatrenia patrí aj pravidelná masáž končatín a iných častí tela. Pri prvej bolesti v kostiach a kĺboch by ste mali vyhľadať lekársku pomoc, aby ste diagnostikovali príčiny bolestivého stavu a odstránili ich.
Predpoveď
Pri včasnej diagnóze a liečbe má osteochondropatia priaznivú prognózu. Závažné formy aseptickej nekrózy sa ťažko korigujú, takže môžu mať nepriaznivý výsledok. Prognóza sa výrazne zhoršuje s rozvojom komplikácií ochorenia.
Osteochondropatia a armáda
Degeneratívne nekrotické ochorenie určitých kostných častí nie je oslobodením od vojenskej služby. Aby sa človek vyhol vojenskej službe, je potrebné podstúpiť vojenské lekárske vyšetrenie, ktoré potvrdí prítomnosť funkčných porúch brániacich službe.
Zoznam patológií, ktoré môžu byť zákazom vojenskej služby, zahŕňa choroby kostrového systému a ich komplikácie:
- Vrodené zakrivenie chrbtice fixného typu.
- Závažná deformácia hrudnej steny s ťažkým respiračným zlyhaním.
- Získané zakrivenia chrbtice s rotáciou stavcov.
- Neschopnosť udržať vzpriamenú polohu v dôsledku deformácií kostry.
- Nestabilita segmentov chrbtice.
- Svalová slabosť končatín, svalová paréza s dekompenzáciou.
- Poruchy motorických funkcií.
V prípade vyššie uvedených ochorení je branec poslaný na sériu vyšetrení, ktoré potvrdia patologické zmeny: CT, MRI, röntgen, rádioizotopové skenovanie. Na základe výsledkov štúdií a záveru lekárskej poradnej komisie je branec oslobodený od vojenskej služby z dôvodu osteochondropatie alebo jej komplikácií.

