Periarteritis nodosa
Posledná kontrola: 07.06.2024

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
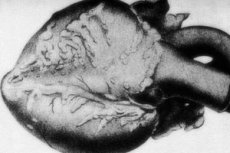
Zriedkavá patológia - nodulárna periateritída - je sprevádzaná léziou stredných a malých arteriálnych ciev kalibru. Vo vaskulárnych stenách existujú procesy dezorganizácie spojivového tkaniva, zápalovej infiltrácie a sklerotických zmien, čo vedie k výskytu dobre definovaných aneuryziem. [1]
Iné názvy choroby: polyarteritída, nekrotizujúca arteritída, panarteritída.
Epidemiológia
Periarteritída nodosa je systémová patológia, nekrotizujúca vaskulitída, ktorá poškodzuje stredné a malé arteriálne cievy svalového typu. Najčastejšie sa choroba šíri na kožu, obličky, svaly, kĺby, periférny nervový systém, tráviaci trakt, ako aj iné orgány, menej často - pľúca. Patológia sa zvyčajne prejavuje najskôr všeobecnými symptómami (horúčka, všeobecné zhoršenie zdravia), potom sa pridajú konkrétnejšie príznaky.
Najbežnejšími metódami diagnostikovania choroby sú biopsia a arteriografia.
Najprijateľnejšími liekmi na liečbu sú glukokortikoidové lieky a imunosupresíva.
Výskyt nodulárnej periateritídy je medzi dvoma a tridsiatimi prípadmi na 1 milión pacientov.
Priemerný vek pacientov je 45-60 rokov. Muži sú častejšie postihnutí (6: 1). U žien je choroba častejšie astmatická, s vývojom bronchiálnej astmy a hypereosinofílie.
V približne 20% prípadov diagnostikovanej nodulárnej periateritídy sa zistilo, že pacienti majú hepatitídu (B alebo C). [2], [3]
Príčiny Periarteritis nodosa
Vedci ešte neobjavili jasnú príčinu rozvoja nodulárnej periateritídy. Hlavné spúšťače choroby sú však identifikované takto:
- Reakcia na užívanie liekov;
- Perzistencia vírusovej infekcie (hepatitída B).
Špecialisti zostavili pomerne pôsobivý zoznam liekov zapojených do rozvoja periateritídy nodosa. Medzi týmito liekmi:
- Beta-laktámové antibiotiká;
- Makrolidové lieky;
- Sulfonamidové lieky;
- Chinolóny;
- Antivírusy;
- Séra a vakcíny;
- Selektívne inhibítory spätného vychytávania serotonínu (fluoxetín);
- Antikonvulzívne (fenytoín);
- Levodopa a karbidopa;
- Tiazidy a diuretiká slučky;
- Hydralazín, propyltiouracil, minocyklín atď.
Povrchový antigén hepatitídy B (HBSAG) alebo imunokomplexy s ním boli detegované u každého tretieho až štvrtého pacienta s periateritídou nodosou. Detegovali sa aj ďalšie antigény hepatitídy B (HBEAG) a protilátky proti antigénu HBCAG vytvoreného počas replikácie vírusu. Je pozoruhodné, že výskyt nodulárnej periateritídy vo Francúzsku sa v posledných desaťročiach významne znížil vďaka rozsiahlemu očkovaniu proti hepatitíde B.
Približne jeden z desiatich pacientov je tiež detegovaný vírusom hepatitídy C, ale jemnosti vzťahov, ktoré vedci ešte nepreukázali. Iné vírusové infekcie sú tiež „podozrenia“: vírus ľudskej imunodeficiencie, cytomegalovírus, rubeolu a Epstein-Barr, T-lymfotropný vírus typu I, Parvovírus B-19 a ďalšie.
Existuje všetky dôvody predpokladať zapojenie vakcinácie proti hepatitíde B a chrípky na vývoji periateritídy nodosy.
Predpokladá sa, že ďalším podozrivým faktorom je genetická predispozícia, ktorá si tiež vyžaduje dôkazy a ďalšie štúdium. [4]
Rizikové faktory
Periarteritída nodosa je zle pochopená choroba, ale odborníci ho už považujú za polyetiologické, pretože do jej vývoja sa môže zapojiť veľa príčin a faktorov. Často sa zistilo, že súvisí s fokálnymi infekciami: streptokokové, stafylokokové, mykobakteriálne, plesňové, vírusové a ďalšie. Dôležitá úloha zohráva precitlivenosť človeka na niektoré lieky - napríklad na antibiotiká a sulfonamidy. V mnohých prípadoch však nie je možné identifikovať etiologický faktor aj pri starostlivej diagnóze.
Toto sú rizikové faktory, o ktorých lekári vedia dnes:
- Veková skupina staršia ako 45 rokov a deti od 0 do 7 rokov (genetický faktor);
- Náhle zmeny teploty, podchladenie;
- Nadmerné vystavenie ultrafialovému svetlu, nadmerné opaľovanie;
- Nadmerné fyzické a mentálne preťaženie;
- Akékoľvek škodlivé účinky vrátane traumy alebo operácie;
- Hepatitída a iné choroby pečene;
- Metabolické poruchy, diabetes mellitus;
- Hypertenzia;
- Podávanie vakcíny a perzistencia HBSAG v sére.
Patogenézy
Patogenéza nodulárnej periateritídy spočíva v tvorbe hyperalergickej reakcie tela na vplyv etiologických faktorov, pri vývoji autoimunitnej reakcie typu antigénov-protilátka (najmä na steny krvných ciev), pri tvorbe imunokomplexov.
Pretože endotelové bunky sú vybavené receptormi na fc-fragment IgG s prvou frakciou komplementu CLQ, uľahčujú sa mechanizmy interakcie medzi imunokomplexmi a stenami ciev. Pozoruje sa ukladanie imunokomplexov v vaskulárnych stenách, čo znamená vývoj imunitného zápalového procesu.
Vytvorené imunokomplexy stimulujú doplnok, čo vedie k poškodeniu steny a tvorbe chemotaktických zložiek, ktoré priťahujú neutrofily do oblasti poškodenia. [5]
Neutrofily vykonávajú fagocytovú funkciu vo vzťahu k imunokomplexom, ale súčasne uvoľňujú lyzozomálne proteolytické enzýmy, ktoré poškodzujú vaskulárnu stenu. Okrem toho sú neutrofily „prilepené“ na endotel a v prítomnosti komplementu uvoľňujú aktívne kyslíkové radikály, ktoré vyvolávajú vaskulárne poškodenie. Zároveň je zosilňované endotelové uvoľňovanie faktorov, ktoré uprednostňujú zvýšené zrážanie krvi a tvorba krvných zrazenín v postihnutých cievach.
Príznaky Periarteritis nodosa
Nodulárna periarteritída sa odhaľuje všeobecnými nešpecifickými prejavmi: človek má neustále zvýšenú teplotu, postupne riedidlo, obťažuje bolesť vo svaloch a kĺboch.
Horúčka vo forme pretrvávajúcej horúčky je charakteristická pre 98-100% prípadov: teplotná krivka je nepravidelná, na antibiotickú liečbu neexistuje žiadna odpoveď, ale terapia kortikosteroidov je účinná. Teplota sa môže následne normalizovať na pozadí vývoja multiorgan patológie.
Chudnutie pacientov je patognomonická. Niektorí pacienti stratia 35-40 kg hmotnosti počas niekoľkých mesiacov. Stupeň tenkej je väčší ako v onkopatológiách.
Bolesť svalov a kĺbov je obzvlášť charakteristická pre počiatočné štádium nodulárnej periateritídy. Bolestivosť ovplyvňuje najmä veľké kĺby a lýtkové svaly. [6]
Polyorganické patológie sú rozdelené do niekoľkých typov, čo určuje symptomatológiu choroby:
- Ak sú postihnuté obličkové cievy (a to sa vyskytuje u väčšiny pacientov), dochádza k zvýšeniu krvného tlaku. Hypertenzia je pretrvávajúca, pretrvávajúca a spôsobuje vážny stupeň retinopatie. Strata vizuálnej funkcie je možná. Pri analýze moču sa deteguje proteinúria (až 3 g/deň), mikrošnatera alebo makromatúria. V niektorých prípadoch sa plavidlo rozšírilo aneuryzmovým prasknutiam, tvorí sa perirenálne krvácanie. Zlyhanie obličiek sa vyvíja počas prvých troch rokov choroby.
- Ak sú plavidlá v brušnej dutine poškodené, symptomatológia je už zrejmá v skorom štádiu periateritídy nodosa. Hlavnými príznakmi sú bolesť brucha, pretrvávajúca a progresívna. Zaznamenávajú sa dyspeptické poruchy: hnačka s prímesou krvi až desaťkrát denne, emaciacia, útoky na nevoľnosť a zvracanie. Ak dôjde k perforácii vredu, vyvinú sa príznaky akútnej peritonitídy. Existuje riziko gastrointestinálneho krvácania.
- V koronárnych léziách nie je bolesť srdca charakteristická. Vyskytujú sa infarkty, hlavne malej fokálnej povahy. Rýchlo rastúce javy kardiosklerózy, čo znamená vzhľad arytmií, príznaky srdcového zlyhania.
- Ak je postihnutý respiračný systém, detegujú sa bronchospazmy, hypereosinofília, eozinofilné infiltráty v pľúcach. Tvorba vaskulárneho zápalu pľúc je charakteristická: ochorenie je sprevádzané kašľaním, skromným výtokom spúta, menej často - hemoptyzi, zvyšujúce sa príznaky nedostatočnej respiračnej funkcie. Röntgenové vizualizujú výrazne zvýšené vaskulárny vzorec na type stagnujúcich pľúc, infiltrácie pľúcneho tkaniva (hlavne v koreňovej oblasti).
- Ak je zapojený periférny nervový systém, zaznamená sa asymetrická poly a mononeuritída. Pacient je obťažovaný silnou bolesťou, necitlivosťou a niekedy svalovou slabosťou. Nohy sú častejšie postihnuté, ruky menej často. Niektorí pacienti tvoria polymyeloradiculoneuritídu, parézu nôh a rúk. Často sa nachádzali zvláštne uzly pozdĺž kmeňov ciev, vredov a ložisiek nekrózy kože. Je možná nekróza mäkkých tkanív a vývoj gangrenóznych komplikácií.
Prvé znamenia
Počiatočný klinický obraz periateritídy nodosa sa prejavuje horúčkou, pocitom extrémnej únavy, zvýšeným nočným potom, stratou chuti do jedla a zlomyseľnosti, svalovou slabosťou (najmä v končatinách). Mnoho pacientov sa vyvíja bolesť svalov, sprevádzaná fokálnou ischemickou myozitídou a bolesťou kĺbov. Postihnuté svaly strácajú silu, môžu sa vyvíjať zápalové procesy v kĺboch. [7]
Závažnosť prvých príznakov sa líši, čo do značnej miery závisí od toho, ktorý orgán alebo orgán je ovplyvnený:
- Následky periférneho nervového systému sa prejavujú motorickými a senzorickými poruchami ulnárnych, stredných a peronálnych nervov; Môže sa vyvinúť aj distálna symetrická polyneuropatia;
- Centrálny nervový systém reaguje na patológiu s bolesťami bolesti hlavy, menej často existujú mŕtvice (ischemické a hemoragické) proti pozadiu vysokého krvného tlaku;
- Poškodenie obličiek sa prejavuje arteriálnou hypertenziou, znížením denného množstva moču, uremiou, všeobecnými zmenami v sedimente moču, výskytom krvi a proteínu v moči v neprítomnosti bunkových valcov, nízkej bolesti chrbta a v závažných prípadoch - znaky zlyhania obličiek;
- Tráviaci trakt vedie k bolesti pečene a brucha, nevoľnosti, zvracania, hnačky, symptómov malabsorpcie, perforácie čreva a peritonitídy;
- Zo strany srdca nemusia existovať patologické príznaky alebo sa môžu objaviť príznaky zlyhania srdca;
- Retikulát Livedo, sčervenanie bolestivých uzlín, vyrážky vo forme vezikúl alebo vezikúl, oblasti nekrózy a ulceróznych lézií sú zaznamenané na koži;
- Genitálie sú ovplyvnené orchitídou, semenníky sú bolestivé.
Poškodenie obličiek pri periateritíde nodosa
Obličky sú postihnuté u viac ako 60% pacientov s periateritídou nodosou. Vo viac ako 40% prípadov dochádza k zlyhaniu obličiek.
Pravdepodobnosť porúch obličiek závisí od pohlavia a vekovej kategórie pacientov, od prítomnosti patológií kostrového svalu, srdcového chlopňového systému a periférneho nervového systému, od typu priebehu a fázy ochorenia, na prítomnosti vírusovej hepatitídy antigénu a kardiovaskulárnych hodnôt.
Miera vývoja nefropatie je priamo stanovená hladinami krvi C-reaktívny proteín a reumatoidný faktor.
Poruchy obličiek pri nodulárnej periateritíde sú spôsobené stenózou a výskytom mikroaneuryziem obličkových ciev. Stupeň patologických zmien koreluje so závažnosťou porúch nervového systému. Malo by sa pochopiť, že obličkové lézie výrazne znižujú šance na prežitie pacientov. Táto otázka o vplyve určitých porúch funkcie obličiek na priebeh periateritídy nodosa však nie je dostatočne preštudovaná.
Zápalový proces sa zvyčajne rozširuje na interlobulárne arteriálne cievy a menej často na arterioly. Pravdepodobne je glomerulonefritída netarakteristická pre nodulárnu periateritídu a je zaznamenaná hlavne na pozadí mikroskopickej angiitídy.
Rýchle zhoršenie zlyhania obličiek je spôsobené viacerými infarktmi v obličkách. [8]
Poškodenie srdca
Obrázok kardiovaskulárnych lézií je uvedený v každom druhom prípade z desiatich. Patológia sa prejavuje hypertrofickými zmenami v ľavej komore, búšeniami, poruchami srdcového rytmu. Zápal koronárnych ciev pri nodulárnej periateritíde môže vyvolať vzhľad angíny pectoris a vývoj infarktu myokardu.
Pri makro prípravkoch viac ako 10% prípadov odhaľuje nodulárne zahusťovanie, ako sú náramky, od niekoľkých milimetrov po niekoľko centimetrov s priemerom (až 5,5 cm, keď sú ovplyvnené veľké cievne kmene). Rez demonštruje aneuryzmu, často s trombotickou náplňou. Konečnú diagnostickú úlohu zohráva histológia. Typickým znakom nodulárnej periateritídy je polymorfná vaskulárna lézia. Zaznamenala sa kombinácia rôznych typov dezorganizácie spojivového tkaniva: [9]
- Opuch mukoidu, zmeny fibrinoidov s ďalšou sklerózou;
- Zúženie vaskulárneho lúmenu (až po obliteráciu), tvorba krvných zrazenín, aneuryziem, v závažných prípadoch - prasknutie krvných ciev.
Vaskulárne zmeny sa stávajú spúšťacím mechanizmom pri vývoji nekrózy, atrofických a sklerotických procesov, krvácania. U niektorých pacientov je zaznamenaná phlebitis.
Srdce vykazuje atrofiu mastnej vrstvy epikardu, hnedej dystrofie myokardu a hypertenzie - hypertrofia ľavej komory. V koronárnych léziách sa vyvíja fokálna nekróza myokardu, dystrofia a atrofia svalových vlákien. Infarkty myokardu sú relatívne zriedkavé - hlavne v dôsledku tvorby prietoku krvi kolaterálu. Tromovaskulitída sa nachádza v koronárnych arteriálnych kmeňoch. [10]
Kožné prejavy periarteritídy nodosa
Kožné príznaky choroby sú zaznamenané u každého druhého pacienta s periateritídou nodosa. Vzhľad vyrážok sa často stáva prvým alebo jedným z prvých príznakov poruchy. Typické príznaky sú:
- Vezikulárna a bulózna vyrážka;
- Vaskulárna papulo-petechiálna purpura;
- Niekedy - vzhľad subkutánnych nodulárnych prvkov.
Všeobecne sú kožné prejavy nodulárnej periateritídy heterogénne a rozmanité. Bežné príznaky môžu byť nasledujúce:
- Vyrážka je zápalová;
- Vyrážka je symetrická;
- Existuje tendencia k opuchu, nekrotických zmien a krvácania;
- V počiatočnej fáze je vyrážka lokalizovaná v dolných končatinách;
- Zaznamenáva sa evolučný polymorfizmus;
- Sledovateľné spojenie s existujúcimi infekciami, liekmi, zmenami teploty, alergickými procesmi, autoimunitnými patológiami, zhoršenou venóznou cirkuláciou.
Kožné lézie sú rozmanité, od škvŕn, uzlín a purpury po nekrózu, vredy a erózie.
Periateritída nodosa u detí
Juvenilná polyarteritída je forma polyarteritídy nodosa, ktorá sa nachádza hlavne u detských pacientov. Tento variant priebehu choroby sa vyznačuje hypergickou zložkou, väčšina periférnych ciev je poškodená, existuje významné riziko trombangiitických komplikácií vo forme nekrózy suchého tkaniva, gangrenóznych procesov. Viscerálne poruchy sa prejavujú pomerne slabo a neovplyvňujú výsledok patológie, ale existuje tendencia k dlhodobému priebehu s periodickými relapsmi.
Klasická forma juvenilnej polyarteritídy má závažný priebeh: poškodenie obličiek, vysoký krvný tlak, brušná ischémia, mozgové krízy, zápal koronárnych ciev, pľúcna vaskulitída, viacnásobná mononeuritída.
Medzi príčinami choroby sa berú predovšetkým alergické a infekčné faktory. Klasická forma nodulárnej periateritídy je spojená s vírusovou infekciou hepatitídy B. Nástup choroby sa často zaznamenáva spolu s akútnymi respiračnými vírusovými infekciami, zápalom média a angínou pectorisu, o niečo menej často - so zavedením vakcín alebo liekovej terapie. Genetická predispozícia nie je vylúčená: často sa u priamych príbuzných chorého dieťaťa nachádza reumatologické, alergické alebo vaskulárne patológie.
Výskyt nodulárnej periateritídy v detstve nie je známy: choroba je diagnostikovaná veľmi zriedka.
Patogenéza je často spôsobená imunokomplexnými procesmi so zvýšenou aktivitou komplementu a akumuláciou leukocytov v oblasti fixácie imunokomplexu. Zápalová reakcia sa vyskytuje v stenách malých a stredných arteriálnych kmeňov. Výsledkom je, že sa vyvíja proliferatívna deštruktívna vaskulitída, vaskulárne lôžko sa deformuje, krvný obeh je inhibovaný, reologické a koagulačné vlastnosti krvi sú narušené, zaznamenávajú sa trombóza a tkanivová ischémia. Postupne sa vytvára fibróza steny, tvoria sa aneuryzmy s veľkosťou priemeru až 10 mm.
Etapy
Nodulárna periateritída sa môže vyskytnúť v akútnych, subakútnych a chronických recidivujúcich štádiách.
- Akútna fáza sa vyznačuje krátkym počiatočným obdobím s intenzívnou zovšeobecnením vaskulárnych lézií. Priebeh choroby je závažný od okamihu jeho začiatku. Pacient má vysokú horúčku remitingového typu horúčky, výrazné potenie, výraznú bolesť kĺbov, myalgie, bolesť brucha. Ak je ovplyvnený periférny obeh, dochádza k rýchlej tvorbe širokých ložisiek nekrózy kože, vyvíja sa distálny gangrenózny proces. Ak sú postihnuté vnútorné orgány, zaznamenáva sa intenzívne vaskulárne krízy, infarkt myokardu, polyneuritída, črevná nekróza. Akútne obdobie je možné vysledovať 2 až 3 mesiace alebo viac, až do jedného roka.
- Subate štádium sa začína postupne, hlavne u pacientov s prevládajúcou lokalizáciou patologického procesu v oblasti vnútorných orgánov. Niekoľko mesiacov majú pacienti subfebrilnú teplotu alebo pravidelne stúpajú na vysoké teploty. Existuje progresívne zhoršenie, kĺb a bolesti hlavy. Následne dochádza k akútnemu rozvoju cerebro vaskulárnej krízy, buď syndrómu brucha alebo polyneuritídy. Patológia zostáva aktívna až tri roky.
- Chronické štádium je možné pozorovať v procese akútneho aj subakútneho ochorenia. Pacienti začínajú pociťovať striedavé obdobia exacerbácie a zmiznutia symptómov. Počas prvých niekoľkých rokov sa relapsy zaznamenávajú každých šesť mesiacov, ďalšie remisie sa môžu predĺžiť.
Akútny priebeh periarteritídy nodosa
Akútna fáza nodulárnej periateritídy je zvyčajne závažná, pretože sú postihnuté určité životne dôležité orgány. Okrem klinických prejavov je hodnotenie aktivity ochorenia ovplyvňované aj ukazovateľmi laboratórnych zmien, hoci nie sú dostatočne špecifické. Môže existovať zvýšená COE, eozinofília, leukocytóza, zvýšený počet gama-globulínu a CIC, znížené hladiny komplementu.
Nodulárna periarteritída sa vyznačuje buď bleskom alebo periodickými akútnymi fázami na pozadí konštantnej progresie patológie. Smrteľný výsledok sa môže vyskytnúť takmer kedykoľvek s vývojom obličkových alebo kardiovaskulárnych zlyhania, poškodenia tráviaceho traktu (najmä vitatálne nebezpečný perforačný infarkt čreva). Poruchy obličiek, srdca a centrálneho nervového systému sa často zhoršujú trvalá arteriálna hypertenzia, čo vedie k závažným oneskoreným komplikáciám, ktoré môžu byť tiež smrteľné pre pacienta. Pri neexistencii liečby sa odhaduje, že päťročná miera prežitia je približne 13%. [11]
Komplikácie a následky
Závažnosť stavu pacientov a pravdepodobnosť komplikácií sú spôsobené stabilným zvýšením krvného tlaku až do 220/110-240/170 mm Hg.
Aktívne štádium choroby často končí obehovými poruchami mozgu. Progresia patológie vedie k skutočnosti, že hypertenzia sa stáva malígnym, dochádza k mozgovému edému, u niektorých pacientov sa vyvinie chronické zlyhanie obličiek, mozgové krvácanie a prasknutie obličiek.
Často sa tvorí renálny syndróm, vyvíja sa juxtaglomerulárna obličková ischémia a je narušený mechanizmus renín-angiotenzín-aldosterón.
Vývoj lokálnych a difúznych vredov, ložisiek nekrózy a gangrény čreva, zápal dodatku je zaznamenaný v tráviacom trakte. Pacienti majú intenzívny syndróm bolesti brucha, môže sa vyvinúť črevné krvácanie, existujú známky peritoneálneho podráždenia. Intraintestinálne zápalové poruchy nemajú histologické príznaky ulceróznej kolitídy. Môže sa vyskytnúť vnútorné krvácanie, pankreatitída s pankreonekrózou, slezinou a pečeňovým infarktom.
Poškodenie nervového systému môže byť komplikované vývojom mozgovej vaskulárnej krízy, ktorá sa náhle prejavuje, s bolesťou hlavy a zvracaním. Potom pacient stráca vedomie, klonové a tonické kŕče, zaznamenávajú sa náhle hypertenzia. Po útoku sú v mozgu často ložiská lézií, ktoré sú sprevádzané paralýzou pohľadu, diplopia, nystagmus, asymetria tváre, vizuálna dysfunkcia.
Všeobecne platí, že periateritída nodosa je život ohrozujúca patológia a vyžaduje najskoršiu možnú diagnostiku a agresívnu a nepretržitú liečbu. Iba za takýchto podmienok je možné dosiahnuť stabilnú remisiu a vyhnúť sa rozvoju závažných nebezpečných dôsledkov.
Výsledok periateritídy nodosa
Viac ako 70% pacientov s nodulárnou periateritídou má zvýšený krvný tlak a príznaky zvýšeného zlyhania obličiek počas prvých 60 dní nástupu. Nervový systém môže byť ovplyvnený so zachovanou citlivosťou, ale obmedzenou motorickou aktivitou.
Brušné cievy sa môžu zapáliť, čo má za následok závažnú bolesť brucha. Nebezpečné komplikácie často zahŕňajú žalúdočné a črevné vredy, nekróza žlčníka, perforácia a peritonitída.
Koronárne plavidlá sú menej často postihnuté, ale výsledok je tiež možný: u pacientov sa vyvinie infarkt myokardu. Keď sú poškodené mozgové cievy, vyskytujú sa ťahy.
Pri neexistencii liečby takmer všetci pacienti zomierajú v prvých rokoch od začiatku patológie. Najčastejšie problémy, ktoré vedú k smrteľným výsledkom: rozsiahla arteritída, infekčné procesy, infarkt, mozgová príhoda.
Diagnostika Periarteritis nodosa
Diagnostické opatrenia začínajú zhromažďovaním sťažností od pacienta. Osobitná pozornosť sa venuje prítomnosti vyrážok, tvorbe nekrotických ložisiek a ulceróznych lézií kože, bolesti v oblasti vyrážky, v kĺboch, telese, končatinách, svaloch, ako aj všeobecnej slabosti.
Je povinné vykonávať vonkajšie preskúmanie pokožky a kĺbov, posúdiť umiestnenie vyrážok a oblastí bolesti. Lézie sú starostlivo hmatané.
Uskutočňujú sa laboratórne testy na vyhodnotenie úrovne aktivity ochorenia:
- Všeobecný klinický počet hrubých krvi;
- Všeobecná terapeutická biochemická krvná práca;
- Hodnotenie hladín imunoglobulínu v sére v krvi;
- Štúdium úrovne doplnku s jeho frakciami v krvi;
- Vyhodnotenie obsahu koncentrácie C-reaktívneho proteínu v plazme;
- Stanovenie reumatoidného faktora;
- Všeobecná analýza moču.
Pri nodulárnej periateritíde sa v moči detegujú hematúria, cylindruria a proteinúria. Analýza krvi odhaľuje neutrofilnú leukocytózu, anémiu, trombocytózu. Biochemický obraz predstavuje zvýšenie frakcií y a a2-globulínu, fibrínu, kyseliny sialovej, séromukoidu, c-reaktívny proteín C.
Na objasnenie diagnózy sa vykonáva inštrumentálna diagnostika. Uskutočňuje sa najmä biopsia kože a svalov: biomateriál odobratý z dolnej nohy alebo prednej brušnej steny odhaľuje zápalové infiltráty a oblasti nekrózy v stenách ciev.
Nodulárna periarteritída je často sprevádzaná aneuryzmálnymi vaskulárnymi zmenami pozorovanými pri vyšetrení očného fundusu.
Ultrazvuk Doppler ultrazvuku obličkových ciev pomáha určiť ich stenózu. Preskúmajte rádiografiu hrudníka vizualizuje vylepšenie vzoru pľúc a narušenie jeho konfigurácie. Elektrokardiogram a srdcový ultrazvuk môžu detekovať kardiopatie.
Mikro vzorka, ktorá sa môže použiť na štúdium, je mezenterická artéria v exsudatívnom alebo proliferatívnom štádiu arteritídy, subkutánneho tkaniva, lýtkového nervu a svalovej hmoty. Vzorky odobraté z pečene a obličiek môžu poskytnúť falošný negatívny výsledok vyvolaný chybou vzorkovania. Okrem toho môžu takéto biopsie spôsobiť krvácanie z nediagnostikovaných mikroaneuryziem.
Makropreparácia vo forme rozrezaného patologicky zmeneného tkaniva je fixovaná v etanolu, chlórhexidíne, formalínovom roztoku pre ďalšiu histologickú štúdiu.
Biopsia tkaniva, ktoré nie je ovplyvnená patológiou, je nevhodná, pretože periarteritída nodosa má ústredný charakter. Preto sa tkanivo, ktorého lézia je potvrdená klinickým vyšetrením, preberané na biopsiu.
Ak existuje minimálny alebo žiadny klinický obraz, postupy hodnotenia elektromyografie a hodnotenia nervov môžu identifikovať oblasť zamýšľanej biopsie. Pre kožné lézie sa uprednostňuje biomateriál z hlbokých vrstiev alebo PJC, s výnimkou povrchových vrstiev (demonštruje chybné nálezy). Biopsia semenníkov je tiež často nevhodná.
Diagnostické kritériá
Diagnóza nodulárnej periateritídy je založená na anamnéze, charakteristických symptómoch a výsledkoch laboratórnej diagnostiky. Je potrebné poznamenať, že zmeny laboratórnych parametrov sú nešpecifické, pretože odrážajú hlavne štádium aktivity patológie. Berúc do úvahy to odborníci rozlišujú také diagnostické kritériá choroby:
- Bolesť svalov (najmä v dolných končatinách), všeobecná slabosť. Difúzna myalgia neovplyvňuje bedrovú a ramennú plochu.
- Syndróm bolesti v oblasti semenníkov, nesúvisiaci s infekčnými procesmi alebo traumatickými zraneniami.
- Nerovnomerná živosť na pokožke končatín a tela v type retikulovaného živého živého obdobia.
- Strata hmotnosti viac ako 4 kg, ktorá nie je spôsobená diétou alebo inými zmenami stravovania.
- Polyneuropatia alebo mononeuritída so všetkými neurologickými príznakmi.
- Zvýšenie diastolického krvného tlaku nad 90 mmHg.
- Zvýšená krvná močovina (vyššia ako 14,4 mmol/liter - 40 mg%) a kreatinín (vyššia ako 133 μmol/liter - 1,5 mg%), čo nesúvisí s dehydratáciou alebo obštrukciou močových ciest.
- Prítomnosť HBSAG alebo príbuzných protilátok v krvi (vírusová hepatitída B).
- Vaskulárne zmeny na arteriograme vo forme aneuryziem a oklúzií viscerálnych arteriálnych ciev, bez spojenia s aterosklerotickými zmenami, fibromuskulárnymi dysplastickými procesmi a inými patológiami nezápalovej povahy.
- Detekcia granulocytovej a mononukleárnej bunkovej infiltrácie vaskulárnych stien počas morfologickej diagnostiky biomateriálu odobratých z malých a stredných arteriálnych ciev.
Potvrdenie najmenej troch kritérií umožňuje diagnózu nodulárnej periateritídy.
Klasifikácia
Neexistuje všeobecne akceptovaná klasifikácia nodulárnej periateritídy. Špecialisti zvyčajne systematizujú ochorenie podľa etiologických a patogenetických znakov, histologických znakov, akútneho priebehu, klinického obrazu. Prevažná väčšina praktizujúcich používa morfologickú klasifikáciu založenú na zmenách klinického tkaniva v hĺbke lokalizácie a kalibru poškodených ciev.
Rozlišuje sa medzi týmito klinickými typmi choroby:
- Klasický variant (obličkové viscerálne, obličkové polyneuritické)-charakterizované poškodením obličiek, centrálnym nervovým systémom, perikorickým nervovým systémom, srdcom a tráviacim traktom.
- Monoorgan-Nodular Variant je nízko exprimovaný typ patológie, ktorý sa prejavuje visceropatiami.
- Dermato-trombangitický variant je pomaly progresívna forma, ktorá je sprevádzaná zvýšením krvného tlaku, vývojom neuritídy a narušeného prietoku periférnej krvi v dôsledku vzhľadu nodulárnych formácií pozdĺž cievneho lúmenu.
- Pľúcny (astmatický) variant - prejavený zmenami v pľúcach, bronchiálna astma.
Podľa Medzinárodnej klasifikácie ICD-10 zaberá nodulárny vaskulárny zápal triedy M30 s touto distribúciou:
- M30.1 - Alergický typ s postihnutím pľúc.
- M30.2 je typ mladistvého.
- M30.3 - Zmeny v slizničných tkanivách a obličkách (Kawasaki syndróm).
- M30.8 - Ostatné podmienky.
Podľa povahy priebehu nodulárnej periateritídy sa takéto formy patológie rozdelia:
- Blesková forma je malígny proces, v ktorom sú postihnuté obličky, existuje trombóza črevných ciev, nekróza črevných slučiek. Prognóza je obzvlášť negatívna, pacient zomrie do jedného roka od začiatku choroby.
- Rýchla forma nie je príliš rýchla, ale inak má veľa spoločného s formou blesku. Prežitie je zlé a pacienti často zomierajú na náhle prasknutie renálnej arteriálnej plavidla.
- Opakujúca sa forma sa vyznačuje suspenziou procesu ochorenia v dôsledku liečby. Rast patológie sa však obnoví, keď je dávkovanie liekov znížené alebo pod vplyvom iných provokovaných faktorov - napríklad na pozadí vývoja infekčného a zvyšujúceho sa procesu.
- Pomalá forma je najčastejšie trombangitická. Rozširuje sa do periférnych nervov a vaskulatúry. Ochorenie môže postupne zvyšovať svoju intenzitu počas desiatok rokov a ešte viac za predpokladu, že neexistujú žiadne vážne komplikácie. Pacient je zdravotne postihnutý a vyžaduje neustálu prebiehajúcu liečbu.
- Benígna forma sa považuje za najmenší variant nodulárnej periateritídy. Choroba prebieha izolovane, hlavné prejavy sa nachádzajú iba na koži, sú dlhé obdobia remisie. Miera prežitia pacientov je relatívne vysoká - poskytovaná kompetentná a pravidelná terapia.
Klinické pokyny
Diagnóza periateritídy nodosa musí byť odôvodnená príslušnými klinickými prejavmi a laboratórnymi nálezmi. Pozitívna biopsia je dôležitá na potvrdenie choroby. Včasná diagnóza je potrebná: Núdzová agresívna terapia by sa mala začať skôr, ako sa patológia rozšíri do životne dôležitých orgánov.
Klinické príznaky nodulárnej periateritídy sa vyznačujú výrazným polymorfizmom. Príznaky choroby s a bez prítomnosti HBV sú podobné. Najakútnejší vývoj je typický pre patológiu drogovej genézy.
U pacientov s podozrením na nodulárnu periateritídu sa odporúča histológia, ktorá odhaľuje typický obraz fokálnej nekrotizujúcej arteritídy s bunkovou infiltráciou zmiešaného typu v stene ciev. Biopsia kostrového svalu sa považuje za najinformatívnejšiu. Počas biopsie vnútorných orgánov sa riziko vnútorného krvácania výrazne zvýši.
Na určenie terapeutických taktík pacientov s nodulárnou periateritídou je potrebné rozdeliť sa podľa stupňa závažnosti patológie, ako aj rozlíšiť refraktérny typ kurzu ochorenia, ktorý nie je charakterizovaný reverzným symptomatickým vývojom alebo dokonca posilnením klinickej aktivity v reakcii na vykonaný jeden a pol mesiaca klasickej patogenetickej liečby.
Odlišná diagnóza
Nodulárna periarteritída sa primárne diferencuje s inými známymi systémovými patológiami zahŕňajúcimi spojivové tkanivo.
- Mikroskopická polyarteritída je forma nekrotizujúcej vaskulitídy, v ktorej sú kapilárne cievy, ako aj venuly a arterioly ovplyvnené tvorbou antineutrofilových protilátok. Ochorenie je typické výskytom glomerulonefritídy, neskorším postupným zvýšením krvného tlaku, rýchlo sa zvyšujúcim zlyhaním obličiek, vývojom nekrotizujúcej alveolitídy a pľúcnym krvácaním.
- Wegenerova granulomatóza je sprevádzaná vývojom deštruktívnych zmien tkaniva. Vredy sa objavujú na sliznicovom tkanive nosnej dutiny, nosné septa je perforované, pľúcne tkanivo sa rozpadá. Často sa detegujú protilátky antiutrofilov.
- Reumatoidná vaskulitída sa vyznačuje výskytom trofických ulceróznych lézií na nohách, vývojom polyneuropatie. V priebehu diagnostiky sa nevyhnutne hodnotí stupeň syndrómu kĺbov (prítomnosť erozívnej polyartritídy s porušením konfigurácie kĺbov) sa deteguje reumatoidný faktor.
Okrem toho sa v septickej embólii, ľavom predsieňovom myxóme, sa vyskytujú kožné prejavy podobné periateritíde nodosa. Pred použitím imunosupresív na liečbu periateritídy nodosa je dôležité vylúčiť septické podmienky.
Zhluk príznakov, ako je polyneuropatia, horúčka a polyartritída, sa vyskytuje u pacientov s lymskou chorobou (iné meno borreliózy). Na vylúčenie choroby je potrebné sledovať epidemiologickú históriu. Momenty, ktoré umožňujú podozrenie, že borrelióza sú nasledujúce:
- Zaškrtnite uhryznutie;
- Návšteva prírodných ohniskových oblastí počas obdobia špeciálnej aktivity kliešťov (neskoro na jar - skorá pád).
Na diagnostiku sa vykonáva krvný test na kontrolu prítomnosti protilátok proti Borrelii.
Komu sa chcete obrátiť?
Liečba Periarteritis nodosa
Liečba by mala byť čo najskôr a predĺžená, s predpisom individualizovaného terapeutického režimu v závislosti od závažnosti klinických symptómov a štádia nodulárnej periateritídy.
V akútnom období je odpočinok lôžka povinný, čo je obzvlášť dôležité, ak sa patologické ložiská nodulárnej periateritídy nachádza na dolných končatinách.
Liečebný prístup je vždy komplexný, s odporúčaným pridaním cyklofosfamidu (2 mg/kg perorálne za deň), čo je prospešné pre urýchlenie nástupu remisie a zníženie frekvencie exacerbácií. Aby sa predišlo infekčným komplikáciám, cyklofosfamid sa používa iba vtedy, ak je prednisolón neúčinný.
Liečba je vo všeobecnosti často neúčinná. Intenzita klinického obrazu môže byť oslabená včasným podaním prednizolónu najmenej 60 mg/deň perorálne. U detských pacientov je vhodné normálny imunoglobulín na intravenózne podávanie.
Kvalita liečby sa hodnotí v prítomnosti pozitívnej dynamiky v klinickom priebehu, stabilizáciu laboratórnych a imunologických hodnôt a zníženie aktivity zápalovej odpovede.
Odporúča sa korekcia alebo radikálna eliminácia sprievodných patológií, ktoré môžu negatívne ovplyvniť priebeh nodulárnej periateritídy. Medzi takéto patológie patrí ložiská chronického zápalu, diabetes mellitus, maternicové fibroidy, chronická forma žilovej nedostatočnosti atď.
Vonkajšie ošetrenie erózií a vredov zahŕňa použitie 1-2% roztokov anilínových farbív, epitelializácie mastí (solcoseryl), hormonálnych psov, enzýmových činidiel (iruscol, chympín), aplikácie Dimexidu. Na uzly sa nanáša suché teplo.
Lieky
Lieky, ktoré preukázali účinnosť pri liečbe periateritídy nodosa:
- Glukokortikoidy: prednizolón 1 mg/kg dvakrát denne počas 2 mesiacov, s ďalším znížením dávky na 5 až 10 mg/deň ráno (deň čo deň) až do zmiznutia klinických symptómov. Možné vedľajšie účinky: exacerbácia alebo vývoj žalúdočných a 12-perintestinálnych vredov, oslabenie imunity, edém, osteoporóza, narušená sekrécia pohlavných hormónov, katarakta, glaukóm.
- Imunosupresíva (ak sú glukokortikoidy neúčinné), cytostatika (azatioprín v aktívnom štádiu patológie po 2 až 4 mg / kg za deň za mesiac, s ďalším prechodom do dávky na udržiavanie 50-100 mg / deň po dobu jedného a pol roka), cyklofosfamid o 1-2 mg / kg pre 2-týždenne s 20 týždňami DOS s rektorom Dosu DOS. V prípade intenzívneho rastu patologického procesu, 4 mg/kg za deň počas troch dní, potom - 2 mg/kg za deň počas týždňa, s postupným znížením dávky počas troch mesiacov. Celkové trvanie liečby - najmenej jeden rok. Možné vedľajšie účinky: potlačenie hematopoetického systému, znížená rezistencia na infekcie.
- Pulzná terapia vo forme metylprednizolónu 1000 mg alebo dexametazón 2 mg/kg za deň intravenózne tri dni. Súčasne sa prvý deň podáva cyklofosfamid v dávke 10-15 mg/kg za deň.
Je zaručený kombinovaný režim liečby s glukokortikoidmi a cytostatikami:
- Efektívna liečba vo forme plazmaferézy, lymfocytoferéza, imunosorpcia;
- Antikoagulačná terapia (heparín 5 tisíc jednotiek 4-krát denne, enoxiparin 20 mg denne subkutánne, nadoparín 0,3 mg denne subkutánne;
- Antiagregančná terapia (pentoxifylín 200-600 mg denne orálne alebo 200-300 mg denne intravenózne; dipyridamole 150-200 mg denne; reopolyglukín 400 mg intravenózne kvapkanie, každý druhý deň, v množstve 10 infúzií; klopidogrel 75 mg denne);
- Nesteroidné protizápalové lieky-neselektívne inhibítory Cox (DiclofenAc 50-150 mg za deň, ibuprofén 800-1200 mg za deň);
- Selektívne inhibítory COX-2 (meloxikam alebo movalis 7,5-15 mg denne s potravinami, nimesulidom alebo nimi 100 mg dvakrát denne, celekoxib alebo celebrex 200 mg denne);
- Aminocholínové látky (hydroxychlorochín 0,2 g za deň);
- Angioprotektory (pamidín 0,25-0,75 mg trikrát denne, xanthinol nikotinát 0,15 g trikrát denne, mesiac);
- Enzýmové prípravky (wobenzým 5 tablety trikrát denne počas 21 dní, ďalšie - 3 tablety trikrát denne po dlhú dobu);
- Antivírusové a antibakteriálne lieky;
- Symptomatické lieky (lieky na normalizáciu krvného tlaku, na normalizáciu srdcovej aktivity atď.);
- Vazodilatátory a blokátory vápnikových kanálov (napr. Korinthar).
Terapia cyklofosfamidom sa vykonáva iba vtedy, keď existujú silné indikácie a keď sú glukokortikosteroidné činidlá neúčinné. Možné vedľajšie účinky pri užívaní lieku: myelotoxické a hepatotoxické účinky, anémia, sterilná hemoragická cystitída, závažná nevoľnosť a zvracanie, sekundárna infekcia.
Liečba imunosupresívami by sa mala sprevádzať mesačným monitorovaním parametrov krvi (všeobecný počet krvi, počet krvných doštičiek, aktivita pečeňových transamináz v sére, alkalickej fosfatázy a bilirubínu).
Systémové glukokortikosteroidy sa prijímajú (podávané) prevažne ráno, s povinným postupným znižovaním dávky a zvyšovaním intervalu príjmu (podávanie).
Fyzioterapeutická liečba
Fyzická terapia je kontraindikovaná pri nodulárnej periateritíde.
Bylinná liečba
Napriek tomu, že nodulárna periateritída je pomerne zriedkavá patológia, stále existujú ľudové metódy liečby tejto poruchy. Možnosť liečby bylinkami sa však musí nevyhnutne dohodnúť vopred s ošetrujúcim lekárom, pretože je potrebné vziať do úvahy závažnosť choroby a pravdepodobnosť rozvoja nežiaducich vedľajších účinkov.
V skorom štádiu nodulárnej periateritídy môže byť opodstatnené použitie bylinných liekov.
- Prejdite mlynčekom na mäso tri stredné citróny, 5 polievok. Klinčeky, premiešajte s 500 ml medu a nalejte 0,5 litra vodky. Všetko je dobre premiešané, naliate sa do nádoby, zatvorte veko a pošlite do chladničky na 14 dní. Potom sa tinktúra filtruje a začne brať 1 polievku. Trikrát denne, pol hodiny pred jedlom.
- Pripravte si bylinkovú ekvivalentnú zmes Fagot, Immortelle a Elecampane Randomome. Vezmite 1 polievku. Z zmesi nalejte pohár vriacej vody, trvajte na pol hodiny. Vezmite 50 ml infúzie trikrát denne pred jedlom.
- Pripravte si ekvivalentnú zmes sušených fialových kvetov, listov dedenia a sušených kravín. Nalejte 2 lyžice. Z zmesi 0,5 litra vriacej vody, trvá na tom, až kým nebude vychladnutý. Vezmite 50 ml 4-krát denne medzi jedlami.
- Zmiešajte 1 lyžice. Immortelle, Wormwood a Elecampane, nalejte 1 liter vriacej vody, trvte na dve hodiny. Potom sa infúzia filtruje a berie trikrát denne pri 100 ml.
Jednoduchým a efektívnym spôsobom, ako posilniť cievne steny pri nodulárnej periateritíde, je pravidelná konzumácia zeleného čaju. Mali by ste piť 3 šálky nápoja každý deň. Okrem toho si môžete vziať alkoholové tinktúry návnady alebo ženšenu, čo pomôže zbaviť sa nechcených prejavov choroby. Takéto tinktúry je možné kúpiť v akejkoľvek lekárni.
Chirurgická liečba
Chirurgická liečba nie je hlavnou liečbou periateritídy nodosa. Chirurgia môže byť indikovaná iba v kritických stenotických podmienkach klinicky spôsobených regionálnou ischémiou alebo oklúziou hlavných arteriálnych kmeňov (Takayasuova arteritída). Medzi ďalšie indikácie chirurgického zákroku patrí:
- Obliteratívna trombangiitída;
- Periférna gangréna a iné nezvratné zmeny tkaniva;
- Subpharyngeálna stenóza v Wegenerovej granulomatóze (mechanická tracheálna dilatácia v kombinácii s lokálnym použitím glukokortikosteroidov).
Pohotovostná chirurgia je predpísaná na komplikácie brucha: črevné perforácie, peritonitída, infarkt čreva atď.
Prevencia
Neexistuje jasný koncept prevencie nodulárnej periateritídy, pretože skutočné príčiny choroby nie sú podrobne známe. Určite je potrebné vyhnúť sa vystaveniu faktorom, ktoré môžu vyvolať vývoj patológie: vyhnúť sa podchladeniu, fyzickej a psycho-emocionálnej prestrahu, viesť zdravý životný štýl, jesť správne, chrániť sa pred bakteriálnymi a vírusovými infekciami.
Ak sa objavia prvé podozrivé príznaky choroby, je potrebné čo najskôr navštíviť lekára: v tomto prípade sa v počiatočnom štádiu jeho vývoja zvyšuje šanca diagnostikovania a liečby nodulárnej periateritídy.
Prevencia exacerbácií ochorenia u pacientov s remisiou nodulárnej periateritídy sa zníži na pravidelné pozorovanie dispenzaru, systematickú podpornú a posilňujúcu liečbu, elimináciu alergénov, vyhýbanie sa samovlažovaniu a nekontrolovaným liekom. Pacientom s vaskulitídou alebo nodulárnou periateritídou by sa nemali podávať žiadne sérum, očkovanie.
Predpoveď
Ak sa nelieči nodulárna periateritída, 95 zo stoviek pacientov zomrie do piatich rokov. Zároveň sa v prvých 90 dňoch choroby vyskytuje veľká väčšina úmrtí pacienta. To sa môže stať, ak je patológia nesprávne alebo predčasne diagnostikovaná.
Hlavnými príčinami letálnych výsledkov pri nodulárnej periateritíde sú rozsiahle vaskulárne zápaly, pristúpenie infekčných patológií, srdcový infarkt, mozgová príhoda. [12]
Včasné podávanie glukokortikoidov zvyšuje mieru päťročného prežitia o viac ako polovicu. Kombinácia glukokortikosteroidov s cytostatikou má ešte lepší účinok. Ak sa dosiahne úplné zmiznutie symptómov choroby, pravdepodobnosť jeho exacerbácie sa odhaduje na približne 56-58%. Nepriaznivým faktorom prognózy sa považuje za léziu miechových štruktúr a mozgu. [13]
Geneticky určená nodulárna periateritída v detstve je úplne vyliečená približne v každom druhom prípade. U 30% detí je choroba poznačená pretrvávajúcou zmiznutím symptómov na pozadí neustálej podpory drog. Letalita v ranom veku je 4%: Smrť je spôsobená poškodením mozgových štruktúr, kraniálnych nervov. [14]
Aj s priaznivým výsledkom vyžaduje nodulárna periateritída pravidelnú reumatologickú kontrolu. [15] Aby sa predišlo relapsom, mal by si pacient dávať pozor na infekčné choroby, náhle zmeny teploty, akékoľvek varianty samoliečby. V niektorých prípadoch je možné relapsom vyprovokovať tehotenstvom alebo potratom.

