Lekársky expert článku
Nové publikácie
Akútny a chronický nefrotický syndróm
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
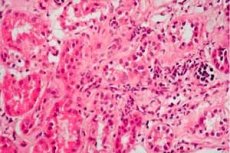
Ak sú postihnuté obličky pacienta a objaví sa opuch a diagnostika určí prítomnosť proteinúrie, porúch metabolizmu elektrolytov, bielkovín a tukov, lekár môže diagnostikovať „nefrotický syndróm“ – tento termín sa v medicíne používa už asi 70 rokov. Predtým sa ochorenie nazývalo nefróza alebo lipoidná nefróza.
Nefrotický syndróm sa často vyvíja v dôsledku zápalových procesov v obličkách, ako aj na pozadí iných komplexných patológií vrátane autoimunitných.
Definícia nefrotického syndrómu: Čo to je?
Ochorenie, o ktorom uvažujeme, je komplex symptómov, patologický stav, pri ktorom dochádza k významnému dennému vylučovaniu bielkovín močom (viac ako 3,5 g/1,73 m²). Patológia sa tiež vyznačuje hypoalbuminúriou, lipidúriou, hyperlipidémiou a edémmi.
U zdravých ľudí je denné fyziologické vylučovanie bielkovín obličkami menej ako 150 mg (zvyčajne okolo 50 mg). Takéto bielkoviny sú zastúpené plazmatickými albumínmi, enzýmovými a hormonálnymi látkami, imunoglobulínmi a renálnym glykoproteínom.
Pri nefrotickej patológii sa zisťujú poruchy ako hypoalbuminúria, dysproteinémia, hyperlipidémia, lipidúria, ako aj výrazný edém na tvári, v dutinách a v celom tele.
Nefrotický syndróm sa delí na primárny a sekundárny typ v závislosti od etiológie ochorenia. O primárnom type sa hovorí, ak sa vyvíja na pozadí iných ochorení obličiek. Sekundárny typ sa diagnostikuje o niečo menej často: jeho vývoj je spojený so „zásahom“ iných ochorení (kolagenózy, reumatizmus, hemoragická vaskulitída, chronické hnisavo-zápalové procesy, infekcie, nádory, alergie atď.).
Príčiny nefrotický syndróm
Príčiny nefrotického syndrómu sú rôzne, ale najčastejšie sa ochorenie vyvíja ako dôsledok glomerulonefritídy - akútnej alebo chronickej. Štatistiky ukazujú, že pri glomerulonefritíde sa komplikácie vyskytujú približne v 75 % prípadov.
Medzi ďalšie bežné faktory patria:
- primárna amyloidóza;
- hypernefróm;
- nefropatia v tehotenstve.
Sekundárny nefrotický syndróm sa vyvíja na pozadí:
- cukrovka (cukrovka);
- infekčné patológie (ako je malária, syfilis, tuberkulóza);
- autoimunitné ochorenia (systémový lupus erythematosus, systémová sklerodermia, reumatoidná artritída);
- alergické procesy;
- periarteritída;
- septická endokarditída;
- hemoragická vaskulitída;
- lymfogranulomatóza;
- ťažká intoxikácia;
- malígne procesy;
- trombotické komplikácie postihujúce renálne žily, dolnú dutú žilu;
- časté a dlhé kúry liečby rôznymi liekmi vrátane chemoterapie.
Tento typ vývoja nefrotického ochorenia, ktorého príčinu nemožno určiť, sa nazýva idiopatický. Vyskytuje sa hlavne u detí.
Rizikové faktory
Vývoj nefrotického syndrómu môže byť vyvolaný nasledujúcimi rizikovými faktormi:
- dlhodobá alebo pravidelná liečba nesteroidnými protizápalovými liekmi (kyselina acetylsalicylová, voltaren);
- častá a dlhodobá antibiotická liečba;
- infekčné choroby (tuberkulóza, syfilis, malária, hepatitída B a C, vírus ľudskej imunodeficiencie);
- alergické procesy;
- autoimunitné procesy;
- endokrinné ochorenia (ochorenie štítnej žľazy, cukrovka atď.).
Patogenézy
Dnes existuje množstvo teórií, ktoré pravdepodobne vysvetľujú vývoj nefrotického symptómového komplexu. Imunologický koncept ochorenia sa považuje za najpravdepodobnejší. Jeho dôkazom je častý vývoj patológie u ľudí s alergickými a autoimunitnými procesmi v tele. Túto teóriu potvrdzuje aj vysoké percento úspešnej liečby pomocou imunosupresív. Počas vývoja nefrotického syndrómu sa v krvi tvoria imunitné komplexy, ktoré sú dôsledkom vzťahu medzi vnútornými a vonkajšími antigénmi a protilátkami.
Vytvorené imunitné komplexy sa dokážu usadiť vo vnútri obličiek, čo spôsobuje reakciu zápalový proces. V kapilárnej sieti glomerulov dochádza k poruchám mikrocirkulácie a zvyšuje sa koagulácia vo vnútri ciev.
Glomerulárna filtrácia je narušená v dôsledku zmien v permeabilite. V dôsledku toho sú narušené procesy metabolizmu bielkovín: bielkoviny vstupujú do moču a vylučujú sa z tela. Zvýšené vylučovanie bielkovín spôsobuje hypoproteinémiu, hyperlipidémiu atď.
Pri nefrotickom syndróme sa mení aj vzhľad orgánu: oblička sa zväčšuje, dreň mení farbu a stáva sa červenkastou a kôra sa stáva sivastou.
Patofyziológia
Vylučovanie bielkovín močom nastáva v dôsledku porúch ovplyvňujúcich endotelové bunky kapilárnej siete, glomerulárnej bazálnej membrány - teda štruktúr, ktoré normálne selektívne filtrujú plazmatické bielkoviny, striktne podľa určitého objemu a hmotnosti.
Proces poškodenia uvedených štruktúr nie je v primárnych glomerulárnych léziách dostatočne objasnený. Pravdepodobne T-lymfocyty začnú nadmerne vylučovať cirkulujúci faktor permeability alebo potláčajú produkciu inhibičného faktora permeability v reakcii na výskyt nedefinovaných imunogénov a cytokínov. Medzi ďalšími pravdepodobnými faktormi nemožno vylúčiť dedičné anomálie proteínov, ktoré tvoria štrbinovú glomerulárnu membránu.
Príznaky nefrotický syndróm
Klinické prejavy do značnej miery závisia od základnej príčiny patológie.
Prvými hlavnými príznakmi sú opuchy, zhoršujúca sa anémia, celkové zhoršenie zdravotného stavu a zhoršená diuréza smerom k oligúrii.
Celkový obraz nefrotického syndrómu je reprezentovaný nasledujúcimi príznakmi:
- zakalený moč, prudký pokles jeho denného objemu;
- rôzne stupne opuchu, od mierneho až po veľmi silný;
- strata sily, narastajúci pocit únavy;
- strata chuti do jedla, smäd, suchá pokožka a sliznice;
- zriedkavo (napríklad pri ascite) – nevoľnosť, hnačka, brušné ťažkosti;
- častá bolesť hlavy, v dolnej časti chrbta;
- svalové kŕče a bolesť (s predĺženým priebehom nefrotického syndrómu);
- dýchavičnosť (v dôsledku ascitu a/alebo hydroperikarditídy);
- apatia, nedostatok mobility;
- bledá pokožka, zhoršenie stavu pokožky, nechtov, vlasov;
- zvýšená srdcová frekvencia;
- vzhľad hrubého povlaku na povrchu jazyka, zväčšenie veľkosti brucha;
- príznaky zvýšenej zrážanlivosti krvi.
Nefrotický syndróm sa môže vyvíjať rôznym tempom - postupne aj rýchlo. Okrem toho sa rozlišuje medzi čistým a zmiešaným priebehom ochorenia. Rozdiel spočíva v dodatočnej prítomnosti vysokého krvného tlaku a hematúrie.
- Edém pri nefrotickom syndróme sa môže prejavovať rôznymi spôsobmi, ale je vždy prítomný. Spočiatku sa tekutina hromadí v tkanivách tváre - pod očami, na lícach, v čele a dolnej čeľusti. Tento príznak sa nazýva „nefrotická tvár“. Postupom času sa hromadenie tekutiny rozšíri do iných tkanív - pozoruje sa opuch končatín, dolnej časti chrbta, vyvíja sa ascites, hydroperikard, hydrotorax. V závažných prípadoch sa vyvíja anasarka - opuch celého tela.
Mechanizmus vzniku edému pri nefrotickom syndróme môže byť rôzny. Napríklad edém je často vyvolaný zvýšeným obsahom chloridu sodného v krvnom obehu. Pri nadmernom objeme tekutiny v tele začína vlhkosť prenikať cez cievnu stenu do susedných tkanív. Okrem toho je nefrotický syndróm sprevádzaný zvýšenou stratou albumínu močom, čo vedie k nerovnováhe onkotického tlaku. V dôsledku toho vlhkosť vystupuje do tkanív s dodatočnou silou.
- Oligúria pri nefrotickom syndróme je nebezpečná, pretože môže vyvolať rozvoj komplikácie, ako je zlyhanie obličiek. U pacientov môže byť denný objem moču 700-800 ml alebo aj menej. Zároveň obsahuje výrazne viac bielkovín, lipidov, patogénnych mikroorganizmov a niekedy je prítomná aj krv (napríklad pri glomerulonefritíde a systémovom lupus erythematosus).
- Ascites pri nefrotickom syndróme sa pozoruje na pozadí závažného priebehu patológie. Tekutina sa hromadí nielen v tkanivách, ale aj v telesných dutinách - najmä v brušnej dutine. Súčasná tvorba ascitu s hromadením vlhkosti v perikardiálnej a pleurálnej dutine naznačuje bezprostredný výskyt difúzneho (rozšíreného) edému tela. V takejto situácii hovoria o vývoji všeobecnej vodnateľnosti alebo anasarky.
- Arteriálna hypertenzia pri nefrotickom syndróme nie je základným alebo povinným príznakom. Ukazovatele krvného tlaku sa môžu zvýšiť v prípade zmiešaného priebehu nefrotického syndrómu - napríklad pri glomerulonefritíde alebo systémových ochoreniach.
Nefrotický syndróm u dospelých
Dospelí trpia nefrotickým syndrómom prevažne vo veku 30-40 rokov. Patológia sa najčastejšie pozoruje ako dôsledok predchádzajúcej glomerulonefritídy, pyelonefritídy, primárnej amyloidózy, hypernefrómu alebo nefropatie počas tehotenstva.
Sekundárny nefrotický syndróm nie je priamo spojený s poškodením obličiek a vyskytuje sa pod vplyvom kolagenóz, reumatických patológií, hnisavých procesov v tele, infekčných a parazitárnych ochorení.
Nefrotický syndróm sa vyvíja približne s rovnakou frekvenciou u žien a mužov. Vo väčšine prípadov sa ochorenie prejavuje podľa jedného „scenára“, pričom hlavným príznakom je proteinúria nad 3,0 g/deň, niekedy dosahujúca 10 – 15 g alebo aj viac. Až 85 % bielkovín vylúčených močom tvorí albumín.
Hypercholesterolémia môže dosiahnuť maximálnu hladinu 26 mmol/liter alebo viac. Medicína však popisuje aj prípady, keď boli hladiny cholesterolu v rámci horných limitov normálu.
Pokiaľ ide o opuch, tento príznak sa považuje za pomerne špecifický, pretože sa vyskytuje u väčšiny pacientov.
Nefrotický syndróm u detí
Nefrotický syndróm je u prevažnej väčšiny detí idiopatický. Patogenéza tohto chorobného stavu, ktorý sa vyskytuje s minimálnymi poruchami, ešte nebola úplne preskúmaná. Pravdepodobne dochádza k zvýšeniu glomerulárnej permeability pre plazmatické bielkoviny v dôsledku vplyvu cirkulačných faktorov na kapilárnu sieť glomerúl s následným poškodením bránic medzi výbežkami podocytov. Pravdepodobne aktívne T-killery vylučujú lymfokíny, ktoré ovplyvňujú penetračnú schopnosť glomerúl vo vzťahu k plazmatickým bielkovinám, čo vedie k proteinúrii.
Prvými klinickými príznakmi u detí sú opuchy, ktoré sa môžu objavovať postupne alebo intenzívne a postihovať čoraz viac tkaniva.
Prognóza nefrotického syndrómu v detstve závisí od odpovede na liečbu glukokortikosteroidmi a imunosupresívami. Pri steroid-senzitívnom nefrotickom syndróme sa remisia dosiahne v 95 % prípadov bez zhoršenia funkcie obličiek.
Steroid-rezistentný variant môže progredovať do terminálneho štádia chronického zlyhania obličiek (v priebehu 5-10 rokov).
Etapy
- Akútny nefrotický syndróm sa vyznačuje opuchom, ktorý sa objavuje ráno v tvári a večer „padá“ na dolné končatiny. Pozoruje sa aj zakalenie a pokles množstva moču. Pacienti sa sťažujú na slabosť, apatiu, bolesti hlavy. Ak sa príznaky neobjavia prudko, ale postupne sa zvyšujú, hovoria o subakútnom priebehu ochorenia.
- Chronický nefrotický syndróm sa diagnostikuje, keď sa hlavné príznaky patológie objavia a potom vymiznú (zvyčajne v rôznych časových intervaloch - to znamená, že exacerbácia sa môže vyskytnúť raz za niekoľko mesiacov alebo po šiestich mesiacoch). Klinický obraz obdobia exacerbácie sa podobá príznakom akútneho nefrotického syndrómu. Pri pravidelných opakovaniach hovoria o prechode ochorenia do chronickej recidivujúcej formy.
Formuláre
Nefrotický syndróm sa zvyčajne delí na primárny a sekundárny typ (o tom sme už písali vyššie). Je však potrebné venovať pozornosť aj iným existujúcim typom patológie, aby sa rozšírilo všeobecné chápanie ochorenia.
- Vrodený nefrotický syndróm je patológia, ktorá sa vyvíja u dojčaťa pred dosiahnutím 3 mesiacov veku. Vrodené ochorenie môže byť primárne (geneticky podmienený syndróm) alebo sekundárne (na pozadí vrodených patológií, ako je cytomegalovírus, toxoplazmóza, syfilis, tuberkulóza, HIV, trombóza renálnych žíl). Primárny syndróm označuje autozomálne recesívnu dedičnú patológiu, ktorá sa prejavuje doslova od prvého dňa života dieťaťa. Pri ťažkej proteinúrii a rozvoji zlyhania obličiek existuje vysoké riziko úmrtnosti - v priebehu niekoľkých mesiacov.
- Idiopatický nefrotický syndróm je patológia, ktorá je u detí diagnostikovaná v 90 % prípadov. Existuje niekoľko histologických foriem idiopatickej patológie: ochorenie minimálnych zmien, mezangiálna proliferácia a fokálna segmentálna glomeruloskleróza. Ochorenie minimálnych zmien končí úplným uzdravením pacientov v 95 % prípadov. Pri mezangiálnej proliferácii sa difúzna proliferácia mezangiálnych buniek a matrice vyskytuje v 5 % prípadov. To isté sa pozoruje pri fokálnej segmentálnej glomeruloskleróze, ale obraz je doplnený aj zjazvením segmentálneho tkaniva. Idiopatický nefrotický syndróm sa vyskytuje v akomkoľvek veku, najčastejšie vo veku 2 – 6 rokov. Provokačným faktorom môže byť menšia infekcia alebo mierna alergia, alebo dokonca uštipnutie hmyzom.
- Nefrotický syndróm pri glomerulonefritíde sa vyvíja približne v 75 % prípadov. Dá sa povedať, že vývoj ochorenia je komplikáciou zápalovej patológie glomerulov. Podľa variantu priebehu ochorenia sa rozlišujú:
- akútna glomerulonefritída s nefrotickým syndrómom (trvá menej ako tri mesiace);
- subakútna glomerulonefritída (trvá od troch do 12 mesiacov);
- chronická glomerulonefritída s nefrotickým syndrómom (príznaky sa v priebehu roka zhoršujú, existuje vysoké riziko vzniku zlyhania obličiek).
- Nefrotický syndróm pri amyloidóze je jedným z prejavov systémovej amyloidózy, pri ktorej je narušený metabolizmus bielkovín a sacharidov a v tkanivách obličiek sa ukladá amyloid - komplexná polysacharidovo-bielkovinová zlúčenina, ktorá spôsobuje poruchu funkčnosti orgánu. Priebeh amyloidózy je vždy spojený s rozvojom nefrotického syndrómu s ďalším prechodom na chronickú formu zlyhania obličiek.
- Nefrotický edematózny syndróm sa diagnostikuje v prítomnosti troch povinných zložiek: zmien v priepustnosti cievnych stien, retencie sodíka a zníženia onkotického tlaku krvi. Patogenéza takéhoto syndrómu je určená pomerom aktivity rôznych telesných systémov, ktoré regulujú udržiavanie homeostázy sodíka a vody.
- Nefrotický syndróm fínskeho typu je autozomálne recesívny typ vrodenej patológie, ktorá sa zisťuje od novorodeneckého obdobia do troch mesiacov. Histologické vyšetrenie odhaľuje zreteľné reťazcové dilatácie proximálnych častí nefrónu a ďalšie zmeny, ako aj množstvo glomerúl so zväčšeným priemerom a fetálne glomeruly. Príčinou tejto patológie je génová mutácia (gén NPHS1). Použitie tohto termínu sa vysvetľuje vysokým výskytom tohto ochorenia vo Fínsku.
- Kompletný typ patológie sa vyznačuje kompletným súborom symptómov typických pre toto ochorenie. Neúplný nefrotický syndróm je sprevádzaný absenciou akéhokoľvek typického znaku - napríklad výrazná proteinúria je diagnostikovaná s miernym edémom.
- Nefrotický syndróm pri diabete mellitus sa vyvíja na pozadí diabetickej nefropatie. Tento patologický stav sa považuje za veľmi nebezpečný pre pacienta a pozostáva z niekoľkých štádií: mikroalbuminúria, proteinúria a terminálne štádium chronického zlyhania obličiek. Vývoj nefrotického symptómového komplexu je v tomto prípade spôsobený zmenami a poruchami, ktoré sa zvyčajne vyskytujú počas dlhodobého priebehu diabetu mellitus.
- Infantilný nefrotický syndróm je pediatrický termín, ktorý znamená, že ochorenie sa vyskytuje u dieťaťa mladšieho ako 1 rok.
- Nefrotický syndróm pri SLE je spôsobený rozvojom tzv. lupusovej nefritídy, jedného z najnebezpečnejších a prognosticky najdôležitejších prejavov ochorenia. Mechanizmus vzniku ochorenia sa týka variantov imunitných komplexov. Väzba protilátok na DNA a iných autoprotilátok na bazálnu membránu glomerulov obličiek vedie k stimulácii komplementu a náboru zápalových štruktúr do glomerulov.
- Nefrotický syndróm s hematúriou nepatrí medzi varianty klasického priebehu ochorenia. Ak je bolestivý stav sprevádzaný výskytom krvi v moči, hovoria o zmiešanej forme patológie.
V závislosti od reakcie tela na všeobecne akceptovaný priebeh liečby prednizolónom sa nefrotický syndróm delí na steroid-senzitívne a steroid-rezistentné formy.
Steroid-senzitívny syndróm sa vyznačuje nástupom remisie do 2-4 týždňov (menej často - 6-8 týždňov) od začiatku liečby. Steroid-senzitívna forma sa ďalej delí na podkategórie:
- nerelapsujúci typ (úplná dlhodobá remisia);
- zriedkavo sa opakujúci typ (relapsy sa vyskytujú menej často ako dvakrát za šesť mesiacov);
- často sa opakujúci typ (relapsy sa vyskytujú aspoň dvakrát počas šiestich mesiacov);
- steroid-dependentný nefrotický syndróm (recidíva ochorenia sa pozoruje na pozadí zníženia dávky prednizolónu alebo najneskôr do dvoch týždňov po vysadení lieku);
- neskoro citlivý variant (remisia nastáva 8 – 12 týždňov po začatí užívania steroidov).
Steroid-rezistentný nefrotický syndróm je priebeh ochorenia, pri ktorom počas celej 2-mesačnej kúry prednizolónu chýba reakcia tela vo forme remisie.
Komplikácie a následky
Pri nefrotickom syndróme sa v tele vyskytujú rôzne patologické zmeny. Pri dlhodobej existencii môžu viesť k rozvoju negatívnych následkov, napríklad:
- Infekčné komplikácie sú dôsledkom oslabenej imunity a zvýšenej patogénnej náchylnosti organizmu. Riziko ochorenia zvyšujú faktory, ako je strata imunoglobulínov močom, nedostatok bielkovín a užívanie imunosupresív. Infekčné komplikácie môžu byť vyvolané streptokokovými, pneumokokovými infekciami, ako aj inými gram(-) baktériami. Najčastejšie sa zaznamenáva vývoj patológií, ako je pneumónia, sepsa a peritonitída.
- Poruchy metabolizmu tukov, aterosklerotické zmeny, infarkt myokardu – tieto komplikácie sú zvyčajne vyvolané zvýšením hladiny cholesterolu v krvi, zrýchlením syntézy pečeňových bielkovín a znížením obsahu lipázy v krvi.
- Poruchy metabolizmu vápnika zase spôsobujú zníženie hustoty kostí, zmeny v štruktúre kostí, čo je spojené s mnohými problémami. Pravdepodobne je táto komplikácia vyvolaná stratou proteínu viažuceho vitamín D močom, zhoršením absorpcie vápnika, ako aj intenzívnou liečbou steroidmi.
- Trombotické komplikácie sú často diagnostikované u pacientov s nefrotickým syndrómom. Zvýšená zrážanlivosť krvi sa vysvetľuje stratou antikoagulačných proteínov profibrinolyzínu a antitrombínu III v moči. Súčasne dochádza k zvýšeniu faktorov zahusťujúcich krv. Aby sa predišlo tejto komplikácii, lekári odporúčajú užívať antikoagulanciá počas prvých šiestich mesiacov od vzniku nefrotickej patológie.
- K poklesu objemu cirkulujúcej krvi dochádza na pozadí hypoalbuminémie a poklesu onkotického plazmatického tlaku. Komplikácia sa vyvíja, keď obsah sérového albumínu klesne pod 1,5 g/dl.
Medzi ďalšie, menej časté následky nefrotického syndrómu možno rozlíšiť hypertenziu a anémiu z nedostatku železa.
Pri steroid-dependentnej forme ochorenia sa môže vyvinúť relaps nefrotického syndrómu. Aby sa predišlo opakovaným epizódam ochorenia, pacienti podstupujú podrobné vyšetrenie a starostlivo vyberajú liečbu s ohľadom na všetky dostupné možnosti. Frekvencia relapsov závisí od závažnosti ochorenia, ako aj od celkového stavu tela pacienta.
Diagnostika nefrotický syndróm
Hlavnými diagnostickými kritériami pre nefrotický syndróm sú klinické a laboratórne testy:
- prítomnosť indikátorov závažnej proteinúrie (viac ako 3 g/deň u dospelých, viac ako 50 mg/kg/deň u detí);
- hladiny hypoalbuminémie nižšie ako 30 g/l, ako aj dysproteinémia;
- rôzne stupne opuchu (od relatívne mierneho opuchu až po anasarku);
- prítomnosť hyperlipidémie a dyslipidémie;
- aktívne koagulačné faktory;
- Porušený metabolizmus fosforu a vápnika.
Povinné a informatívne sú aj otázky, vyšetrenie a inštrumentálna diagnostika. Už počas vyšetrenia si lekár môže všimnúť generalizovaný opuch, suchú pokožku, prítomnosť plaku na jazyku, pozitívny Pasternatskyho príznak.
Okrem lekárskeho vyšetrenia by ďalším krokom mali byť diagnostické postupy – laboratórne aj inštrumentálne.
Laboratórne testy zahŕňajú povinné odbery krvi a moču:
Kompletný krvný obraz na nefrotický syndróm |
Ochorenie sa vyznačuje zvýšenými hladinami krvných doštičiek, leukocytov a ESR a zníženými hladinami hemoglobínu. |
Biochemický krvný test na nefrotický syndróm |
Kvalita metabolizmu bielkovín sa vyznačuje hypoproteinémiou, hypoalbuminémiou a zvýšením množstva α-globulínov. Okrem toho sa zaznamenáva zvýšenie hladiny cholesterolu a triglyceridov. Zvýšené hladiny močoviny, kyseliny močovej a kreatinínu naznačujú poruchu funkcie obličiek. Ak je základnou príčinou nefrotického symptómového komplexu glomerulonefritída, lekár bude venovať pozornosť prítomnosti príznakov zápalového procesu (zvýšený C-reaktívny proteín, zvýšené hladiny seromukoidov, hyperfibrinogenémia). |
Imunologický krvný test |
Umožňuje zaznamenať prítomnosť T a B lymfocytov, imunitných komplexov a lupusových buniek v krvnom obehu. |
Hyperlipidémia pri nefrotickom syndróme môže byť počiatočným príznakom rozvoja zlyhania obličiek, ale nie vždy: niekedy jednoducho naznačuje prítomnosť aterosklerózy alebo určité problémy s výživou pacienta. Špeciálne laboratórne vyšetrenia nám umožňujú zistiť frakcie patriace k lipidom. Hovoríme o lipoproteínoch s nízkou hustotou, lipoproteínoch s vysokou hustotou, celkovom cholesterole a indexe triglyceridov.
Hypercholesterolémia pri nefrotickom syndróme je sekundárna. U zdravého človeka sú zvýšené hladiny cholesterolu definované ako hodnoty > 3,0 mmol/l (115 mg/dl). Podľa smerníc ESC/EAS neexistujú žiadne smernice pre hladinu cholesterolu, ktorá určuje hypercholesterolémiu. Preto existuje päť špecifických rozsahov hladín LDL-C, ktoré určujú liečebnú stratégiu.
Všeobecná analýza moču |
Ochorenie je charakterizované cylindrúriou, hyperproteinúriou. V moči sa môžu nachádzať erytrocyty, zvyšuje sa špecifická hmotnosť. |
Bakteriologické vyšetrenie moču |
Pomáha identifikovať baktérie nachádzajúce sa v moči (v prítomnosti bakteriúrie). |
Test podľa Nechiporenka |
Zaznamenáva sa zvýšenie obsahu valcov, leukocytov a erytrocytov. |
Zimnitského test |
Umožňuje určiť hyperizostenúriu a oligúriu, charakteristickú pre nefrotický symptómový komplex. |
Rehbergov-Tareevov test |
Zaznamenáva sa oligúria a zhoršená glomerulárna filtrácia. |
Proteinúria sa stanovuje počas všeobecného rozboru moču: množstvo bielkovín zvyčajne presahuje 3,5 g/deň. Moč je zakalená, čo slúži ako ďalší dôkaz prítomnosti bielkovín, patogénnych mikroorganizmov, tukov a hlienu.
Inštrumentálna diagnostika zahŕňa:
Biopsia obličiek |
Vykonáva sa odobratím orgánového tkaniva na ďalšiu mikroskopiu. Tento postup umožňuje charakterizovať poškodenie obličiek. |
Ultrazvuk obličiek |
Pomáha skúmať štruktúru orgánov, veľkosti, lokalizáciu, tvar obličiek, určiť prítomnosť nádorových procesov, cýst. Nefrotický syndróm na ultrazvuku je tiež charakterizovaný prítomnosťou ascitu. |
Röntgen pľúc |
Poruchy pozostávajú z patologických zmien v pľúcnom systéme a mediastíne. |
Dynamická scintigrafia |
Umožňuje posúdiť tok močovej tekutiny z obličiek cez močovody do močového mechúra. |
Urografia |
Rádiologický postup založený na schopnosti obličiek vylučovať špeciálne kontrastné látky po ich zavedení do tela. Rádiologické príznaky nefrotického syndrómu sa môžu prejaviť polymorfizmom a asymetriou porúch, čo závisí od pomeru zápalových a sklerotických procesov v orgánoch. |
Elektrokardiografia |
Vykonáva sa na posúdenie porúch elektrolytov v tele v prípade nefrotickej patológie. |
Odlišná diagnóza
Rozlišuje sa medzi rôznymi glomerulopatiami, ktoré môžu následne spôsobiť rozvoj ochorenia:
- Minimálna zmena ochorenia (lipoidná nefróza) je najčastejšou základnou príčinou idiopatického nefrotického syndrómu v pediatrii;
- fokálna segmentálna glomeruloskleróza je zriedkavou formou nefrotického syndrómu rezistentného na steroidy;
- glomerulonefritída (vrátane membranoproliferatívnej formy ochorenia);
- membránová a IgA nefropatia.
Akútna pyelonefritída sa vyznačuje náhlym zvýšením teploty na 38 – 39 °C, náhlou slabosťou, nevoľnosťou a opuchom. Cylindruria, proteinúria a erytrocytúria sa nepovažujú za symptómy špecifické pre pyelonefritídu, a preto patria medzi prvé indikatívne znaky pre diferenciálnu diagnostiku.
Akútne zlyhanie obličiek sa môže vyvinúť ako komplikácia nefrotického syndrómu. Preto je veľmi dôležité včas si všimnúť zhoršenie a poskytnúť pacientovi vhodnú lekársku starostlivosť. Prvé štádium vývoja ARF sa vyznačuje zrýchlenou srdcovou frekvenciou, zníženým krvným tlakom, zimnicou a zvýšenou telesnou teplotou. Po 1-2 dňoch sa pozoruje oligoanutria, nevoľnosť a vracanie. Charakteristický je aj amoniakový zápach z úst.
Chronické zlyhanie obličiek je dôsledkom akútneho priebehu ochorenia a je sprevádzané postupnou nekrózou obličkového tkaniva. Zvyšuje sa množstvo produktov metabolizmu dusíka v krvi, koža sa stáva suchou so žltkastým odtieňom. Imunita pacienta prudko klesá: charakteristické sú časté akútne respiračné infekcie, tonzilitída, faryngitída. Ochorenie prebieha s periodickými zlepšeniami a zhoršeniami stavu.
Rozdiely medzi nefrotickým a nefritickým syndrómom
Existujú dva komplexy symptómov, ktorých názvy sa často zamieňajú: ide však o dve úplne odlišné ochorenia, ktoré sa vyvíjajú na pozadí zápalového procesu v glomeruloch obličiek. Nefritický syndróm je zvyčajne vyvolaný autoimunitnou štrukturálnou léziou glomerúl. Tento stav je vo všetkých prípadoch sprevádzaný zvýšeným krvným tlakom, ako aj príznakmi patológie močových ciest (močový syndróm sa vyznačuje príznakmi ako erytrocytúria, proteinúria do 3,0-3,5 g/liter, leukocytúria, cylindruria). Prítomnosť edému nie je povinná, ako pri nefrotickom syndróme, ale môže byť prítomný - vo forme mierneho opuchu očných viečok, predlaktia alebo prstov.
Pri nefritickom variante sa opuch nevyskytuje v dôsledku nedostatku bielkovín, ale v dôsledku zadržiavania sodíka v krvnom obehu.
Komu sa chcete obrátiť?
Liečba nefrotický syndróm
Nefrológ lieči pacientov s ochorením obličiek a lieči nefrotický syndróm. Pacienti sú spravidla hospitalizovaní, aby sa zistila príčina ochorenia, poskytla sa urgentná starostlivosť a tiež sa vyskytli komplikácie.
Klinické smernice pre liečbu nefrotického syndrómu
Nefrotický syndróm je komplex symptómov a klinických prejavov, ktorý je zvyčajne spojený s ochorením obličiek a vedie k strate bielkovín močom a edémom. Liečba a manažment nefrotického syndrómu vyžaduje prísny lekársky dohľad a môže zahŕňať nasledujúce klinické odporúčania:
- Identifikácia a liečba základného ochorenia: Nefrotický syndróm môže byť spôsobený rôznymi ochoreniami obličiek, ako je ochorenie obličiek s minimálnymi zmenami, diabetes mellitus, nefropatia s difúznymi zmenami v membránach bazálnej membrány a iné. Je dôležité identifikovať základné ochorenie a liečiť ho podľa jeho povahy.
- Kontrola krvného tlaku: Väčšina pacientov s nefrotickým syndrómom môže mať zvýšený krvný tlak. Kontrola krvného tlaku a v prípade potreby liečba môžu pomôcť znížiť stratu bielkovín a chrániť obličky.
- Liečba edému: Edém je častým príznakom nefrotického syndrómu. Liečba edému môže zahŕňať obmedzenie príjmu soli, užívanie diuretík a kontrolu hladiny bielkovín v strave.
- Úprava dyslipidémie: Mnoho pacientov s nefrotickým syndrómom má vysoké hladiny cholesterolu a triglyceridov v krvi. Na zníženie rizika kardiovaskulárnych ochorení môže byť potrebná liečba hyperlipidémie.
- Prevencia trombózy: Pacienti s nefrotickým syndrómom majú zvýšené riziko vzniku krvných zrazenín. Váš lekár vám môže predpísať antikoagulanciá alebo antiagregačné lieky na prevenciu trombózy.
- Podporná starostlivosť: V niektorých prípadoch môže byť potrebná podporná starostlivosť vrátane substitučnej liečby proteínmi (albumínom) alebo imunomodulátorov.
- Pravidelné lekárske sledovanie: Pacientov s nefrotickým syndrómom by mal pravidelne vyšetrovať a sledovať lekár, aby sa sledoval stav ich obličiek a účinnosť liečby.
Tak ako pri akomkoľvek zdravotnom stave, aj liečba nefrotického syndrómu by mala prebiehať pod dohľadom kvalifikovaného zdravotníckeho pracovníka, ktorý dokáže prispôsobiť liečbu individuálnym potrebám každého pacienta.
Prevencia
Aby ste predišli vzniku nefrotického ochorenia, mali by ste sa snažiť dodržiavať tieto pravidlá:
- Je potrebné dodržiavať optimálny režim príjmu tekutín. Môžete piť obyčajnú čistú vodu, zelený čaj, kompót zo sušeného ovocia alebo bobúľ, brusnicovú alebo brusnicovú šťavu. Nízky príjem tekutín môže viesť k „usadzovaniu“ baktérií v močovom systéme, ako aj k tvorbe obličkových kameňov.
- Odporúča sa pravidelne piť bylinné čaje na báze „obličkových“ bylín: petržlen, medvedica lekárska, listy brusnice, medvedica lekárska.
- Vo vhodnom ročnom období je potrebné venovať dostatočnú pozornosť konzumácii brezovej miazgy, bobúľ, zeleniny a ovocia (jablká, uhorky, cukety, melóny).
- Niektoré diéty, najmä prísne monodiéty, môžu narušiť normálnu funkciu obličiek. Obličky potrebujú plný a pravidelný prísun tekutín aj potravy.
- Hypodynamia je škodlivá pre obličky. Preto je potrebné viesť aktívny životný štýl, kedykoľvek je to možné: chodiť, plávať, tancovať, bicyklovať atď.
Pri akýchkoľvek prvých príznakoch problémov s obličkami musíte navštíviť lekára: nemôžete sa samoliečiť (najmä antibakteriálnymi a inými silnými liekmi). Nesprávna liečba môže viesť k vzniku závažných komplikácií, ktoré často zostávajú s človekom na celý život.
Predpoveď
Prognóza nefrotického syndrómu sa môže líšiť v závislosti od etiológie ochorenia. Úplné uzdravenie možno očakávať, ak bol komplex symptómov dôsledkom liečiteľnej patológie (napríklad infekčné ochorenie, nádorový proces, intoxikácia liekmi). Toto sa pozoruje približne u každého druhého dieťaťa, ale u dospelých - oveľa menej často.
Relatívne priaznivú prognózu možno diskutovať, ak je konkrétny prípad nefrotického ochorenia vhodný na hormonálnu liečbu alebo v imunosupresívnych podmienkach. U niektorých pacientov sa pozoruje spontánne vymiznutie relapsov patológie počas piatich rokov.
Pri autoimunitných procesoch sa prevažne vykonáva paliatívna liečba. Diabetický nefrotický syndróm sa často blíži ku konečnému výsledku za 4-5 rokov.
U každého pacienta sa prognóza môže zmeniť pod vplyvom infekčných patológií, na pozadí zvýšeného krvného tlaku a vaskulárnej trombózy.
Nefrotický syndróm komplikovaný zlyhaním obličiek má najnepriaznivejší priebeh: konečné štádium sa môže vyskytnúť do dvoch rokov.


 [
[