Lekársky expert článku
Nové publikácie
Dysplázia krčka maternice
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
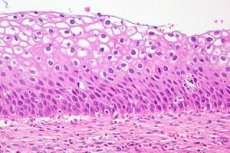
Cervikálna dysplázia je výrazná zmena v počte a morfologickej štruktúre buniek v jednotlivých sektoroch sliznice krčka maternice. Tento stav epitelu sa považuje za nebezpečný kvôli vysokému riziku vzniku onkologického procesu, ale pri včasnej diagnostike a liečbe je patológia reverzibilná. Rakovina krčka maternice sa radí na tretie miesto medzi najčastejšími ochoreniami u žien. Podľa štatistík zozbieraných WHO je cervikálna dysplázia ako prekancerózna patológia každoročne diagnostikovaná u viac ako 40 miliónov žien nežnejšieho pohlavia. V modernej gynekologickej praxi sa cervikálna dysplázia ako diagnóza nahrádza definíciou - CIN (Cervikálna intraepiteliálna neoplázia) alebo cervikálna intraepiteliálna neoplázia.
 [ 1 ]
[ 1 ]
Príčiny dysplázia krčka maternice
Podľa najnovších údajov WHO je 90 % príčin cervikálnej dysplázie spojených s vírusovou infekciou. Najčastejšie ide o HPV - ľudský papilomavírus, DNA tohto vírusu sa zisťuje takmer v každej štúdii bez ohľadu na závažnosť cervikálnej dysplázie. Etiologicky však CIN môže byť vyvolaná aj inými faktormi vrátane nasledujúcich ochorení, stavov a okolností:
- Ľudský papilomavírus (HPV)
- HSV-2 (HSV2) - vírus herpes simplex typu 2
- Cytomegalovírus (CMV) - cytomegalovírus
- Gardinella, anaeróbna bakteriálna infekcia (Gardnerella vaginalis)
- Vaginálna kandidóza (Candida spp.)
- Urogenitálna infekcia - mykoplazmóza (Mycoplasma hominis)
- Chlamýdie (Chlamydia trachomatis)
- Dlhodobé užívanie hormonálnej antikoncepcie
- Promiskuitné sexuálne vzťahy, nerozvážny výber sexuálnych partnerov
- Začiatok sexuálnej aktivity pred dosiahnutím primeranej sexuálnej zrelosti (12 – 14 rokov)
- História genetického onkofaktora
- Imunodeficiencia vrátane HIV
- Chemoterapia
- Patológie tráviaceho systému spojené s podvýživou, nedostatkom mikroelementov a esenciálnych vitamínov
- Časté pôrody alebo naopak potraty
- Nezdravé návyky - fajčenie, závislosť od alkoholu
- Asociálny životný štýl, nedostatočná úroveň základnej hygieny
Treba poznamenať, že cervikálna dysplázia je najčastejšie spojená so pohlavne prenosnými chorobami - pohlavne prenosnými chorobami, medzi ktorými je lídrom ľudský papilomavírus - papilomavírus. Toto je najčastejšia príčina prekanceróznych ochorení u žien, preto stojí za to zvážiť to podrobnejšie.
HPV sa delí na nasledujúce kategórie podľa stupňa rizika vzniku rakoviny:
- Špicaté kondylómy, bradavice, neonkogénnej povahy
- Nízke onkogénne riziko (onkogénny sérotyp 14)
- Vysoké riziko vzniku rakoviny
Nebezpečenstvo takýchto etiologických faktorov spočíva v asymptomatickom priebehu ochorenia. Bez pravidelných gynekologických vyšetrení je takmer nemožné spozorovať nástup rozvíjajúcej sa patológie. Od začiatku infekcie do štádia zjavného onkologického procesu môže uplynúť viac ako 10 rokov. Infekcia ohrozuje mnoho žien, ale tie, ktoré patria do rizikovej kategórie, sú na ňu najviac náchylné. Sú to ženy, ktoré vedú voľný životný štýl v sexuálnom zmysle, ako aj tie, ktoré nepoužívajú antikoncepciu pri zmene sexuálnych partnerov. Okrem toho sú ženy, ktoré sú nedbalé voči akýmkoľvek zápalovým procesom v urogenitálnej sfére, vystavené riziku infekcie HPV. Malé percento infekcie sa vyskytuje v prípadoch traumatických poranení krčka maternice počas ukončenia tehotenstva.
Zaujímavú verziu príčin, ktoré prispievajú k rozvoju cervikálnej dysplázie, predložil americký gynekológ Polikar. „Teória buriny“ vysvetľuje CIN takto:
- Epitelový obal krčka maternice je druhom pôdy
- Vírusy a baktérie sa môžu dostať do „pôdy“ a spôsobiť zmeny v tkanivových bunkách.
- Aby „semená“ začali rásť a vyvolať patológiu, potrebujú určité podmienky
- Podmienky pre patologický rast „semien“ sú teplo, vlhké prostredie, špina, svetlo
- Nasledujúce faktory zohrávajú úlohu v podmienkach pre rozvoj rastu patológie:
- imunodeficiencia
- nedostatok vitamínov a nedostatok mikroživín
- nedodržiavanie hygienických pravidiel
- zlé návyky
- genetický faktor
Hypotéza lekára z Kalifornskej univerzity ešte nie je vyvrátená, ale nie je akceptovaná ako axióma, klinické pozorovania však naznačujú určitú spoľahlivosť „teórie buriny“. Ženy, u ktorých bola diagnostikovaná cervikálna dysplázia, boli liečené v lekárskej klinike. U 45 % z nich sa po ukončení fajčenia, užívaní normálnej výživy bohatej na vitamíny a imunomodulátorov zlepšili výsledky PAP testov a histologických sterov. 25 % pacientok sa po roku úplne vyliečilo z HPV.
Patogenézy
Cervikálna dysplázia je patogeneticky najčastejšie spojená s infekciou HumanPapillomavirus, ľudským papilomavírusom. V praxi gynekologických onkológov sa zvyčajne uvažuje o dvoch typoch vývoja vírusovej infekcie:
- Prvá fáza – DNA papilomavírusu je už v bunke, ale nepreniká do jej chromozómu (epizomálny stav). Tento typ infekcie sa považuje za reverzibilný a ľahko liečiteľný.
- Druhé štádium, keď je DNA papilomavírusu už v bunkovom genóme. Tento variant infekcie možno nazvať prvým krokom k rozvoju patologickej transformácie buniek. Zároveň sa indukuje vznik špecifického estrogénu (16α-ONE1) s agresívnou formou vývoja, ktorý má karcinogénny účinok. To sú ideálne podmienky pre vznik nádorového procesu.
Vo všeobecnosti je patogenéza cervikálnej dysplázie spojená s transformáciou bunkovej štruktúry tkaniva. Epitelové tkanivo krčka maternice má určité vlastnosti:
- Štruktúra (4 vrstvy)
- Štandardy veľkosti bunkových jadier
- Režim mobilného kontaktu
Epitelové tkanivo môže mať tiež rôzne štruktúry v závislosti od jeho umiestnenia. Endocervix sa nachádza vo vnútri maternice a je to žľazové tkanivo (jednoradový valcový epitel). Vonkajšia vrstva epitelu (vaginálna) je plochý epitel s mnohými vrstvami (SPE). Vrstvy viacvrstvového epitelu sa delia na nasledujúce typy:
- Počiatočné, germinálne (bazálne nízkodiferencované bunky)
- Vrstva, ktorá je schopná aktívneho delenia a množenia, je parabazálna vrstva.
- Medzivrstva diferencovaných buniek s ostnatou štruktúrou a jasne vyjadrenou cytoplazmou. Toto je ochranná vrstva epitelu.
- Vrstva, ktorá sa môže odlupovať, je povrchová. Táto vrstva podlieha keratinizácii.
Patogeneticky je cervikálna dysplázia najčastejšie spojená s narušením štruktúry bazálnych a parabazálnych vrstiev (hyperplázia). Zmeny ovplyvňujú nasledujúce procesy:
- Delenie jadier, ich veľkosti a kontúry sú narušené
- Bunky sú slabo diferencované.
- Normálna stratifikácia epitelu je narušená.
Patológia sa môže vyvíjať v priebehu rokov, až kým sa nenaruší integrita bazálnej membrány, čo následne vedie k rakovine krčka maternice (invazívna forma).
V súčasnosti má väčšina žien vďaka pravidelným skríningovým programom (gynekologickým vyšetreniam) možnosť zastaviť vývoj atypických buniek v skorých štádiách. Mierna a stredne ťažká cervikálna dysplázia sa úspešne lieči a nie je život ohrozujúcim ochorením. Závažná dysplázia je najčastejšie spojená s odmietnutím pacientok z rizikovej skupiny dodržiavať pravidlá preventívneho vyšetrenia a adekvátnej terapie.
Príznaky dysplázia krčka maternice
Príznaky CIN sa vyznačujú svojou „tajnosťou“. Cervikálna dysplázia je nebezpečná, pretože sa vyskytuje bez zjavných, viditeľných klinických prejavov. Je takmer nemožné včas vidieť klinický obraz bez vyšetrenia, najmä v počiatočných štádiách ochorenia. Patológia sa vyvíja absolútne asymptomaticky u 10 – 15 % žien, zvyšok kategórie pacientok má možnosť proces zastaviť vďaka pravidelným vyšetreniam ošetrujúcim gynekológom.
Treba poznamenať, že CIN sa zriedkavo vyskytuje ako samostatné ochorenie; zvyčajne je sprevádzaná bakteriálnymi a vírusovými infekciami:
- HPV
- Kolpitída
- Chlamýdie
- Herpesová infekcia
- Cervicitída
- Leukoplakia
- Adnexitída
- Kandidóza
Príznaky cervikálnej dysplázie nemusia byť skutočnými príčinami samotného procesu CIN; príznaky sú zvyčajne spôsobené sprievodnými ochoreniami a môžu byť nasledovné:
- Svrbenie v pošve
- Pocit pálenia
- Výtok, ktorý nie je typický pre zdravý stav, vrátane krvi
- Bolesť počas pohlavného styku
- Ťahajúca bolesť v podbrušku
- Viditeľné kondylómy, papilómy
Cervikálna dysplázia nie je onkologické ochorenie, ale kvôli latentnému klinickému obrazu sa považuje za dosť nebezpečnú, náchylnú na progresiu a v ťažkej forme môže viesť k rakovine krčka maternice. Preto sa hlavným spôsobom, ako včas odhaliť asymptomatické zmeny v epiteliálnom kryte krčka maternice, považuje vyšetrenie a diagnostika.

Prvé príznaky
Latentný priebeh CIN je charakteristickým klinickým obrazom pre všetky typy cervikálnej dysplázie.
Prvé príznaky, ktoré môžu prejaviť ochorenie, sú s najväčšou pravdepodobnosťou spojené s prítomnosťou príznakov súvisiacich patológií alebo pôvodne provokujúcich faktorov.
Najčastejšie je cervikálna dysplázia etiologicky spôsobená HPV infekciou.
Podľa štatistík je každý deviaty obyvateľ planéty nositeľom jedného zo 100 druhov ľudského papilomavírusu. Mnohé typy HPV samy odznievajú v dôsledku aktivity imunitného systému, niektoré z nich sú náchylné na recidívu a môžu sa prejavovať nasledovne:
- Bradavice v oblasti genitálií (zistia sa počas gynekologického vyšetrenia)
- Špičaté kondylómy sú viditeľné výrastky s ostrými okrajmi v oblasti vagíny a konečníka. Vnútorné kondylómy sú viditeľné iba pri vyšetrení v ordinácii lekára.
- Občasné slabé krvácanie po pohlavnom styku, najmä uprostred menštruačného cyklu
- Výtok nezvyčajnej farby, zápachu a konzistencie
- Nepravidelný mesačný cyklus
Prvé príznaky môžu chýbať, všetko závisí od typu HPV, ochranných vlastností imunitného systému. Toto je vážna hrozba, pretože cervikálna dysplázia môže prebiehať ako skrytý proces po mnoho rokov. Zmazanej klinike CIN ako rizikového faktora sa dá predísť iba pomocou vyšetrení a skríningu. Lekári odporúčajú, aby všetky ženy po 18 rokoch navštívili gynekológa a podstúpili diagnostiku - klinickú aj inštrumentálnu, laboratórnu.
 [ 15 ]
[ 15 ]
Výtok pri cervikálnej dysplázii
Výtok, ktorý by mohol naznačovať cervikálnu dyspláziu, sa najčastejšie zistí počas vyšetrenia na gynekologickom kresle alebo pri odbere materiálu na cytológiu. Z cervikálneho kanálika sa môže uvoľniť určité množstvo hlienovej tekutiny. Jeho vlastnosti a charakteristiky nie sú určené samotnou CIN, ale skôr sprievodnými, pridruženými infekciami, najčastejšie bakteriálnymi alebo vírusovými. Výtok s cervikálnou dyspláziou môže byť tiež spojený s eróznymi procesmi. Trochu podrobnejšie o špecifických príznakoch výtoku:
- Bohatý, biely a hustý výtok má formu vločiek a charakteristický zápach. Sú to príznaky kolpitídy, ktorá môže sprevádzať cervikálnu dyspláziu.
- Slabý výtok zmiešaný s krvou alebo hnisom môže byť príznakom eróznych procesov, najmä ak sa objavia po pohlavnom styku.
- Výtok sprevádzaný svrbením, bolesťou a pálením je príznakom vírusovej alebo bakteriálnej infekcie, najčastejšie spojenej s pohlavne prenosnými chorobami (STD).
- Výtok, ktorého množstvo sa zvyšuje v druhej polovici cyklu, s akútnym svrbením a pálením - príznakom genitálneho herpesu. Je to zase faktor, ktorý vyvoláva cervikálnu dyspláziu.
- Krvavý výtok, silný alebo slabý, je nebezpečným znakom. CIN v treťom štádiu sa vyznačuje nie tak bolesťou, ako skôr vlastnosťami tekutiny vylučovanej z vagíny.
Na určenie príčiny výtoku v žiadnom prípade nestačí jedno vyšetrenie, vyžaduje sa bakteriologická kultúra, cytológia a ďalšie laboratórne testy. Ak včas prejdete všetkými fázami diagnostiky, proces sa dá zastaviť v počiatočnom štádiu a zabrániť vzniku patologických transformácií v bunkách cervikálneho epitelu.
Bolesť pri cervikálnej dysplázii
Bolesť pri cervikálnej intraepiteliálnej neoplázii je hrozivý príznak, ktorý môže znamenať, že cervikálna dysplázia už prešla do štádia III. CIN prvých dvoch štádií sa považuje za základné ochorenie a nesúvisí s onkologickými procesmi. Dysplázia sa spravidla vyskytuje bez viditeľných klinických príznakov, môžu sa vyskytnúť mierne príznaky (výtok, svrbenie) charakteristické pre sprievodné ochorenia.
V akých prípadoch sa môže vyskytnúť bolesť pri cervikálnej dysplázii?
- Všetky zápalové procesy spojené s panvovými orgánmi - PID:
- Akútna endometritída - bolesť je sprevádzaná horúčkou a zimnicou
- Ooforitída, jednostranná alebo obojstranná, má často infekčný pôvod (mykóza, kandidóza, všetko súvisiace so pohlavne prenosnými chorobami). Zápal vaječníkov spôsobuje bolesť v podbrušku, často s výtokom.
- Endometritída v akútnej fáze - bolesť v podbrušku
- Myometritída - bolesť, nadúvanie, horúčka
- Salpingitída sa prejavuje bolestivými príznakmi na konci menštruačného cyklu.
- Adnexitída v subakútnom alebo akútnom priebehu procesu je sprevádzaná silnou bolesťou
PID - zápaly spojené s panvovými orgánmi sú etiologicky spôsobené infekciami, vírusmi a bakteriálnymi léziami. Práve tento „základ“ sa považuje za priaznivý pre rozvoj cervikálnej dysplázie ako dôsledok pokročilého ochorenia.
- Cervikálna dysplázia, postupujúca do III. štádia, keď sú dve tretiny epitelových vrstiev zmenené. Bolesť trvá pomerne dlho, má ťahový charakter, často s výtokom (krv, zápach, atypická konzistencia). Bolesť sa môže objaviť aj bez stresového faktora, v pokoji a zriedkavo je rezná alebo akútna. V takýchto prípadoch sa stanoví predbežná diagnóza - rakovina krčka maternice, ktorá si vyžaduje špecifikáciu (lokalizácia procesu, stupeň poškodenia).
Najčastejšie je bolesť pri CIN klinickým prejavom faktorov, ktoré vyvolávajú dyspláziu. Patria sem predovšetkým vírusové infekcie (HPV) a takmer celá škála pohlavne prenosných chorôb (STD).
Kde to bolí?
Etapy
Moderní lekári používajú novú klasifikáciu vyvinutú WHO. Cervikálna dysplázia je definovaná ako CIN troch stupňov v závislosti od závažnosti procesu:
- Zmeny v bunkovej štruktúre sú nepatrné. Ide o dyspláziu nízkeho stupňa alebo CIN I. Diagnózu je potrebné objasniť laboratórnymi testami a skríningovým vyšetrením.
- Bunková štruktúra epitelu podlieha výraznej transformácii. Ide o cervikálnu dyspláziu strednej závažnosti alebo CIN II.
- Typickým obrazom CIN III sú viditeľné patologické zmeny v dvoch tretinách epitelových vrstiev. Morfológia a funkcie buniek sú jednoznačne narušené, toto štádium sa diagnostikuje ako závažné (ťažká CIN). Nemusí sa ešte jednať o rakovinu, ale diagnóza je definovaná ako hranica medzi karcinómom in situ a pokročilou formou onkológie.
Cervikálna dysplázia by sa nemala zamieňať s inou nozológiou - eróziou. Podľa klasifikácie ICD 10 je erózia defekt epitelového krytu, zaznamenaný v triede XIV pod kódom N 86. Terminologická definícia „cervikálnej dysplázie“ bola prijatá v roku 1953 a potom bol tento termín schválený na Prvom kongrese exfoliatívnej cytológie v roku 1965. O desať rokov neskôr, v roku 1975, sa konalo ďalšie medzinárodné fórum (II. kongres o patologických zmenách krčka maternice).
Bolo rozhodnuté nazvať cervikálnu dyspláziu Cervikálna intraepiteliálna neoplázia (CIN) alebo CIN. Cervikálna intraepiteliálna neoplázia ako diagnóza bola rozdelená do 3 stupňov:
- 1. stupeň – mierny.
- 2. stupeň – stredne ťažký.
- 3. stupeň – závažný, pridaný karcinóm in situ (počiatočné, preinvazívne štádium).
Vo všeobecne akceptovanej klasifikácii ICD 10 sa diagnóza cervikálnej dysplázie zaznamenáva takto:
1. Trieda XIV, kód N87
- N87.0 – mierna cervikálna dysplázia, CIN stupeň I.
- N87.1 – stredne ťažká cervikálna dysplázia, cervikálna intraepiteliálna neoplázia (CIN) II. stupňa.
- N87.2 - zjavná cervikálna dysplázia NOS (CIN inde nešpecifikovaná), inde neklasifikovaná. Tento kód vylučuje CIN III. stupňa.
- N87.9 – CIN – nešpecifikovaná cervikálna dysplázia.
Karcinóm in situ sa označuje kódom D06 alebo ako cervikálna intraepiteliálna neoplázia (CIN) stupňa III.
Komplikácie a následky
Dôsledky CIN priamo súvisia s diagnostikovaným štádiom ochorenia. Vo všeobecnosti sa väčšina žien stará o svoje zdravie a pravidelne navštevuje lekára na preventívne vyšetrenia. To významne ovplyvňuje riziko malignity dysplázie. Podľa štatistík sa 95 % žien nežného pohlavia pod dohľadom gynekológa úspešne vyrovná s takýmto ochorením, ako je cervikálna dysplázia.
Diagnostika dysplázia krčka maternice
Dysplázia je charakteristická transformácia bunkového tkaniva cervikálneho epitelu. Diagnostika je preto zameraná na určenie zmien v štruktúre endocervikálnych buniek.
Diagnóza CIN (cervikálnej dysplázie) je založená na 7 znakoch, ktoré určujú morfológiu bunkovej štruktúry:
- O koľko sa zväčší veľkosť bunkového jadra?
- Zmeny tvaru jadra.
- Ako sa zvyšuje hustota farby jadra.
- Polymorfizmus jadra.
- Charakteristika mitóz.
- Prítomnosť atypických mitóz.
- Absencia alebo určenie dozrievania.
Odlišná diagnóza
Cervikálna dysplázia vyžaduje starostlivé vyšetrenie a diferenciálna diagnostika je povinná.
Diferenciálna diagnostika je nevyhnutná, pretože epiteliálna vrstva krčka maternice má vrstevnatú štruktúru. Okrem toho samotný krčok maternice pozostáva z malej vrstvy svalového tkaniva, obsahuje aj spojivové tkanivo, krvné a lymfatické cievy a dokonca aj nervové zakončenia. Takáto zložitá štruktúra krčka maternice si vyžaduje objasnenie, ak lekár pochybuje o diagnóze, najmä pri dysplastických procesoch.
Cervikálna dysplázia, s čím sa dá zameniť?
Diferenciálna diagnostika by mala vylúčiť nasledujúce ochorenia:
- Erózia krčka maternice počas tehotenstva, spôsobená zmenou hormonálneho vedenia a určitými posunmi v určitých bunkových vrstvách. Pre proces nosenia plodu sa takéto zmeny považujú za normálne.
- Erozívne procesy, defekty epitelového tkaniva - skutočná erózia. Trauma sliznice môže byť spôsobená čímkoľvek - tampónmi, alkalickými látkami, farmakoterapiou, vnútromaternicovou antikoncepciou, inštrumentálnymi zákrokmi bez riadneho školenia a kvalifikácie lekára. Stáva sa, že erózia vzniká ako nevyhnutný dôsledok plánovaného chirurgického zákroku. Pod mikroskopom sa môžu objaviť lymfocyty, plazmatické bunky a ďalšie bunkové prvky, čo naznačuje začiatok bunkovej transformácie. V kombinácii s ďalšími vyšetrovacími kritériami však toto všetko môže skôr vylúčiť dyspláziu a potvrdiť erózne poškodenie.
- Cervicitída infekčnej etiológie. Ide o zápalový proces v epitelovom obale krčka maternice, ktorý je pomerne častý. Faktom je, že epitel je v zásade veľmi citlivý a náchylný na vplyv viacerých faktorov. Infekčný agens môže vyvolať zápal v prvých dvoch vrstvách tkaniva. Chlamýdie spravidla postihujú valcovité bunky, ako aj gonokoky. Iné infekcie môžu viesť k pseudotumorovému procesu alebo ulcerácii. Diferenciálna diagnostika by mala objasniť a oddeliť nosológie, najlepšie určiť typ patogénu infekčného zápalu.
- Choroby (STD) prenášané nechráneným pohlavným stykom. Trichomoniáza má takmer vo všetkých ohľadoch podobný obraz ako cervikálna dysplázia.
- Pohlavné choroby (syfilis), Treponemapallidum dáva obraz poškodenia epitelu podobný dysplastickým zmenám.
- Herpetické infekcie. Ochorenie si vyžaduje špecifikáciu typu a druhu herpesu.
- Hyperplázia (rast podobný polypom).
- Cervikálne polypy – typ a druh (fibrózne, zápalové, pseudosarkomatózne, vaskulárne a iné).
- Leukoplakia.
- Zvyškové fragmenty Wolfovho vývodu.
- Cervikálna atrofia v dôsledku nízkych hladín estrogénu.
- Spinocelulárny papilóm ako benígny nádor.
- Hyperkeratóza.
- Endometrióza.
- Protozoálne infekcie (amébiáza).
- Cervikálna dysplázia je vo väčšine prípadov spôsobená HPV (papilomavírusom), ale vyžaduje si tiež špecifikáciu typu a druhu.
Diferenciálne vyšetrenie je klasický súbor postupov v gynekológii:
- Zber anamnézy a sťažností pacienta.
- Vyšetrenie, a to aj pomocou lekárskych zrkadiel.
- Cytológia.
- Kolposkopia podľa indikácie.
- Odber materiálu na histologické vyšetrenie – biopsiu.
- Okrem toho je možné vykonať transvaginálny ultrazvuk, PCR analýzu, všeobecné a podrobné krvné a močové testy.
Komu sa chcete obrátiť?
Liečba dysplázia krčka maternice
Liečba cervikálnej dysplázie začína po tom, čo žena prejde všetkými fázami diagnostiky. Faktory, ktoré vyvolávajú dysplastické patológie, sú rôznorodé, takže presné posúdenie patogénu - vírusu, infekcie - je nielen dôležité, ale niekedy môže pacientke zachrániť život. Rakovina krčka maternice u žien zostáva na zozname najčastejších onkologických ochorení. Včasné odhalenie a zastavenie v ranom štádiu je hlavnou úlohou liečby cervikálnej dysplázie.
Liečba zahŕňa riešenie veľmi špecifického problému - odstránenie príčiny, ktorá spôsobila patologické zmeny v epitelových bunkách. Najčastejšie je transformácia bunkového tkaniva vyvolaná vírusmi, medzi ktorými je na prvom mieste ľudský papilomavírus. Okrem toho hormonálne zmeny súvisiace s vekom, chronické zápalové ochorenia, kokové infekcie a mnoho ďalších príčin sa tak ľahko „nevzdávajú“ svojich pozícií. Žena, ktorej bola diagnostikovaná cervikálna dysplázia, by sa mala pripraviť na pomerne dlhé obdobie liečby, ktoré ju skutočne uzdraví.
Pozrime sa, aké metódy sa používajú pri liečbe endocervikálnej dysplázie:
- Konzervatívna (užívanie liekov podľa kurzu a režimu určeného lekárom).
- Chirurgický (lokálny chirurgický zákrok, plnohodnotná operácia, v závislosti od štádia vývoja patológie).
- Doplnkové liečebné metódy (fyzioterapia, bylinná medicína).
- Alternatívne metódy liečby cervikálnej dysplázie, ktoré nie sú potvrdené ani klinicky, ani štatisticky. Preto budú nižšie diskutované len ako prehľadový popis.
Vo všeobecnosti možno terapiu opísať takto:
- Odstránenie príčiny ochorenia a povinné odstránenie sektora dysplázie:
- Kauterizácia oblasti (laserová terapia).
- Kryodestrukcia.
- Metóda elektrokoagulácie.
- Dlhodobá lieková terapia (imunomodulátory, vitamínová terapia).
- Chirurgická liečba (konizácia) alebo odstránenie poškodenej oblasti pomocou rádiochirurgického noža.
Taktické a strategické plánovanie liečby cervikálnej dysplázie priamo závisí od závažnosti patológie.
- Prvým stupňom závažnosti je lieková terapia, ktorá aktivuje a podporuje imunitný systém. Dysplázia sa po liečbe často neutralizuje, najmä po eliminácii patogénu - HPV.
Plán liečby:
- Nepretržité pozorovanie pacienta jeden až dva roky po objasnení diagnózy.
- Pravidelné vyšetrenie stavu epitelu (cytológia).
- Imunomodulátory, príjem dôležitých mikroelementov – selén, kyselina listová, vitamíny skupiny B, vitamíny E, A, C.
- Súbežná liečba sprievodných patológií urogenitálneho systému.
- Liečba oblastí krčka maternice poškodených dyspláziou pomocou chemických koagulačných činidiel (vagotyl).
- Odporúčania pre zdravé stravovanie a životný štýl.
- Výber adaptívnych antikoncepčných metód, ktoré vylučujú hormonálne lieky.
- Pozorovanie endokrinológom.
- Druhý stupeň závažnosti:
- Metódy kauterizácie.
- Metódy kryoterapie (kryodestrukcia).
- Laserová liečba.
- Liečba rádiovlnovou terapiou.
- Konizácia (excízia postihnutej oblasti epitelového tkaniva).
Chirurgická liečba cervikálnej dysplázie sa vykonáva druhý deň po ukončení menštruačného cyklu, aby sa zabránilo patologickému rastu endometria. V tieto dni sa tiež ľahšie hoja malé rany po operácii.
- Tretí stupeň závažnosti je vážna diagnóza. Liečba sa určuje spoločne s onkológom.
Stručný prehľad liečebných metód s ich výhodami a niektorými nevýhodami:
- Kauterizácia.
- Výhodou je dostupnosť, a to ako z hľadiska technológie, tak aj ceny.
- Nevýhodou je, že neexistuje technologická možnosť kontrolovať kvalitu kauterizácie a hĺbku prieniku elektrickej slučky.
- Kryometóda (zničenie pomocou ultranízkych teplôt):
- Po zákroku nezostávajú hlboké jazvy, metóda je vhodná pre mladé, nerodičky.
- Nevýhodou sú komplikácie, dočasné, ale nepríjemné, vo forme silného výtoku po zákroku. Treba tiež vziať do úvahy, že po kryofreezácii sa pacient musí 1,5-2 mesiace zdržať pohlavného styku.
- Laserová liečba:
- Špecifické „odparovanie“ postihnutej oblasti epitelu nezanecháva prakticky žiadne stopy, žiadne jazvy, postup je veľmi presný.
- Laser môže ovplyvniť blízke oblasti krčka maternice a môže dôjsť k popáleniu.
- Rádiovlnová terapia:
- Metóda sa považuje za málo traumatickú, presnú a bezbolestnú. Po rádiovlnnej liečbe nie je potrebná žiadna rehabilitácia ani režimové obmedzenia. Recidívy sa prakticky nevyskytujú.
- Nevýhodou možno považovať vysoké komerčné náklady na postup.
- Konizácia:
- Žiadne špecifické kritérium kužeľovej excízie tkaniva nemožno považovať za výhodu alebo nevýhodu. Vo všetkých prípadoch použitia skalpelu zostanú rany, metóda je traumatická, ale v modernej praxi gynekológovia vykonávajú konizáciu laserom. Laserová excízia je oveľa účinnejšia, nespôsobuje dlhodobé krvácanie. Konizácia ako liečba cervikálnej dysplázie sa predpisuje iba v nevyhnutných prípadoch a nie je možné použiť šetrnejšiu metódu.
Liečba cervikálnej dysplázie je vo všeobecnosti rozdelená do niekoľkých fáz:
- Všeobecné – lieky na normalizáciu stavu epitelového tkaniva (ortomolekulárna terapia) – esenciálne vitamíny (betakarotén, vitamíny skupiny B, kyselina askorbová, kyselina listová, oligomérne proatokyanidíny, PUFA – polynenasýtené mastné kyseliny, selén, enzýmová terapia. Do tejto kategórie patrí aj špeciálna diéta.
- Liečba liekmi - imunomodulátory a cytokíny na neutralizáciu vírusov a infekčných agensov.
- Lokálna terapia – chemická kauterizácia (koagulácia).
- Liečba chirurgickým zákrokom.
- Fytoterapia
Lieky
Cervikálna dysplázia sa vo väčšine prípadov úspešne lieči za predpokladu, že sa včas vykonajú diagnostické opatrenia. Lieky možno predpísať ako pomocnú fázu terapie; základná liečba CIN sa považuje za metódy odstránenia epitelového tkaniva, oblasti a vrstvy, kde sa patologický proces vyvíja. Súčasťou komplexu terapeutických opatrení je však aj konzervatívna liečba liekmi. V prvom rade sú potrebné lieky na neutralizáciu aktivity najbežnejšieho pôvodcu dysplastických zmien - HPV. Dôležitým kritériom pre výber liekov môže byť aj vek ženy a jej túžba udržať si plodnosť.
Lieky používané pri liečbe CIN sú zamerané na dosiahnutie nasledujúcich cieľov:
- Protizápalové lieky (etiotropná terapia). Liečebný režim sa vyberá v závislosti od etiológie a štádia ochorenia.
- Lieky z kategórie hormonálnych liekov na obnovenie normálneho fungovania endokrinného systému.
- Imunomodulátory.
- Lieky a činidlá, ktoré pomáhajú normalizovať vaginálnu mikrobiocenózu (mikroflóru).
Lieky, ktoré možno predpísať v štádiu konzervatívnej liečby, sú teda všetky druhy imunomodulátorov, starostlivo vybraný komplex vitamínov a mikroelementov. Gynekológovia pripisujú vedúcu úlohu kyseline listovej, skupine vitamínov - A, E, C, selénu.
Viac informácií o tom, aké lieky možno predpísať na cervikálnu dyspláziu:
Lieky, ktoré stimulujú imunitný systém |
Interferón alfa 2 Izoprinozín Prodigiosan |
Aktivuje produkciu imunitných buniek schopných odolávať vírusovým infekciám. Chráni bunky pred prenikaním baktérií a vírusov Posilňuje všetky ochranné funkcie tela ako celku |
Vitamínové prípravky, mikroelementy |
Kyselina listová Retinol (vitamín A) Vitamíny C, E Selén |
Kyselina listová sa predpisuje ako prostriedok proti deštrukcii buniek epitelového tkaniva. Vitamín A pomáha epitelovým bunkám normálne prechádzať procesom delenia. Vitamín E pôsobí ako silný antioxidant. Vitamín C sa považuje za klasický prostriedok na posilnenie obranyschopnosti tela. Selén tiež pôsobí ako antioxidant a pomáha bunkám endocervikálneho tkaniva regenerovať sa a zotavovať po konizácii, kauterizácii a iných terapeutických zákrokoch. |
Podobné liečebné režimy pre cervikálnu dyspláziu sa používajú takmer vo všetkých krajinách, ktoré sa považujú za rozvinuté. Gynekológovia sa pri diagnostikovaní CIN snažia čo najdlhšie vyhýbať závažným chirurgickým zákrokom, avšak lieky nie vždy dokážu účinne ovplyvniť patologický proces degenerácie buniek. Preto je v 65 – 70 % prípadov potrebné odstrániť časť cervikálneho tkaniva a potom predpísať udržiavaciu liečbu liekmi.
Treba poznamenať, že lekár môže tiež vykonávať antibakteriálnu a antivírusovú liečbu, spravidla sa to stáva, keď cervikálna dysplázia už pokročila do závažnejších štádií. Vo všeobecnosti sa lieky ako samostatná liečebná stratégia CIN nepoužívajú.
Chirurgická liečba cervikálnej dysplázie
Chirurgická liečba cervikálnej dysplázie je najčastejšie používanou metódou. Výber terapie pre CIN závisí od mnohých faktorov - veku pacientky, štádia dysplázie, sprievodných patológií, veľkosti poškodeného epitelu. Vyčkávacia liečebná stratégia je vhodná iba vtedy, keď je cervikálna dysplázia diagnostikovaná ako stredne ťažká, teda v štádiu I. závažnosti.
Moderná chirurgická liečba zahŕňa niekoľko základných techník:
- Excízia a jej varianty: slučková elektrokoagulácia, rádioexcízia, diatermoelektrická metóda odstraňovania tkaniva, elektrokonizácia.
- Zničenie atypickej oblasti epitelu pôsobením chladu – kryokonizácia, kryodestrukcia.
- Laserová vaporizácia (tiež laserová konizácia alebo kauterizácia).
- Excízia zóny atypickej transformácie epitelových buniek – konizácia nožom.
- Odstránenie krčka maternice - amputácia.
Za akých podmienok je vhodné vykonať chirurgickú liečbu cervikálnej dysplázie?
- Najlepšie obdobie na odstránenie patologicky zmenenej oblasti epitelu sa považuje za folikulárnu fázu mesačného cyklu (fáza I). V tomto čase sa po zákroku zlepšuje regenerácia tkaniva vďaka zvýšenému obsahu estrogénov.
- Ak sa operácia vykonáva urgentne, je potrebné stanoviť hladinu ľudského choriového gonadotropínu (hCG), aby sa vylúčilo možné tehotenstvo. Toto je obzvlášť dôležité, ak je operácia naplánovaná na druhú fázu menštruačného cyklu.
- Chirurgický zákrok je nevyhnutný, ak je cervikálna dysplázia diagnostikovaná v štádiu III. Týmto spôsobom je možné minimalizovať riziko malignity – rozvoja onkopatológie.
- V prípade detekcie HPV (papilomavírusu) sú najúčinnejšími metódami laserové odstránenie transformovaných buniek alebo diatermokoagulácia.
Viac o chirurgických metódach liečby CIN:
- Zničenie. Gynekológovia spravidla používajú studenú metódu - kryodestrukciu pomocou kryogénu (kvapalného dusíka). Táto technológia bola prvýkrát testovaná v roku 1971 a odvtedy jej účinnosť klinicky a štatisticky potvrdili takmer všetci lekári na svete. Kryometóda sa používa 7. až 10. deň mesačného cyklu, nevyžaduje si špecifickú prípravu. Existujú však určité kontraindikácie jej použitia:
- infekčné choroby v akútnom štádiu.
- zjavné oblasti jazvového tkaniva v krčku maternice.
- akútny zápalový proces vo vagíne.
- cervikálna dysplázia postupujúca do tretieho štádia.
- chronická endometrióza.
- nádorový proces vo vaječníkoch.
- nejasné hranice patologicky zmenenej oblasti krčka maternice.
- tehotenstvo.
- začiatok menštruácie.
Po kryodestrukcii mnohí pacienti zaznamenávajú krvavý, pomerne hojný výtok, čo sa považuje za prijateľnú normu pre určité pooperačné obdobie. Účinnosť techniky sa blíži k 95 % v závislosti od predbežnej diagnózy a individuálnych charakteristík pacienta. V prípadoch nesprávne určeného štádia cervikálnej dysplázie je možný relaps.
- Diatermokoagulácia je jednou z najbežnejších metód chirurgickej liečby cervikálnej dysplázie. V podstate ide o metódu kauterizácie pomocou dvoch typov elektród - veľkej a malej (vo forme slučky). Prúd sa dodáva bodovo a pri nízkom napätí, čo umožňuje pomerne cielený zákrok. Nuansou techniky je, že neexistuje spôsob, ako regulovať hĺbku kauterizácie, ale s komplexnou podrobnou diagnostikou je možné túto úlohu prekonať. Komplikácie - jazvy, nekróza tkaniva, možný rozvoj endometriózy. Podľa štatistík môže približne 12 % pacientov spadať do kategórie tých, ktorí trpia takýmito následkami.
- Laserová vaporizácia a laserová konizácia. Vaporizácia je gynekológom známa už od 80. rokov minulého storočia, metóda bola veľmi populárna, ale stále zostáva dosť drahá. Žiarenie, metóda CO2, je cielené ničenie atypických buniek. Technológia je účinná, takmer bezkrvná, ale rovnako ako iné chirurgické metódy má svoje vedľajšie účinky:
- Je možné popálenie blízkych tkanív.
- neschopnosť vykonať histologické vyšetrenie po operácii.
- potreba úplnej imobilizácie pacienta (nehybnosť pomocou celkovej anestézie).
- riziko bolesti po zákroku.
- Gynekológovia používajú rádiovlnnú metódu ako alternatívu k iným metódam. Táto technológia zatiaľ nezískala oficiálne schválenie od svetovej lekárskej komunity, pretože nie je dostatok klinických a štatistických údajov. Rovnako ako ultrazvuková liečba, aj RVT (rádiovlnová terapia) bola málo preskúmaná z hľadiska komplikácií a účinnosti.
- Konizácia krčka maternice skalpelom (konizácia nožom). Napriek vzniku modernejších techník zostáva konizácia skalpelom jednou z najbežnejších metód liečby CIN. Gynekológovia vyrezávajú časť atypických buniek metódou studeného noža a zároveň odoberajú tkanivo na biopsiu. Komplikácie a nevýhody technológie - možné krvácanie, riziko traumy okolitých tkanív, dlhodobá regenerácia.
- Odstránenie krčka maternice alebo jeho časti (amputácia) sa vykonáva prísne podľa indikácií, keď je cervikálna dysplázia diagnostikovaná ako výrazná (štádium III). Operácia sa vykonáva v nemocničnom prostredí, je indikovaná celková anestézia. Takáto radikálna metóda je nevyhnutná na minimalizáciu rizika vzniku rakoviny krčka maternice.
Sex s cervikálnou dyspláziou
Cervikálna dysplázia nie je kontraindikáciou pre intímne vzťahy. Sex s cervikálnou dyspláziou je možný, ale existujú určité podmienky a pravidlá.
Abstinencia je indikovaná po operácii (chirurgická liečba cervikálnej dysplázie):
- Laserová kauterizácia (alebo metóda rádiových vĺn).
- Všetky typy konizácie (kryodestrukcia, pomocou laseru alebo elektrickej slučky).
- Odstránenie časti alebo celého krčka maternice (amputácia).
Prečo by ste mali obmedzovať sexuálny kontakt?
- 1-2 mesiace po kauterizácii sa epitelové tkanivo obnoví, regenerácia si vyžaduje čas. Počas tohto obdobia žena potrebuje špeciálne podmienky - špeciálnu diétu, denný režim a používanie vaginálnych tampónov je tiež zakázané. Doba abstinencie je určená metódou, stavom pacientky a štádiom cervikálnej dysplázie.
- Excízia časti krčka maternice je pomerne vážny zákrok. Po ňom je potrebné vylúčiť intímny styk aspoň na 4-5 týždňov. Konizácia sa považuje za závažnejší chirurgický zákrok v porovnaní s vaporizáciou alebo kauterizáciou, takže sexuálna abstinencia môže trvať až dva mesiace.
- Odstránenie (amputácia) krčka maternice vyžaduje minimálne 2 mesiace abstinencie od pohlavného styku. Doba abstinencie sa určuje individuálne, ale treba pamätať na vážne zdravotné následky v prípade porušenia abstinenčného režimu.
Dôvody, prečo je sex po operácii vylúčený, sú celkom pochopiteľné:
- Povrch rany je veľmi zraniteľný, vrátane infekcií. Okrem toho pohlavný styk výrazne spomaľuje proces regenerácie tkaniva.
- Intímny život v čase, keď je po operácii možné krvácanie, je ako taký otázny.
- Sexuálny kontakt po operácii môže ďalej poškodiť cervikálny epitel a vyvolať recidívu dysplázie.
- Ak partner neabsolvoval liečbu spolu so ženou, existuje riziko opätovnej infekcie infekčnými agensmi.
- Sex v pooperačnom období môže poškodiť hojacu sa oblasť, čo môže viesť ku krvácaniu.
- Pre ženu sú intímne vzťahy po odstránení poškodenej oblasti krčka maternice veľmi bolestivé a spôsobujú nepohodlie.
Ak sa cervikálna dysplázia lieči konzervatívne, sex s partnerom nie je zakázaný, ale budete sa musieť poradiť so svojím gynekológom. Neodporúča sa vstupovať do vzťahov s neznámymi partnermi, samozrejme, časté zmeny sú vylúčené. Žena musí byť tiež mimoriadne pozorná k svojmu zdraviu, najmä ak sa po pohlavnom styku objaví atypický výtok alebo bolesť. To môže byť prvým príznakom zrýchľujúceho sa patologického procesu.
Spálenie od slnka pri cervikálnej dysplázii
Opaľovanie a gynekologické ochorenie sú nezlučiteľné. Cervikálna dysplázia sa považuje za preonkologické ochorenie. Takáto diagnóza však nie je rozsudkom smrti, ale naznačuje preventívne a ochranné opatrenia.
Jedným z faktorov, ktoré vyvolávajú rakovinu vrátane rakoviny krčka maternice, môže byť nadmerné opaľovanie. Dysplázia v počiatočnom štádiu sa dá úspešne liečiť, ale jej rozvoj môžu vyvolať slnečné lúče, solárium. Je to spôsobené tým, že vírusy, baktérie a infekčné agensy, ktoré sú často príčinou CIN, dobre reagujú na teplo, je to pre ne takmer ideálne prostredie. Okrem toho, dlhé hodiny na pláži nedodajú pokožke ani tak krásny odtieň, ako skôr znížia ochranné funkcie tela, nehovoriac o úpale alebo úpale. Oslabenie imunitného systému je istý spôsob, ako naštartovať rozvoj infekcií a súvisiacich patológií. UV lúče sú užitočné iba v určitom čase, v normálnej dávke a iba pre úplne zdravých ľudí. Ich nadbytok má negatívny vplyv na bunkovú štruktúru a cervikálna dysplázia je len atypické delenie epitelových buniek. Okrem toho ultrafialové žiarenie môže preniknúť dostatočne hlboko do vrstiev kože a aktivovať „spiace“ onkologické procesy, čo spôsobuje genetické zlyhanie.
Opaľovanie pri cervikálnej dysplázii je možné iba vtedy, ak na to ošetrujúci lekár dal povolenie a osobitne predpísal režim opaľovania. Toto pravidlo platí aj pre návštevu solária. Aj pri CIN v miernom, počiatočnom štádiu by ste nemali experimentovať a riskovať svoje zdravie. Pamätajte, že podľa štatistík je rakovina krčka maternice tretia najčastejšia onkopatológia u žien. Slnko počká, opaľovať sa môžete, keď je choroba pozadu. Tento čas zvyčajne prichádza 12-16 mesiacov po úspešnej liečbe a pravidelnom vyšetrení lekárom.
Viac informácií o liečbe
Prevencia
Cervikálna dysplázia je závažná diagnóza, stav epitelového tkaniva hrozivo smeruje k onkopatológii. Preto by prevencia mala byť komplexná a pravidelná. Rakovina krčka maternice ako jedno z rizík vzniku CIN začína prekanceróznymi gynekologickými ochoreniami. Za jednu z najúčinnejších metód prevencie v tejto oblasti sa považuje systematický skríning. Ešte v roku 2004 medzinárodná komunita gynekológov schválila uznesenie o totálnom skríningovom vyšetrení všetkých žien, počnúc vekom 20 – 25 rokov. Odporúča sa vykonávať vyšetrenia aspoň raz za 2 roky až do dosiahnutia klimakterického obdobia (50 – 55 rokov). Potom sa preventívne vyšetrenie predpisuje každé 3 – 5 rokov, hoci pacientky ho môžu na vlastnú žiadosť absolvovať aj častejšie.
Program prevencie cervikálnej dysplázie umožňuje identifikovať oblasti patologicky zmeneného epitelu v skorých štádiách a včas prijať opatrenia na ich zastavenie. Stojí za zmienku, že skríning nie je 100% spôsob, ako zabrániť vzniku HPV (papilomavírusu), možno ho zastaviť iba očkovaním.
Vakcíny sú účinné proti všetkým onkogénnym infekčným a vírusovým agensom a odporúčajú sa ženám v reprodukčnom veku. Takéto opatrenia spolu s pravidelnou cytológiou významne znižujú počet prípadov rakoviny krčka maternice a vo všeobecnosti zachraňujú tisíce životov.
Prevencia cervikálnej dysplázie, respektíve jej prechodu do štádia III, teda pozostáva z nasledujúcich krokov:
- Včasná návšteva gynekológa, aspoň raz ročne.
- Komplexná liečba akéhokoľvek infekčného alebo vírusového patogénu.
- Zdravá strava a životný štýl vo všeobecnosti. Vzdanie sa škodlivých návykov - fajčenie, zneužívanie alkoholu, promiskuitné sexuálne vzťahy.
- Dodržiavanie základných pravidiel osobnej hygieny.
- Používanie bavlnenej spodnej bielizne, odmietnutie módnych experimentov so syntetickými tangami a iné „radosti“, ktoré často vedú k zápalovým procesom.
- Antikoncepcia ako bariéra proti infekciám, najmä pohlavne prenosným chorobám (STD).
- Očkovanie proti papilomavírusu.
- Pravidelné vyšetrenie maternice, krčka maternice a panvových orgánov (PAP test, cytológia, biopsia, ak je to indikované).
Odporúčania na prevenciu vzniku dysplastických patológií u žien rôznych vekových kategórií:
- Prvá preventívna prehliadka by sa mala uskutočniť najneskôr vo veku 20 – 21 rokov (alebo v prvom roku po začatí sexuálneho styku).
- Ak je Pap test negatívny, preventívna návšteva gynekológa by sa mala absolvovať aspoň raz za 2 roky.
- Ak má žena nad 30 rokov normálne výsledky Pap testov, stále musí navštíviť lekára aspoň raz za 3 roky.
- Dámy nad 65 – 70 rokov môžu prestať navštevovať gynekológa a vykonávať vyšetrenia, ak je cytológia v poriadku. Preventívne vyšetrenia by mali pokračovať v prípade častých pozitívnych Pap testov až do veku 50 – 55 rokov.
V mnohých rozvinutých krajinách existujú vzdelávacie programy pre obyvateľstvo, ktoré vykonávajú vysvetľujúcu prácu o hrozbe rakoviny a jej prevencii. Ani programy, ani nariadenia na vládnej úrovni však nemôžu nahradiť zdravý rozum a túžbu zachovať si vlastné zdravie. Preto by prevencia rakoviny krčka maternice a dysplastických zmien mala byť vedomou a dobrovoľnou záležitosťou, každá rozumná žena by mala chápať dôležitosť preventívnych prehliadok a pravidelne ich absolvovať, aby sa predišlo vážnym následkom.
Predpoveď
Cervikálna dysplázia ešte nie je rakovina, takáto diagnóza iba naznačuje riziko malignity patologického procesu. Podľa štatistík približne 25-30% pacientok, ktoré odmietli komplexnú liečbu a pravidelné vyšetrenia, končí na onkologickej klinike. Existujú aj iné, optimistickejšie čísla. 70-75% (niekedy aj viac) s pomocou diagnostiky, starostlivo zvoleného liečebného postupu vrátane radikálnych metód, sa úplne vylieči a potom podstupujú iba preventívne vyšetrenia. Je zrejmé, že prevažná väčšina žien je stále pozornejšia k svojmu zdraviu a úspešne prekonáva chorobu.
Aby boli informácie presvedčivejšie, formulujeme prognózu cervikálnej dysplázie nasledovne:
- Každý tretí pacient s diagnózou CIN nemal žiadne príznaky ochorenia. Dysplázia bola zistená náhodne počas bežného vyšetrenia lekárom.
- Moderná medicína dokáže úspešne bojovať proti rakovine krčka maternice za predpokladu, že patológia epitelovej výstelky krčka maternice je včas zistená.
- Chirurgická liečba pri diagnóze cervikálnej dysplázie je indikovaná v 80 – 85 % prípadov.
- Recidívy dysplastických procesov sú možné v 10-15% prípadov aj po úspešnej liečbe. Zvyčajne sa zistia počas preventívnych prehliadok 1,5-2 roky po operácii.
- Opakovaný výskyt patológie možno vysvetliť nepresnou excíziou oblasti s atypickými bunkami alebo v prípade pretrvávania papilomavírusu.
- Počas tehotenstva je možné dyspláziu prvého štádia neutralizovať silnou reštrukturalizáciou hormonálneho, imunitného a iných systémov ženy.
- Cervikálna dysplázia neovplyvňuje prirodzený pôrod a nie je prísnou indikáciou pre cisársky rez.
- Pri CIN v stredne ťažkom štádiu je prognóza viac než priaznivá. Iba 1 % pacientov pokračuje v liečbe kvôli transformácii patológie do štádií II a III.
- 10-15% žien s cervikálnou dyspláziou v štádiu II pokračuje v komplexnej terapii kvôli vývoju procesu do štádia III (k tomu dochádza do 2-3 rokov).
- Prechod dysplázie do štádia III a na rakovinu krčka maternice sa pozoruje u 25 – 30 % žien, ktoré nedostali liečbu, a u 10 – 12 % pacientok, ktoré podstúpili kompletný priebeh terapeutických opatrení.
- Viac ako 75 – 80 % žien, u ktorých je CIN diagnostikovaná v predčasnom štádiu, sa úplne uzdraví v priebehu 3 – 5 rokov.
Cervikálna dysplázia ako asymptomatický proces, ktorý sa vyvíja pomerne pomaly, zostáva pre gynekológov náročnou, ale prekonateľnou úlohou. Tento problém sa rieši obzvlášť úspešne za predpokladu, že žena chápe závažnosť ochorenia a vedome sa podrobuje včasným preventívnym vyšetreniam vrátane celej potrebnej sady diagnostických testov. CIN nie je onkológia, ale stále je prvým varovným signálom o hrozbe. Riziku sa ľahšie predchádza a neutralizuje sa na samom začiatku vývoja.

