Rubrofytóza kože nôh, rúk, tváre, nechtov
Last reviewed: 26.06.2018

Máme prísne pravidlá pre zdroje a odkazujeme iba na renomované lekárske stránky, akademické výskumné inštitúcie a, kedykoľvek je to možné, na lekársky recenzované štúdie. Upozorňujeme, že čísla v zátvorkách ([1], [2] atď.) sú klikateľné odkazy na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, zastaraný alebo inak pochybný, vyberte ho a stlačte Ctrl + Enter.
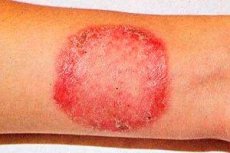
Rubrofitia (synonymum: rubromykóza) je najčastejšie plesňové ochorenie, ktoré postihuje hladkú pokožku, nechty na nohách, ruky a jemné ochlpenie.
Príčiny rubrofytózy
Pôvodcom ochorenia je huba Trichophyton rubrum. Táto infekcia predstavuje 80 – 90 % všetkých patogénov spôsobujúcich mykózu chodidiel. Infekcia prebieha rovnakým spôsobom ako pri atletickej nohe (pozri atletická noha).
Príznaky rubrofytózy
Rozlišujú sa tieto formy rubromykózy: rubromykóza chodidiel, rubromykóza chodidiel a rúk, generalizovaná rubromykóza.
Onychomykóza chodidiel
Rubromykóza chodidiel je najčastejšia. Klinický obraz ochorenia začína léziou medziprstových záhybov chodidiel. Postupne sa proces šíri na kožu chodidiel a nechtových platničiek (onychomykóza).
Koža postihnutých chodidiel je stagnujúco hyperemická, mierne lichenifikovaná, kožný vzor je zvýraznený, povrch je zvyčajne suchý; v ryhách je pomerne dobre vyjadrené slizničné olupovanie alebo olupovanie vo forme malých krúžkov a útvarov s vrúbkovaným obrysom. Postupom času sa patologický proces na koži presúva na bočné a dorzálne plochy chodidiel. Subjektívne sa pozoruje svrbenie kože, niekedy neznesiteľné.
Patologický proces zvyčajne postihuje aj nechty na nohách.
Existujú tri typy poškodenia nechtovej platničky: normotrofické, hypertrofické a atrofické.
Pri normotrofickom type je nechtová platnička postihnutá z bočných (alebo voľných) okrajov vo forme bielych alebo žltkastých pruhov alebo rovnakých pruhov viditeľných v hrúbke nechtovej platničky.
Pri hypertrofickom type sa nechtová platnička zhrubne v dôsledku subunguálnej hyperkeratózy. Je matná, drobí sa od voľného okraja. V jej hrúbke sú viditeľné aj spomínané pruhy.
Pri atrofickom type je väčšina nechtovej platničky zničená a zostáva len čiastočne v nechtovom lôžku. Niekedy sa nechtová platnička môže oddeliť od nechtového lôžka onycholýzou.
Rubromykóza nôh a rúk
Táto forma rubromykózy sa vyskytuje u pacientov trpiacich mykózou chodidiel.
Klinický obraz rubromykózy na rukách je veľmi podobný prejavom rubromykózy nôh. Kožno-patologický proces je oveľa menej výrazný v dôsledku opakovaného umývania rúk počas dňa. Pozornosť upútava prítomnosť ložísk: ložiská s prerušovaným zápalovým hrebeňom pozdĺž obvodu a na chrbte ruky, červenkasto-modrasté pozadie kože dlaní. Na povrchu prvkov sa pozoruje olupovanie slizníc v rôznej miere závažnosti. Keď sú do patologického procesu zapojené nechtové platničky rúk, sú tiež postihnuté normotrofickým, hypertrofickým alebo atrofickým typom.
Generalizovaná rubromykóza
Generalizácia plesňovej infekcie sa pozoruje u pacientov trpiacich dlhodobo rubromykózou kože chodidiel alebo onychomykózou. Šírenie rubromykózy je uľahčené patológiou vnútorných orgánov, endokrinným systémom, nedostatočnosťou imunitného systému. Najčastejšie sú postihnuté veľké záhyby, najmä trieslovo-femorálne, zadok a holene, ale ložiská sa môžu nachádzať aj na iných miestach kože. Najprv sa objavia ružové alebo ružovočervené škvrny so zaoblenými obrysmi s modrastým odtieňom, jasne ohraničené od zdravej kože. Neskôr sa farba ložísk stáva žltočervenou alebo hnedou. Sú mierne infiltrované, ich povrch je pokrytý malými šupinami a pozdĺž obvodu sa nachádza prerušovaný vrúbkovaný hrebeň pozostávajúci z malých papúl, vezikúl a kôr. V dôsledku periférneho rastu a vzájomného splynutia škvrny zaberajú veľké plochy. Hlboké lézie červeného trichofytónu, najmä holení, zadku a predlaktí, sa považujú za folikulárno-nodulárnu variantu ochorenia. Vyrážka je sprevádzaná výrazným svrbením, proces je náchylný k relapsu, najmä v teplom období. Pri generalizovanej forme sú postihnuté jemné vlasy. Strácajú lesk, stávajú sa matnými, lámu sa (niekedy vo forme „čiernych bodiek“).
Veľký význam pri diagnostikovaní ochorenia má detekcia huby počas mikroskopického vyšetrenia patologického materiálu (šupiny, vellusové chĺpky) a výsev materiálu na živné médium za účelom získania kultúry červeného trichofytónu.
U väčšiny pacientov sa prejavy generalizovanej rubromykózy vyvíjajú po výskyte lézií kože a nechtov nôh (alebo nôh a rúk) po viac či menej dlhú dobu (od niekoľkých mesiacov do 5-10 rokov alebo viac) na pozadí patológie vnútorných orgánov, endokrinného a nervového systému, trofických porúch kože alebo v dôsledku iných zmien v tele. Napríklad rozvoj generalizovaných prejavov rubromykózy je často uľahčený dlhodobou liečbou antibiotikami, cytostatickými a steroidnými liekmi.
Trichophyton rubra spôsobuje povrchové aj hlboké lézie hladkej kože, ktoré sa niekedy pozorujú u toho istého pacienta. Súčasne sa teda môžu vyskytnúť vyrážky v oblasti trieslových a intergluteálnych záhybov a hlboké (nodulárne-nodulárne) lézie na holeniach alebo iných oblastiach kože.
Hlboké lézie červeného grichophytonu, najmä na holeniach, zadku a predlaktiach, sa považujú za folikulárno-nodulárnu variantu ochorenia. Pri tejto forme sa spolu s papulo-folikulárnymi prvkami nachádzajú aj hlbšie prvky, ktoré majú tendenciu sa zoskupovať, sú umiestnené vo forme oblúkov, otvorených dráh a girland. Vyrážka je sprevádzaná výrazným svrbením. Proces má tendenciu k relapsu, najmä v teplom období. Ložiská tejto formy rubromykózy môžu simulovať induratívny erytém Bazina, nodulárny erytém, papulonekrotickú tuberkulózu (v mieste ložísk často zostávajú jazvové zmeny), nodulárnu vaskulitídu, hlbokú pyodermiu, leukemidózy a prejavy iných dermatóz. Napríklad, keď je rubromykóza lokalizovaná na koži tváre, lézie môžu veľmi pripomínať lupus erythematosus, tuberkulózny lupus, prejavy stafylokokovej sykózy a u starších ľudí dokonca aj pigmentovú xerodermiu.
Generalizovaná rubromykóza sa môže určite vyskytnúť aj bez tvorby hlbokých ložísk. V takýchto prípadoch sa lézie v klinických prejavoch môžu veľmi podobať ekzému, neurodermatitíde, parapsoriáze, psoriáze, anulárnemu granulómu, Devergieho lichen pilaris atď. Možno pozorovať aj exsudatívne prejavy rubromykózy - drobné vezikulárne vyrážky a kôry na nohách, rukách a iných oblastiach kože.
Treba poznamenať, že pri exsudatívnych prejavoch rubromykózy sa u mnohých pacientov môžu na koži trupu a končatín vyvinúť sekundárne (alergické) vyrážky, ktoré neobsahujú hubové prvky.
Najčastejšie formy rubromykózy sú tie, kde sú lézie tmavočervené (často s modrastým odtieňom), splývajú navzájom a majú viac či menej výrazné olupovanie na povrchu. Medzi klinické varianty ochorenia patrí mykotická erytrodermia a palmárno-plantárno-inguinálno-gluteálny syndróm. Tento syndróm, ktorý sa pozoruje u mnohých pacientov s generalizovanou rubromykózou, zvyčajne postihuje kožu chodidiel, dlaní a nechtových platničiek.
Lézie veľkých záhybov - intergluteálnych, inguinálno-femorálnych, kože zadku, pod mliečnymi žľazami sa zvyčajne vyskytujú po viac či menej dlhej existencii ložísk mykózy na chodidlách a dlaniach. Ložiská akoby vychádzali z hĺbky veľkých záhybov a šírili sa do vnútorných kvadrantov zadku a potom do vonkajších. Povrch ložísk je žltočervený alebo hnedý. Sú mierne infiltrované, mierne šupinaté. Okraje ložísk sú mierne vyvýšené, majú prerušovaný vrúbkovaný hrebeň pozostávajúci z malých papúl a kôr. Hrebeň má zvyčajne intenzívnejší červeno-modrastý odtieň ako samotná lézia.
Diagnostika rubrofytózy
Veľký význam pri diagnostikovaní ochorenia má detekcia huby počas mikroskopického vyšetrenia patologického materiálu (šupiny, vellusové chĺpky) a výsev materiálu na živné médium za účelom získania kultúry červeného trichofytopu.
Diagnóza rubromykózy chodidiel (alebo chodidiel a rúk) je založená na pomerne charakteristickom klinickom obraze a detekcii hubových prvkov v ložiskách. Často je však, najmä v prípade latentnej alebo atypicky sa vyskytujúcej rubromykózy, pre stanovenie diagnózy rozhodujúci výsledok kultivačných štúdií. Tieto štúdie sú obzvlášť dôležité pri dyshidrotických formách rubromykózy, ktoré sú veľmi podobné (ak nie klinicky identické) epidermofytóze chodidiel spôsobenej Trichophyton interdigitale.
Čo je potrebné preskúmať?
Ako preskúmať?
Odlišná diagnóza
Pri diferenciálnej diagnostike rubromykózy je potrebné mať na pamäti povrchovú (antropofilnú) trichofytózu, ako aj obmedzené formy infiltratívno-hnisavej (zoofilnej) trichofytózy. Treba tiež pamätať na to, že pomerne zriedkavo pozorované lézie pokožky hlavy pri rubromykóze sa môžu podobať ložiskám mikrospórie.
Diferenciálna diagnóza rubromykózy chodidiel (alebo chodidiel a rúk) by sa mala najskôr vykonať s epidermofytózou chodidiel (a epidermofytidami), trichofytózou spôsobenou hubami antropofilnej skupiny, palmárno-plantárnou hyperkeratózou, psoriázou a ekzémom tejto lokalizácie.
Treba mať na pamäti, že lézie medzizubných záhybov a nechtových platničiek môžu byť spôsobené kvasinkovými hubami rodu Candida, plesňami a inými dermatofytmi.
Komu sa chcete obrátiť?
Liečba rubrofytózy
Liečba atletickej nohy a rubrofitie by mala byť etiotropná, patogenetická a symptomatická. Liečba by mala začať externou terapiou. Pri akútnych zápalových procesoch s mokvaním sa predpisujú lotiony s 2% rezorcinolu, kyseliny boritej, 0,25% dusičnanu strieborného. Obal vezikúl (pľuzgierov) sa prepichne ihlou alebo odreže nožnicami, pričom sa dodržiavajú aseptické pravidlá. Potom sa použijú roztoky anilínových farbív (farba Costellani, metylénová modrá, brilantná zelená atď.). Na etiotropnú liečbu sa predpisujú krémy a masti obsahujúce antimykotiká (1% krém alebo derm-gél lamisil, travogen, zalain atď.). V prípade závažného zápalu a pridania sekundárnej infekcie sa spolu s antimykotikami (travokort, gentriderm, triderm atď.) predpisujú masti alebo krémy obsahujúce kortikosteroidy a antibiotiká. Na vysušenie ložísk mokvajúceho sa moču sa široko používa antimykotikum - nitrofungín-neo vo forme roztoku a spreja. Lamisil sa používa vo forme derm-gelu alebo 1% krému jedenkrát denne počas 7 dní. Pri použití zmiešaných foriem Lamisilu sa do konca liečby u pacientov s mykózou nôh klinické zotavenie vyskytlo u 82 %, mykologické u 90 % pacientov. Do konca druhého týždňa sa klinické a mykologické zotavenie zaznamenalo u všetkých pacientov. Podľa mnohých vedcov je takýto výrazný účinok spôsobený lipofilnými a keratofilnými vlastnosťami lieku, rýchlym prenikaním a dlhodobým udržiavaním vysokej koncentrácie terbinafínu v keratinizovanej koži. Lamisil sa môže použiť pri mykóze nôh komplikovanej sekundárnou infekciou, pretože sa preukázalo, že liek má protizápalovú aktivitu ako cykloripoxolamín a antibakteriálny účinok ako 0,1% gentamicipový krém.
Pri erytematózno-dlaždicovej forme mykózy chodidiel, sprevádzanej prasklinami, prispieva používanie Lamisilu vo forme 1% krému počas 28 dní nielen ku klinickému a mykologickému vyliečeniu, ale aj k hojeniu povrchových a hlbokých prasklín. Preto má Lamisil okrem antimykotických, antibakteriálnych a protizápalových vlastností aj schopnosť stimulovať regeneračné procesy v pokožke.
Systematická symptomatická liečba zahŕňa použitie desenzibilizujúcich, antihistaminík, sedatívnych látok a vitamínov, pretože pôvodcovia tejto plesňovej infekcie majú výrazné antigénne vlastnosti.
Ak externé látky nepôsobia účinne, mali by ste prejsť na užívanie systémových antimykotík.
V súčasnosti sa ako etiotropné látky používajú nasledujúce systémové antimykotiká: terbinofín (Lamisil), itrakonazol (Tecnazol, Orungal), griseofulovín atď.
Lamisil na mykózu nôh bez poškodenia nechtovej platničky sa predpisuje v dennej dávke 250 mg počas 14 dní. Pri mykóze nôh sa itrakonazol (teknazol, orungal) používa v dávke 100 mg jedenkrát denne počas 15 dní.
Pri onychomykóze nôh sa Lamisil predpisuje v dávke 250 mg denne počas 3 mesiacov a pri onychomykóze rúk počas 1,5 mesiaca. Itrakopazol (Teknazol, Orungal) sa používa v dávke 200 mg 2-krát denne počas jedného týždňa (jedna kúra), potom sa urobí 3-týždňová prestávka. Pri onychomykóze nôh sa predpisujú 3 kúry a pri onychomykóze rúk 2 kúry.
Vzhľadom na výrazné alergénne vlastnosti patogénu je potrebné predpísať (najmä v prítomnosti mycídov) desenzibilizačné látky a antihistaminiká, sedatíva, vitamíny skupiny B, rutín, kyselinu askorbovú. V prípade sekundárnej pyogénnej infekcie sú indikované krátkodobé kúry širokospektrálnych antibiotík.
Je potrebné vylúčiť sprievodné ochorenia (diabetes mellitus, endokrinné, imunitné poruchy, zhoršená mikrocirkulácia dolných končatín atď.).
Všeobecná prevencia si vyžaduje hygienickú údržbu a pravidelnú dezinfekciu kúpeľní (podláh, koberčekov, drevených roštov a podložiek, lavíc, umývadiel), spŕch a bazénov, lekárske prehliadky personálu, ktorý ich obsluhuje, včasnú liečbu a lekárske vyšetrenia pacientov. Osobná prevencia spočíva v nosení iba vlastnej obuvi, dodržiavaní pravidiel osobnej hygieny pokožky chodidiel a dezinfekcii obuvi. Vložku a podšívku topánky utrite vatovým tampónom namočeným v 25% roztoku formalínu alebo 0,5% roztoku chlórhexidín biglukonátu. Potom topánky vložte na 2 hodiny do polyetylénového vrecka a nechajte vyschnúť na vzduchu. Ponožky a pančuchy dezinfikujte varením počas 10 minút. Aby ste predišli recidívam epidermofytózy, po vymiznutí príznakov ochorenia namažte pokožku chodidiel antimykotickými prostriedkami počas 2-3 týždňov. Na preventívne účely sa nitro-fungin-neo široko používa vo forme roztoku alebo spreja.

 [
[