Lekársky expert článku
Nové publikácie
Erythema migrans
Posledná kontrola: 29.06.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
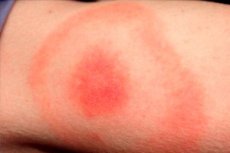
Posledné mesiace jari, leta a teplej jesene sú obdobím aktivity mnohých druhov hmyzu vrátane kliešťov rodu Ixodidae. V súlade s tým je to aj obdobie vrcholného výskytu infekcií prenášaných týmito kliešťami. Za najčastejšiu takúto infekciu sa považuje lymská borelióza, kliešťami prenášaná borelióza alebo lymská borelióza. Typickým príznakom tejto patológie je erythema migrans, kožný prejav ochorenia, ktorý sa vyskytuje v oblasti uhryznutia infikovaného kliešťa. Patogén preniká do ľudskej kože so slinnou tekutinou hmyzu. Infekcia sa diagnostikuje a lieči na infekčnom oddelení pomocou antibiotík a symptomatickej liečby. [ 1 ]
Epidemiológia
Erythema migrans je infekčné kožné ochorenie, ktoré vzniká najmä po uštipnutí hmyzom prenášajúcim boreliózu. Infekcia sa šíri veľmi rýchlo, takže erytém má tendenciu sa rýchlo zväčšovať.
Ochorenie sa vyvíja bez ohľadu na vek, rasu alebo pohlavie človeka. Väčšina prípadov sa vyskytuje u ľudí vo veku od 21 do 60 rokov.
Najčastejším miestom vzniku erythema migrans je horná a dolná časť trupu, hlava a horné končatiny.
Migračný erytém je počiatočným štádiom boreliózy, ktorá je endemická v Spojených štátoch, Austrálii, európskych krajinách a na Sibíri. Vo veľkej väčšine prípadov je ochorenie registrované počas teplého obdobia.
Prvý opis erythema migrans urobil pred viac ako storočím lekár Afzelius a o niečo neskôr Dr. Lipschutz. Podstata ochorenia však bola objasnená až relatívne nedávno - v 70. - 80. rokoch 20. storočia, keď bol pôvodca izolovaný a infekcia borelióza opísaná. Doteraz je erythema migrans prakticky spojený s touto infekciou a považuje sa za druh indikátora lymskej boreliózy (druhý názov boreliózy).
Príčiny migrujúci erytém
Najčastejším pôvodcom erythema migrans je spirocheta rodu Borrelia, ktorá priamo súvisí s kliešťami rodu Ixodes. Spolu so slinnými sekrétmi hmyzu počas uhryznutia sa spirocheta dostáva do ľudských tkanív. Na koži v postihnutej oblasti sa vyvíjajú charakteristické znaky.
Z oblasti prieniku s prietokom lymfy a krvi sa infekcia šíri do vnútorných orgánov, kĺbov, lymfatických uzlín a nervového systému. Mŕtve spirochety uvoľňujú do tkanív endotoxickú látku, čo so sebou prináša množstvo imunopatologických procesov.
Vo všeobecnosti môžeme vymenovať dve základné (najčastejšie) príčiny vzniku erythema migrans a všetky sú spôsobené napadnutím roztočmi:
- Uhryznutie infikovaným kliešťom Ixodes dammini alebo pacificus;
- Uhryznutie kliešťom osamelým hviezdicovým alebo Amblyomma americanum.
Kliešť sa môže „prisať“ na kožu človeka počas prechádzky v parku alebo lese. Tento hmyz môže žiť v tráve, na kríkoch a stromoch, ako aj byť prenášaný vtákmi, hlodavcami a inými zvieratami. Prenášači infekcie sú pomerne rozšírení: v našej krajine sa nachádzajú takmer všade, najmä v letnom období. [ 2 ]
Rizikové faktory
Hlavnú rizikovú skupinu pre rozvoj erythema migrans možno opísať ako pracovníkov lesníckych organizácií, poľovníkov a rybárov, ľudí pracujúcich na dachových pozemkoch, v záhradách a zeleninových záhradách, ako aj tých, ktorí pravidelne navštevujú lesné plantáže, aby zbierali bobule a divo rastúce byliny.
Uhryznutie kliešťami a vznik erythema migrans môžu postihnúť tak turistov, ako aj bežných dovolenkárov, ktorí radi trávia svoj voľný čas v prírode. Odborníci neodporúčajú navštevovať oblasti s možným výskytom hmyzu bez mimoriadnej potreby, najmä v období od mája do júla. Ak stále musíte ísť do lesa, je vhodné zvoliť si vychodené chodníky bez toho, aby ste sa ponárali do húštin. Mimochodom, kliešte sú viditeľnejšie na svetlých odevoch.
Imunitná obrana človeka má veľký význam pri vzniku erythema migrans. Na pozadí silnej imunity sa erytém často neprejavuje: to však neznamená, že vstup pôvodcu boreliózy do tkanív nespôsobí infekciu a ďalší rozvoj infekčno-zápalového procesu. [ 3 ]
Patogenézy
Pôvodcom infekcie erythema migrans je najčastejšie gramnegatívna baktéria Borrelia spirochete, ktorú prenášajú infikované kliešte.
V prírode tento hmyz zvyčajne žije v lesoparkoch, na brehoch riek a jazier, v blízkosti masívnych trávnatých a kvetinových plantáží. Človek sa môže nakaziť uhryznutím: práve z tohto miesta na koži sa začína vývoj erythema migrans. Nezáleží na tom, ako rýchlo sa kliešť z tela odstráni: infekcia sa do tela dostane okamžite v momente uhryznutia spolu so slinnými sekrétmi hmyzu.
Počas útoku roztoč uhryzne kožu a naruší jej celistvosť. Časť patogénu sa usadí priamo v rane, zvyšok sa šíri krvným obehom a lymfatickým tokom po celom tele a zostáva v lymfatických uzlinách.
Erythema migrans sa považuje za jednoznačný a typický príznak nástupu boreliózy alebo lymskej boreliózy. Rozšírenie klinického obrazu s nástupom multiorgánového postihnutia sa pozoruje približne štyri týždne po nástupe erytému. Avšak približne 30 % pacientov s boreliózou erythema migrans neprejavuje. Odborníci to pripisujú individuálnym zvláštnostiam ľudskej imunity, ako aj objemu infiltrovanej infekcie a virulencii baktérií.
Infekčný agens preniká do tkanív a do najhlbších vrstiev - vďaka lymfatickým cievam. Vyvíja sa zápalový proces s alergickou zložkou. Vyskytujú sa exsudatívne, proliferatívne procesy za účasti buniek ochranného a retikuloendotelového systému, lymfocytov a makrofágov. Patogén je viazaný, pretože ho štruktúry vnímajú ako cudzí agens. Súčasne sa stimuluje proliferácia buniek a poškodenie tkaniva v oblasti uhryznutia sa hojí.
Priamo migrujúci erytém je dôsledkom nadmernej reakcie kožnej cievnej siete, inhibície krvného obehu a zvýšeného tlaku plazmy na kapiláry. V dôsledku toho sa určité množstvo plazmy uvoľní do dermy, začne sa tvoriť edém a vytvorí sa škvrna vyčnievajúca nad zdravú kožu. Ďalej do dermy dochádza k migrácii T-lymfocytov cievneho systému: vykonávajú kontrolu nad „nepozvanými hosťami“ a ničia zostávajúci patogén. Erytém vzniká v centrálnej zóne uhryznutia. V oblasti pôvodnej lézie zápalová reakcia ustupuje a okraje sa naďalej zväčšujú na úkor T-lymfocytov a bunkových štruktúr dermy. Migrujúci erytém má tendenciu sa zväčšovať odstredivo.
Príznaky migrujúci erytém
Na koži v mieste uhryznutia sa vytvorí červenkastá papula, ktorá sa denne zväčšuje v priemere („šíri“). Toto zväčšenie môže trvať jeden až niekoľko týždňov. Priemer škvrny často presahuje 50 mm. Ako sa papula zväčšuje, stredná časť erytému bledne.
Podobná reakcia sa vyskytuje aj v oblasti uhryznutia: najčastejšie sú postihnuté horná časť trupu, zadok a končatiny. Okraje miesta sú zvyčajne sploštené, bez známok olupovania. Patológia sa takmer nikdy nenachádza na plantárnych a dlanových plochách.
Chronický erythema migrans je typ infekčnej dermatózy spôsobenej boreliózou, ktorá sa dostala do tkanív po uhryznutí kliešťom. Niektoré obete majú okrem erythema migrans aj závažnejšie prejavy ochorenia, najmä meningitídu.
Miesto uhryznutia je zvyčajne fialovočervenkastá škvrna, ktorá sa prejaví po určitom čase od lézie. Patologický prvok sa rýchlo rozširuje a nadobúda oválny, polkruhový alebo prstencový tvar. Priemerná veľkosť škvrny je 50 – 150 mm. Človeka spravidla uhryzne iba jeden hmyz, takže škvrna je zvyčajne jediná.
Subjektívne pocity väčšinou chýbajú, na pozadí začervenania kože nie sú žiadne sťažnosti. Po určitom čase erythema migrans postupne mizne a často zanecháva zvláštnu stopu vo forme pigmentovanej škvrny, ktorá sa časom tiež splošťuje a zosvetľuje.
Jednotliví pacienti sa môžu sťažovať na brnenie, mierne svrbenie a celkový stav nepohodlia. Ak sa pridajú komplikácie, klinický obraz sa rozšíri a doplní sa o nové relevantné príznaky. [ 4 ]
Prvé príznaky
Erythema migrans prenášaný kliešťami sa zvyčajne objaví 3 až 30 dní po uhryznutí kliešťom. V niektorých prípadoch však môže inkubačná doba trvať až 90 dní.
Oblasť erytému má vzhľad ružovkastej alebo červenkastej škvrny s papulou v oblasti uhryznutia hmyzom. Útvar má malú konvexnosť, obrys sa neustále zväčšuje a mení. Pri dotyku môžete cítiť mierne teplo. S jeho zväčšovaním sa centrálna zóna stáva svetlejšou, erytém nadobúda vzhľad prstenca. Počiatočné štádium u jednotlivých pacientov môže byť sprevádzané miernym svrbením, bolestivým nepohodlím.
Medzi ďalšie príznaky na pozadí môžu patriť:
- Poruchy spánku;
- Mierne zvýšenie teploty;
- Slabosť, neustály pocit únavy;
- Bolesť hlavy, závraty.
Etapy
Erythema migrans pri lymskej borelióze má 3 štádiá:
- Lokalizované skoro;
- Rozšírené skoro;
- Neskoro.
Medzi skorým a neskorým štádiom zvyčajne uplynie čas bez zjavných symptomatických prejavov.
Rozoberme si každú z fáz samostatne.
- Erythema migrans pri borelióze je základným skorým príznakom a vyskytuje sa u väčšiny pacientov. Začiatkom jeho vývoja je výskyt červenkastej škvrny podobnej papule v oblasti kože po uhryznutí kliešťom. Príznak sa objaví približne mesiac po uhryznutí, ale môže sa objaviť aj skôr - dokonca na tretí alebo štvrtý deň. Je dôležité, že nie všetci pacienti vedia, že boli napadnutí hmyzom: mnohí si to neuvedomujú, a preto spočiatku nevenujú pozornosť začervenaniu. Postupom času sa začervenané miesto „rozšíri“, medzi centrálnou a periférnou časťou sa vytvorí zóna lesku. Stred je niekedy zhrubnutý. Ak sa erythema migrans nelieči, zvyčajne ustúpi do približne jedného mesiaca.
- Rozptýlené skoré štádium vykazuje známky šírenia patogénu po celom tele. Po ukončení prvého štádia a vymiznutí erythema migrans, ktorý nebol správne liečený, sa na koži objavujú početné sekundárne elementy v tvare prstenca bez zhutnenej centrálnej časti. Okrem toho sa objavuje neuromyalgia a príznaky podobné chrípke (celková nevoľnosť, stuhnutosť okcipitálnych svalov a horúčka). Takéto príznaky niekedy pretrvávajú niekoľko týždňov. Vzhľadom na nešpecifickosť klinického obrazu je ochorenie často nesprávne diagnostikované, takže liečba je predpísaná nesprávne. U niektorých pacientov sa okrem vyššie uvedených príznakov vyskytujú bolesti bedrovej chrbtice, dyspepsia, bolesť hrdla, zväčšenie sleziny a lymfatických uzlín. Klinický obraz druhého štádia erythema migrans je často nestabilný a rýchlo sa mení, ale konštantnými príznakmi sú celkové zhoršenie zdravotného stavu a strata sily, ktoré trvajú pomerne dlho - viac ako mesiac. U niektorých pacientov sa vyskytuje fibromyalgický syndróm charakterizovaný rozsiahlou bolesťou a únavou. Bezprostredne sa môžu príznaky erythema migrans na koži znova objaviť, ale v ľahšej variácii. Neurologické poruchy sa pripájajú (približne v 15 % prípadov) a predchádzajú rozvoju artritídy. Najčastejšie sú takéto poruchy reprezentované lymfocytovou meningitídou, kraniálnou neuritídou, radikuloneuropatiami. Poruchy myokardu (myoperikarditída, atrioventrikulárne blokády) sa pozorujú v menej ako 10 % prípadov.
- Ak sa neposkytne ďalšia liečba, erythema migrans a infekčné lézie prechádzajú do ďalšieho, neskorého štádia, ktoré sa vyvíja niekoľko mesiacov alebo dokonca rokov po lézii prenášanej kliešťami. U väčšiny pacientov sa vyvinie artritída, kĺby opuchnú a budú bolestivé. Možný je vznik a dokonca prasknutie Bakerových cýst. Medzi bežné príznaky ochorenia patrí celková nevoľnosť, slabosť, mierne zvýšenie teploty. Pri ďalšej absencii terapie sa vyvíja atrofia vo forme chronickej akrodermatitídy, polyneuropatie, encefalopatie.
Formuláre
Erytém je abnormálne sčervenanie kože alebo červenkasté vyrážky spôsobené zvýšeným prietokom krvi do kapilár – a nie vo všetkých prípadoch je problém spôsobený vstupom spirochét Borrelia do tkanív. Erythema migrans sa delí na niekoľko druhov a každý má svoje špecifické príznaky a príčiny.
- Darierov migrujúci erytém je zriedkavé a málo pochopené ochorenie. Prejavuje sa na pozadí príznakov exacerbácie latentnej vírusovej infekcie vyvolanej vírusom Epstein-Barrovej. Patogenéza tohto typu erytému je stále nejasná.
- Migrujúci erythema nodosum je špecifický typ zápalového procesu v tukovom tkanive (panikulitída), ktorý sa vyznačuje výskytom hmatateľných bolestivých podkožných uzlíkov červenkastého alebo fialovočerveného odtieňa, častejšie v dolných končatinách. Patológia vzniká v dôsledku provokácie systémového ochorenia streptokokovou infekciou, enterokolitídou a sarkoidózou.
- Nekrolytický erythema migrans je vyvolaný vývojom glukagonómu, ktorý vzniká z α-buniek pankreasu u pacientov s diabetes mellitus. Patológia sa prejavuje cyklickou erytematóznou vyrážkou s povrchovými pľuzgiermi na okrajoch, sprevádzanou pocitom svrbenia alebo pálenia. Histologické vyšetrenie určuje nekrózu horných epidermálnych vrstiev s opuchom a nekrotizovanými keratinocytmi.
- Erythema migrans Afzelius Lipschutz je najbežnejším typom patológie, ktorá je počiatočným štádiom vývoja kliešťovej boreliózy (Lymskej boreliózy).
- Gammelov erythema migrans je špecifická kožná vyrážka, svrbivá, pruhovaná, girlandovitá, ktorá sa vyskytuje na pozadí onkologických procesov v tele. Erytém má vzhľad stoviek prstencovitých prvkov pripomínajúcich urtikáriu, ale roztrúsených po celom trupe. Škvrna je často podobná porezaniu stromom alebo tigrej koži. Hlavným znakom ochorenia je rýchla zmena obrysov, čo plne odôvodňuje názov migračné (premenlivé) začervenanie.
Komplikácie a následky
Erythema migrans najčastejšie ustúpi približne mesiac po nástupe (niekedy až po niekoľkých mesiacoch). Na koži pretrvávajú prechodné olupovanie, pigmentované škvrny. Pacient bude nejaký čas pociťovať mierne svrbenie, necitlivosť a zníženú citlivosť na bolesť.
Ak sa erythema migrans nelieči alebo sa lieči nesprávne, patológia sa transformuje do chronickej formy: rastúci zápalový proces prispieva k rozvoju atrofických a degeneratívnych porúch - predovšetkým v nervovom systéme. Pacienti začínajú mať problémy so spánkom, zhoršuje sa pozornosť a pamäť, dochádza k emocionálnej labilite, neustálemu pocitu úzkosti. Keďže takéto reakcie sú dôsledkom demyelinizácie nervových vlákien, u pacienta progreduje encefalomyelitída, vyvíja sa encefalopatia s epileptickými záchvatmi. Môžu byť postihnuté aj hlavové nervy (optický, vestibulo-kochleárny). Patologické príznaky, ako je tinnitus, závraty, znížená zraková ostrosť, skreslenie zrakového vnímania. Pri ďalšom poškodení miechy, dochádza k narušeniu citlivosti a necitlivosti v ktoromkoľvek zo stavcov.
Diagnostika migrujúci erytém
Diagnózu erythema migrans stanovuje lekár špecializujúci sa na infekčné choroby, pričom berie do úvahy informácie získané vyšetrením a pohovorom s pacientom. Vo väčšine prípadov stačí na stanovenie diagnózy vizuálne vyšetrenie, najmä v prípade preukázaného uhryznutia kliešťom. V skorom štádiu nie je laboratórna diagnostika taká informatívna, pretože erythema migrans sa zistí skôr, ako sa objavia pozitívne výsledky sérologických testov. [ 5 ]
Na potvrdenie infekčnej povahy ochorenia sa vykonávajú krvné testy (protilátky proti boréliám, enzýmovo-imunoanalýza alebo ELISA). Štúdia sa považuje za pozitívnu, ak sa zistia nasledujúce indikátory:
- IgM proti boréliám je 1:64 alebo viac;
- IgG proti boréliám je 1:128 alebo viac.
Takéto štúdie nie sú vždy orientačné, preto sa vykonávajú niekoľkokrát s určitým časovým intervalom.
V oblastiach s endemickým výskytom lymskej boreliózy sa mnoho pacientov obracia na lekárov s podobnými príznakmi ochorenia, ale bez dôkazov erythema migrans. U takýchto jedincov môže zvýšený titer IgG oproti normálnemu titru IgM naznačovať prekonanú infekciu, ale nie akútnu alebo chronickú infekciu. Takéto prípady môžu viesť k dlhotrvajúcej a zbytočnej antibiotickej liečbe, ak sa nesprávne interpretujú.
Inštrumentálna diagnostika zahŕňa mikroskopiu rôznych biomateriálov: krvi, mozgovomiechového moku, lymfy, intraartikulárnej tekutiny, vzoriek tkanivovej biopsie atď. Kultivačné testy sú pomerne zriedkavé, pretože klíčenie kultúr boreliózy je pomerne pracný a časovo náročný proces.
Ak sa neobjaví vyrážka vo forme erythema migrans, je ťažšie stanoviť správnu diagnózu.
Odlišná diagnóza
V závislosti od klinických prejavov sa erythema migrans často musí odlišovať od iných ochorení:
- Akútna respiračná infekcia;
- Ružový šindeľ;
- Opuch erytematózneho typu;
- Alergický proces v reakcii na uštipnutie hmyzom.
V juhoamerických štátoch a na atlantickom pobreží môže uštipnutie hmyzom Amblyomma americanum spôsobiť vyrážku podobnú erythema migrans sprevádzanú nešpecifickými systémovými príznakmi. Vznik boreliózy je však v tejto situácii vylúčený.
Komu sa chcete obrátiť?
Liečba migrujúci erytém
Pacienti so stredne ťažkým alebo komplikovaným priebehom erythema migrans sú prijatí na oddelenie infekčných chorôb na ústavnú liečbu. Ľahké prípady môžu byť liečené ambulantne.
Na neutralizáciu infekčného pôvodcu ochorenia sa používajú antibiotiká tetracyklínovej skupiny alebo polosyntetické penicilíny (injekcie a vnútorné podávanie liekov). Pri chronickom erythema migrans je vhodné použiť cefalosporínové lieky najnovšej generácie (najmä ceftriaxón ). [ 6 ]
Je povinné vykonávať symptomatickú liečbu:
- Detoxikačná liečba, úprava acidobázickej rovnováhy (podávanie glukózo-soľných roztokov);
- Liečba proti edému (podávanie diuretík vo forme Furosemidu, Reoglumanu).
Na optimalizáciu kapilárneho krvného obehu v tkanivách predpíšte:
- Kardiovaskulárne lieky ( Cavinton, Trental, Instenon);
- Antioxidanty (tokoferol, kyselina askorbová, aktovegin );
- Nootropiká, vitamíny skupiny B;
- Lieky proti bolesti a protizápalové lieky ( indometacín, paracetamol, meloxikam);
- Lieky optimalizujúce neuromuskulárne procesy (Proserin, Distigmín).
Liečba je dlhodobá, predpisuje ju lekár individuálne.
Prevencia
Základné metódy prevencie erythema migrans sú rovnaké ako metódy prevencie infekcie boreliózou.
Pri práci alebo odpočinku vonku, prechádzkach v parku alebo lesnom páse je potrebné dbať na správny výber oblečenia. Povinné je používať pokrývku hlavy, či už je to klobúk, panama alebo šál. Oblečenie je lepšie voliť svetlé farby s dlhými rukávmi. Ideálne je, ak budú manžety v oblasti rúk a holení husté, na gumičke. Topánky by mali byť uzavreté.
Na oblečenie a odkryté časti tela (okrem tváre) sa odporúča aplikovať špeciálne repelenty - vonkajšie prípravky, ktoré odpudzujú hmyz vrátane kliešťov.
Keď sa vrátite domov – po prechádzke, odpočinku alebo po pracovnej zmene – mali by ste si starostlivo skontrolovať oblečenie, telo a vlasy, či sa v nich nenachádzajú kliešte.
Je tiež potrebné poznať základné pravidlá pre odstránenie hmyzu, ak prenikne do tela. Kliešť by sa mal pevne uchopiť v mieste jeho preniknutia do kože pomocou čistej pinzety alebo len čistými prstami držať hmyz v pravom uhle, otočiť ním a vytiahnuť. Miesto uhryznutia by sa malo ošetriť antiseptickým roztokom (napríklad akýmkoľvek alkoholovým mliekom, vodkou atď.). Je vhodné vložiť kliešťa do čistej nádoby a odniesť ho na najbližšiu hygienicko-epidemiologickú stanicu (SES), aby sa posúdila pravdepodobnosť infekcie. Ak nie je možné hmyz vyšetriť, spáli sa.
Výsledná rana sa pravidelne kontroluje a počas štyroch týždňov sa meria telesná teplota. To je nevyhnutné na včasné zistenie prvých príznakov patológie. Ak sa v postihnutej oblasti zistia takéto príznaky, je potrebné vyhľadať lekára:
- Sčervenanie s jasne vyznačenými obrysmi, s priemerom 30 mm alebo viac;
- Bolesť hlavy, závraty neznámeho pôvodu;
- Bolesť bedrovej chrbtice;
- Zvýšenie teploty nad 37,4 °C.
Niektorí odborníci odporúčajú profylaktické podávanie antibiotík (penicilín, tetracyklínová séria, cefalosporíny) po uhryznutí kliešťom:
- Do piatich dní, ak sa antibiotická liečba začala od prvého dňa uhryznutia;
- Do 14 dní, ak od uhryznutia uplynuli tri alebo viac dní.
Samopodávanie antibiotík je neprijateľné: lieky predpisuje lekár infekčných chorôb na základe podozrení a symptómov.
Predpoveď
Prognóza pre život je priaznivá. Ak sa však ochorenie nelieči, môže sa stať chronickým s ďalším poškodením nervového systému, kĺbov, so zníženou pracovnou schopnosťou a invaliditou. V mnohých prípadoch musia pacienti obmedziť svoju profesionálnu činnosť, ak je sprevádzaná nadmerným zaťažením postihnutých orgánov.
Moderný prístup k liečbe erythema migrans vždy predpokladá komplexný účinok: práve za takýchto podmienok môžeme hovoriť o najväčšej účinnosti a priaznivej prognóze pre pacientov.

