Lekársky expert článku
Nové publikácie
Mitrálna stenóza
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Mitrálna stenóza je zúženie mitrálneho otvoru, ktoré bráni prietoku krvi z ľavej predsiene do ľavej komory. Najčastejšou príčinou je reumatická horúčka. Príznaky sú rovnaké ako pri srdcovom zlyhaní. Úvodný tón a diastolický šelest sa stanovujú objektívne. Diagnóza sa stanovuje fyzikálnym vyšetrením a echokardiografiou. Prognóza je priaznivá. Liečba mitrálnej stenózy zahŕňa diuretiká, beta-blokátory alebo blokátory kalciových kanálov znižujúce srdcovú frekvenciu a antikoagulanciá. Chirurgická liečba závažnejších prípadov mitrálnej stenózy pozostáva z balónikového valvulotómie, komisurotomie alebo náhrady chlopne.
Epidemiológia
Mitrálna stenóza je takmer vždy dôsledkom akútnej reumatickej horúčky. Výskyt sa výrazne líši: v rozvinutých krajinách sa pozoruje 1 – 2 prípady na 100 000 obyvateľov, zatiaľ čo v rozvojových krajinách (napríklad v Indii) sa reumatické defekty mitrálnej chlopne pozorujú v 100 – 150 prípadoch na 100 000 obyvateľov.
Príčiny mitrálna stenóza
Mitrálna stenóza je takmer vždy dôsledkom akútnej reumatickej horúčky (RF). Izolovaná, „čistá“ mitrálna stenóza sa vyskytuje v 40 % prípadov u všetkých pacientov s reumatickou chorobou srdca; v iných prípadoch je kombinovaná s insuficienciou a poškodením iných chlopní. Medzi zriedkavé príčiny mitrálnej stenózy patria reumatické ochorenia (reumatoidná artritída, systémový lupus erythematosus) a kalcifikácia mitrálneho prstenca.
Patogenézy
Pri reumatickej mitrálnej stenóze dochádza k zhutneniu, fibróze a kalcifikácii cípov chlopne, k ich zrasteniu pozdĺž komisúr s častým postihnutím akordov. Normálne je plocha mitrálneho otvoru 4-6 cm2 a tlak v ľavej predsieni nepresahuje 5 mm Hg. Keď sa ľavý atrioventrikulárny otvor zúži na 2,5 cm2 , vzniká prekážka normálneho prietoku krvi z ľavej predsiene do ľavej komory a tlakový gradient chlopne sa začína zvyšovať. V dôsledku toho sa tlak v ľavej predsieni zvýši na 20-25 mm Hg. Výsledný tlakový gradient medzi ľavou predsieňou a ľavou komorou podporuje pohyb krvi cez zúžený otvor.
S postupujúcou stenózou sa zvyšuje transmitrálny tlakový gradient, čo pomáha udržiavať diastolický prietok krvi cez chlopňu. Podľa Gorlinovho vzorca je plocha mitrálnej chlopne (5MC) určená hodnotami transmitrálneho gradientu (MG) a mitrálneho prietoku krvi (MBF):
BMK - MK/37.7 • ∆DM
Hlavným hemodynamickým dôsledkom defektov mitrálnej chlopne je preťaženie pľúcneho obehu (PK). Pri miernom zvýšení tlaku v ľavej predsieni (nie viac ako 25-30 mm Hg) je prietok krvi v PK sťažený. Tlak v pľúcnych žilách sa zvyšuje a prenáša sa cez kapiláry do pľúcnej tepny, čo vedie k rozvoju venóznej (alebo pasívnej) pľúcnej hypertenzie. Pri zvýšení tlaku v ľavej predsieni o viac ako 25-30 mm Hg sa zvyšuje riziko prasknutia pľúcnych kapilár a vzniku alveolárneho pľúcneho edému. Aby sa týmto komplikáciám predišlo, dochádza k ochrannému reflexnému spazmu pľúcnych arteriol. V dôsledku toho sa prietok krvi do bunkových kapilár z pravej komory znižuje, ale tlak v pľúcnej tepne sa prudko zvyšuje (vyvíja sa arteriálna alebo aktívna pľúcna hypertenzia).
V skorých štádiách ochorenia sa tlak v pľúcnej artérii zvyšuje iba počas fyzického alebo emocionálneho stresu, kedy by sa mal zvýšiť prietok krvi v medzikrvnej dutine (ICC). Neskoré štádiá ochorenia sa vyznačujú vysokými hodnotami tlaku v pľúcnej artérii aj v pokoji a ešte väčším zvýšením pri strese. Dlhodobá existencia pľúcnej hypertenzie je sprevádzaná rozvojom proliferatívnych a sklerotických procesov v stene arteriol ICC, ktoré postupne obliterujú. Napriek tomu, že výskyt arteriálnej pľúcnej hypertenzie možno považovať za kompenzačný mechanizmus, v dôsledku poklesu kapilárneho prietoku krvi prudko klesá aj difúzna kapacita pľúc, najmä pri strese, t. j. aktivuje sa mechanizmus progresie pľúcnej hypertenzie v dôsledku hypoxémie. Alveolárna hypoxia spôsobuje pľúcnu vazokonstrikciu priamymi a nepriamymi mechanizmami. Priamy účinok hypoxie je spojený s depolarizáciou buniek hladkého svalstva ciev (sprostredkovanou zmenou funkcie draslíkových kanálov v bunkových membránach) a ich kontrakciou. Nepriamy mechanizmus zahŕňa pôsobenie endogénnych mediátorov (ako sú leukotriény, histamín, serotonín, angiotenín II a katecholamíny) na cievnu stenu. Chronická hypoxémia vedie k endotelovej dysfunkcii, ktorá je sprevádzaná znížením produkcie endogénnych relaxačných faktorov vrátane prostacyklínu, prostaglandínu E2 a oxidu dusnatého. Dlhodobá endotelová dysfunkcia vedie k obliterácii pľúcnych ciev a poškodeniu endotelu, čo následne vedie k zvýšenej zrážanlivosti krvi, proliferácii buniek hladkého svalstva so sklonom k tvorbe trombov in situ a zvýšenému riziku trombotických komplikácií s rozvojom následnej chronickej posttrombotickej pľúcnej hypertenzie.
Príčiny pľúcnej hypertenzie pri chybách mitrálnej chlopne vrátane mitrálnej stenózy sú:
- pasívny prenos tlaku z ľavej predsiene do pľúcneho venózneho systému;
- kŕč pľúcnych arteriol v reakcii na zvýšený tlak v pľúcnych žilách;
- opuch stien malých pľúcnych ciev;
- obliterácia pľúcnych ciev s poškodením endotelu.
Mechanizmus progresie mitrálnej stenózy zostáva dodnes nejasný. Viacerí autori považujú za hlavný faktor aktuálnu valvulitídu (často subklinickú), zatiaľ čo iní pripisujú vedúcu úlohu traumatizácii štruktúr chlopní turbulentným prietokom krvi s trombotickými masami uloženými na chlopniach, čo je základom zúženia mitrálneho otvoru.
Príznaky mitrálna stenóza
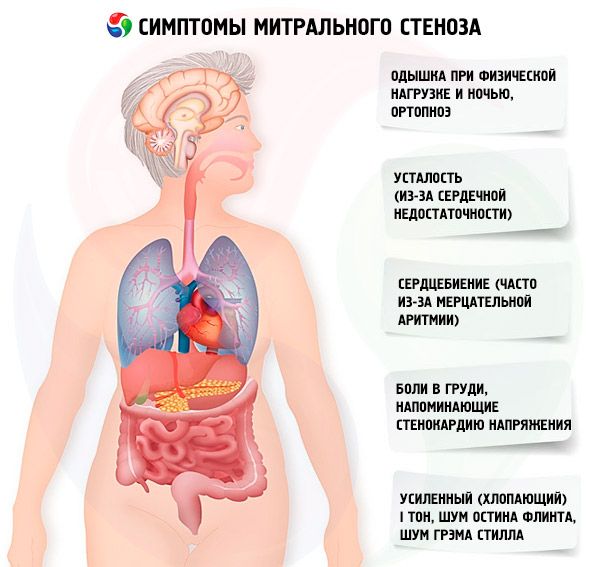
Príznaky mitrálnej stenózy slabo korelujú so závažnosťou ochorenia, pretože vo väčšine prípadov patológia postupuje pomaly a pacienti znižujú svoju aktivitu bez toho, aby si to všimli. Mnohí pacienti nemajú žiadne klinické prejavy až do tehotenstva alebo vzniku fibrilácie predsiení. Počiatočné príznaky sú zvyčajne príznaky srdcového zlyhania (dýchavičnosť pri námahe, ortopnoe, paroxyzmálna nočná dýchavičnosť, únava). Zvyčajne sa objavujú 15 – 40 rokov po epizóde reumatickej horúčky, ale v rozvojových krajinách sa príznaky môžu objaviť aj u detí. Paroxyzmálna alebo pretrvávajúca fibrilácia predsiení zhoršuje existujúcu diastolickú dysfunkciu a spôsobuje pľúcny edém a akútnu dýchavičnosť, ak je komorová frekvencia nedostatočne kontrolovaná.
Fibrilácia predsiení sa môže prejaviť aj palpitáciami; u 15 % pacientov, ktorí neužívajú antikoagulanciá, to spôsobuje systémovú embóliu s ischémiou končatín alebo mozgovou príhodou.
Medzi menej časté príznaky patrí hemoptýza v dôsledku ruptúry malých pľúcnych ciev a pľúcny edém (najmä počas tehotenstva, keď sa zvyšuje objem krvi); dysfónia v dôsledku kompresie ľavého rekurentného laryngeálneho nervu zväčšenou ľavou predsieňou alebo pľúcnou tepnou (Ortnerov syndróm); príznaky pľúcnej arteriálnej hypertenzie a zlyhania pravej komory.
Prvé príznaky mitrálnej stenózy
Pri ploche mitrálneho otvoru > 1,5 cm2 môžu príznaky chýbať, ale zvýšenie transmitrálneho prietoku krvi alebo skrátenie diastolického času plnenia vedie k prudkému zvýšeniu tlaku v ľavej predsieni a objaveniu sa príznakov. Spúšťacie faktory dekompenzácie: fyzická námaha, emocionálny stres, fibrilácia predsiení, tehotenstvo.
Prvým príznakom mitrálnej stenózy (približne v 20 % prípadov) môže byť embolická udalosť, najčastejšie mozgová príhoda s rozvojom pretrvávajúceho neurologického deficitu u 30 – 40 % pacientov. Tretina tromboembolizmov sa vyvinie do 1 mesiaca po vzniku fibrilácie predsiení, dve tretiny – do prvého roka. Zdrojom embólie sú zvyčajne tromby nachádzajúce sa v ľavej predsieni, najmä v jej uške. Okrem mozgových príhod sú možné aj embólie do sleziny, obličiek a periférnych artérií.
Pri sínusovom rytme je riziko embólie určené:
- vek;
- trombóza ľavej predsiene;
- oblasť mitrálneho otvoru;
- sprievodná aortálna insuficiencia.
V prípade permanentnej fibrilácie predsiení sa riziko embólie výrazne zvyšuje, najmä ak má pacient v anamnéze podobné komplikácie. Spontánne kontrastné zvýraznenie ľavej predsiene počas transezofageálnej echokardiografie sa tiež považuje za rizikový faktor systémovej embólie.
So zvýšením tlaku v medzikrvnej dutine (najmä v štádiu pasívnej pľúcnej hypertenzie) sa objavujú sťažnosti na dýchavičnosť počas fyzickej námahy. S progresiou stenózy sa dýchavičnosť objavuje aj pri menšej záťaži. Treba mať na pamäti, že sťažnosti na dýchavičnosť môžu chýbať aj pri nepochybnej pľúcnej hypertenzii, pretože pacient môže viesť sedavý spôsob života alebo podvedome obmedzovať dennú fyzickú aktivitu. Paroxysmálna nočná dýchavičnosť sa vyskytuje v dôsledku stagnácie krvi v medzikrvnej dutine, keď pacient leží, ako prejav intersticiálneho pľúcneho edému a prudkého zvýšenia krvného tlaku v cievach medzikrvnej dutiny. V dôsledku zvýšenia tlaku v pľúcnych kapilárach a exsudácie plazmy a erytrocytov do lúmenu alveol sa môže vyvinúť hemoptýza.
Pacienti sa často sťažujú na zvýšenú únavu, palpitácie a nepravidelný srdcový tep. Môže sa pozorovať prechodné zachrípnutie hlasu (Ortnerov syndróm). Tento syndróm vzniká v dôsledku kompresie rekurentného nervu zväčšenou ľavou predsieňou.
Pacienti s mitrálnou stenózou často pociťujú bolesti na hrudníku pripomínajúce angínu pectoris. Najpravdepodobnejšími príčinami sú pľúcna hypertenzia a hypertrofia pravej komory.
Pri ťažkej dekompenzácii sa môže pozorovať facies mitralis (modro-ružové začervenanie na lícach, ktoré je spojené so zníženou ejekčnou frakciou, systémovou vazokonstrikciou a pravostranným srdcovým zlyhaním), pulzácia v epigastriu a príznaky pravostranného srdcového zlyhania.
 [ 21 ]
[ 21 ]
Inšpekcia a auskultácia
Pri vyšetrení a palpácii je možné rozpoznať zreteľné I. (S1) a II. (S2) srdcové ozvy. S1 sa najlepšie palpuje na hrote hrudnej kosti a S2 na ľavom hornom okraji hrudnej kosti. Pľúcna zložka S3 (P) je zodpovedná za impulz a je výsledkom pľúcnej arteriálnej hypertenzie. Viditeľná pulzácia pravej komory, palpovaná na ľavom okraji hrudnej kosti, môže sprevádzať distenziu jugulárnych žíl, ak existuje pľúcna arteriálna hypertenzia a vyvinie sa diastolická dysfunkcia pravej komory.
Apikálny impulz pri mitrálnej stenóze je najčastejšie normálny alebo znížený, čo odráža normálnu funkciu ľavej komory a zníženie jej objemu. Hmatateľný 1. tón v prekordiálnej oblasti naznačuje zachovanú pohyblivosť predného cípu mitrálnej chlopne. V polohe na plavej strane možno palpovať diastolický tremor. S rozvojom pľúcnej hypertenzie sa pozdĺž pravého okraja hrudnej kosti zaznamenáva srdcový impulz.
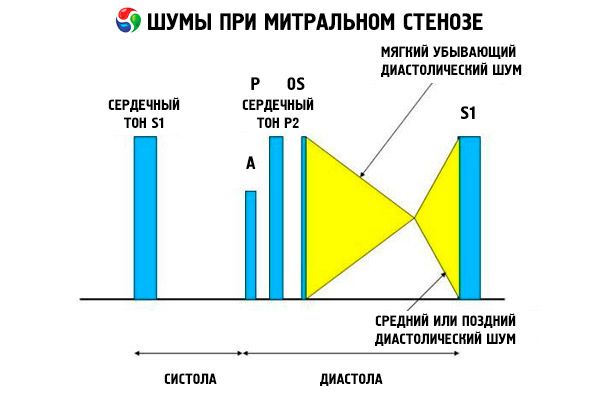
Auskultačný obraz mitrálnej stenózy je pomerne charakteristický a zahŕňa nasledujúce príznaky:
- zosilnený (tlieskajúci) 1. tón, ktorého intenzita sa znižuje s postupujúcou stenózou;
- otvárací tón mitrálnej chlopne nasledujúci po druhom tóne, ktorý mizne s kalcifikáciou chlopne;
- diastolický šelest s maximom na vrchole (mezodiastolický, presystolický, pandiastolický), ktorý je potrebné počúvať v polohe na ľavom boku.
Auskultácia odhalí hlasný S 1 spôsobený náhlym zatvorením cípov stenóznej mitrálnej chlopne, podobne ako „nafukujúca sa“ plachta; tento jav je najlepšie počuť na vrchole chlopne. Často je počuť aj rozdelené S so zväčšeným P v dôsledku pľúcnej arteriálnej hypertenzie. Najvýraznejším je skoré diastolické cvaknutie cípov otvárajúcich sa do ľavej komory (ĽK), ktoré je najhlasnejšie na ľavom dolnom okraji hrudnej kosti. Sprevádza ho nízky, crescendo-dunivý diastolický šelest, ktorý je najlepšie počuť lievikovitým stetoskopom na vrchole srdca (alebo nad hmatateľným apikálnym impulzom) na konci výdychu, keď pacient leží na ľavom boku. Otvárací zvuk môže byť tichý alebo chýbajúci, ak je mitrálna chlopňa sklerotická, fibrotická alebo zhrubnutá. Kliknutie sa posúva bližšie k P (čo predlžuje trvanie šelestu) so zvyšujúcou sa závažnosťou mitrálnej stenózy a zvyšujúcim sa tlakom v ľavej predsieni. Diastolický šelest sa zvyšuje pri Valsalvovom manévri (keď krv prúdi do ľavej predsiene), po cvičení a pri drepoch a trasení rúk. Môže byť menej výrazný, ak zväčšená pravá komora posúva ľavú komoru dozadu a keď iné poruchy (pľúcna arteriálna hypertenzia, ochorenie pravostrannej chlopne, fibrilácia predsiení s rýchlou komorovou frekvenciou) znižujú prietok krvi mitrálnou chlopňou. Presystolické zvýšenie je spôsobené zúžením otvoru mitrálnej chlopne počas kontrakcie ľavej komory, čo sa vyskytuje aj pri fibrilácii predsiení, ale iba na konci krátkej diastoly, keď je tlak v ľavej predsieni stále vysoký.
Nasledujúce diastolické šelesty môžu byť spojené so šelestom mitrálnej stenózy:
- Grahamov Stillov šelest (jemný, klesajúci diastolický šelest, najlepšie počuteľný na ľavom okraji hrudnej kosti a spôsobený regurgitáciou pľúcnej chlopne v dôsledku ťažkej pľúcnej hypertenzie);
- Austin-Flintov šelest (stredne až neskorodiastolický šelest počuteľný na srdcovom hrote a spôsobený vplyvom aortálneho regurgitantného toku na cípy mitrálnej chlopne), keď reumatická karditída postihuje mitrálnu a aortálnu chlopňu.
Medzi poruchy, ktoré spôsobujú diastolické šelesty napodobňujúce šelest mitrálnej stenózy, patrí mitrálna regurgitácia (v dôsledku veľkého prietoku cez mitrálny otvor), aortálna regurgitácia (spôsobujúca Austin-Flintov šelest) a atriálny myxóm (ktorý spôsobuje šelest, ktorého hlasitosť a poloha sa zvyčajne menia s každým úderom srdca).
Mitrálna stenóza môže spôsobiť príznaky pľúcneho srdcového ochorenia. Klasický príznak facies mitralis (slivkovo sfarbená pokožka v oblasti malárnej kosti) sa vyskytuje iba vtedy, keď je srdcová funkcia nízka a pľúcna hypertenzia je závažná. Medzi príčiny facies mitralis patria rozšírené kožné cievy a chronická hypoxémia.
Niekedy sú prvými príznakmi mitrálnej stenózy prejavy embolickej cievnej mozgovej príhody alebo endokarditídy. K endokarditíde dochádza zriedkavo pri mitrálnej stenóze, ktorá nie je sprevádzaná mitrálnou regurgitáciou.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Klinické prejavy pľúcnej hypertenzie pri mitrálnej stenóze
Prvé príznaky pľúcnej hypertenzie sú nešpecifické, čo značne sťažuje jej včasnú diagnostiku.
Dýchavičnosť je spôsobená prítomnosťou pľúcnej hypertenzie a neschopnosťou srdca zvýšiť srdcový výdaj počas cvičenia. Dýchavičnosť má zvyčajne inspiračný charakter, je na začiatku ochorenia nekonštantná a vyskytuje sa iba pri miernej fyzickej námahe, potom, ako sa tlak v pľúcnej tepne zvyšuje, objavuje sa pri minimálnej fyzickej námahe a môže byť prítomná aj v pokoji. Pri vysokej pľúcnej hypertenzii sa môže objaviť suchý kašeľ. Treba mať na pamäti, že pacienti môžu podvedome obmedzovať fyzickú aktivitu, prispôsobujúc sa určitému životnému štýlu, takže sťažnosti na dýchavičnosť niekedy chýbajú aj pri nepochybnej pľúcnej hypertenzii.
Slabosť, zvýšená únava - príčinami týchto ťažkostí môže byť fixný srdcový výdaj (množstvo krvi vyvrhnutej do aorty sa nezvyšuje v reakcii na fyzickú námahu), zvýšený pľúcny cievny odpor, ako aj znížená perfúzia periférnych orgánov a kostrových svalov v dôsledku zhoršeného periférneho obehu.
Závraty a mdloby sú spôsobené hypoxickou encefalopatiou a zvyčajne sú vyvolané fyzickou námahou.
Pretrvávajúca bolesť za hrudnou kosťou a naľavo od nej je spôsobená nadmerným natiahnutím pľúcnej tepny, ako aj nedostatočným prekrvením hypertrofovaného myokardu (relatívna koronárna insuficiencia).
Búšenie srdca a nepravidelný srdcový tep. Tieto príznaky sú spojené s častým výskytom fibrilácie predsiení.
Hemoptyza vzniká v dôsledku ruptúry pľúcno-bronchiálnych anastomóz pod vplyvom vysokej venóznej pľúcnej hypertenzie a môže byť aj dôsledkom zvýšeného tlaku v pľúcnych kapilárach a úniku plazmy a erytrocytov do lúmenu alveol. Hemoptyza môže byť aj príznakom pľúcnej embólie a pľúcneho infarktu.
Na charakterizáciu závažnosti pľúcnej hypertenzie sa používa funkčná klasifikácia navrhnutá WHO pre pacientov s obehovým zlyhaním:
- trieda I - pacienti s pľúcnou hypertenziou, ale bez obmedzenia fyzickej aktivity. Bežná fyzická aktivita nespôsobuje dýchavičnosť, slabosť, bolesť na hrudníku, závraty;
- trieda II - pacienti s pľúcnou hypertenziou, čo vedie k určitému zníženiu fyzickej aktivity. V pokoji sa cítia pohodlne, ale bežná fyzická aktivita je sprevádzaná objavením sa dýchavičnosti, slabosti, bolesti na hrudníku, závratov;
- trieda III - pacienti s pľúcnou hypertenziou, čo vedie k výraznému obmedzeniu fyzickej aktivity. V pokoji sa cítia pohodlne, ale mierna fyzická aktivita spôsobuje dýchavičnosť, slabosť, bolesť na hrudníku, závraty;
- trieda IV - pacienti s pľúcnou hypertenziou, ktorí nemôžu vykonávať žiadnu fyzickú aktivitu bez uvedených príznakov. Dýchavičnosť alebo slabosť sú niekedy prítomné aj v pokoji, nepohodlie sa zvyšuje pri minimálnej fyzickej aktivite.
Kde to bolí?
Formuláre
Mitrálna stenóza sa klasifikuje podľa závažnosti (aktualizácia usmernení ACC/AHA/ASE 2003 pre klinické použitie echokardiografie).
Klasifikácia mitrálnej stenózy podľa stupňa
Stupeň stenózy |
Plocha mitrálneho otvoru, cm2 |
Transmitrálny gradient, mmHg |
Systolický tlak v pľúcnej artérii, mm Hg |
Ľahké |
>1,5 |
<5 |
<30 |
Mierne |
1,0 – 1,5 |
5-10 |
30 – 50 |
Ťažký |
<1 0 |
>10 |
>50 |
Pri mitrálnej stenóze sa cípy mitrálnej chlopne zhrubnú a stanú sa nehybnými a mitrálny otvor sa zužuje v dôsledku zrastenia komisúr. Najčastejšou príčinou je reumatická horúčka, hoci väčšina pacientov si na toto ochorenie nepamätá. Medzi zriedkavejšie príčiny patrí vrodená mitrálna stenóza, infekčná endokarditída, systémový lupus erythematosus, atriálny myxóm, reumatoidná artritída a malígny karcinoidný syndróm s pravoľavým atriálnym skratom. Mitrálna regurgitácia (MR) môže koexistovať s mitrálnou stenózou, ak sa chlopňa úplne neuzavrie. Mnoho pacientov s mitrálnou stenózou v dôsledku reumatickej horúčky má aj aortálnu regurgitáciu.
Normálna plocha otvoru mitrálnej chlopne je 4 – 6 cm² . Plocha 1 – 2 cm² indikuje stredne ťažkú až ťažkú mitrálnu stenózu a často spôsobuje klinické príznaky počas cvičenia. Plocha < 1 cm² predstavuje kritickú stenózu a môže spôsobiť príznaky v pokoji. Veľkosť a tlak v ľavej predsieni sa postupne zvyšujú, aby kompenzovali mitrálnu stenózu. Zvyšuje sa aj tlak v pľúcnych venózach a kapilárach, čo môže spôsobiť sekundárnu pľúcnu hypertenziu, ktorá vedie k zlyhaniu pravej komory a trikuspidálnej a pľúcnej regurgitácii. Rýchlosť progresie patológie sa líši.
Patológia chlopní s dilatáciou ľavej predsiene predisponuje k rozvoju fibrilácie predsiení (FP) a tromboembólie.
Diagnostika mitrálna stenóza
Predbežná diagnóza sa stanoví klinicky a potvrdí sa echokardiografiou. Dvojrozmerná echokardiografia poskytuje informácie o stupni kalcifikácie chlopní, veľkosti ľavej predsiene a stenóze. Dopplerova echokardiografia poskytuje informácie o transvalvulárnom gradiente a tlaku v pľúcnej artérii. Transezofageálna echokardiografia sa môže použiť na detekciu alebo vylúčenie malých trombov v ľavej predsieni, najmä v uške ľavej predsiene, ktoré sú často nezistiteľné transtorakálnym vyšetrením.
Röntgen hrudníka typicky ukazuje zúženie ľavého srdcového okraja v dôsledku rozšíreného uška ľavej predsiene. Môže byť viditeľný hlavný kmeň pľúcnej tepny; priemer zostupnej pravej pľúcnej tepny presahuje 16 mm, ak je pľúcna hypertenzia závažná. Pľúcne žily horných lalokov môžu byť rozšírené, pretože žily dolných lalokov sú stlačené, čo spôsobuje prekrvenie horného laloku. Pozdĺž pravého srdcového obrysu môže byť viditeľný dvojitý tieň zväčšenej ľavej predsiene. Horizontálne čiary v dolných zadných pľúcnych poliach (Kerleyho čiary) naznačujú intersticiálny edém spojený s vysokým tlakom v ľavej predsieni.
Katetrizácia srdca je predpísaná iba na predoperačnú detekciu ischemickej choroby srdca: je možné posúdiť zväčšenie ľavej predsiene, tlak v pľúcnych artériách a oblasť chlopne.
EKG pacienta sa vyznačuje výskytom P-mitrálnej (širokej, so zárezom PQ), odchýlkou elektrickej osi srdca doprava, najmä s rozvojom pľúcnej hypertenzie, ako aj hypertrofiou pravej (s izolovanou mitrálnou stenózou) a ľavej (s kombináciou s mitrálnou insuficienciou) komory.
Závažnosť stenózy sa posudzuje pomocou Dopplerovho ultrazvuku. Priemerný transmitrálny tlakový gradient a plocha mitrálnej chlopne sa dajú pomerne presne určiť pomocou technológie kontinuálnej vlny. Veľký význam má posúdenie stupňa pľúcnej hypertenzie, ako aj sprievodnej mitrálnej a aortálnej regurgitácie.
Ďalšie informácie možno získať pomocou záťažového testu (záťažová echokardiografia) so záznamom prietoku krvi transmitrálnou a trikuspidálnou chlopňou. Ak je plocha mitrálnej chlopne < 1,5 cm2 a tlakový gradient je > 50 mmHg (po záťaži), mala by sa zvážiť balóniková mitrálna valvuloplastika.
Okrem toho je spontánny echokontrast počas transezofageálnej echokardiografie nezávislým prediktorom embolických komplikácií u pacientov s mitrálnou stenózou.
Transezofageálna echokardiografia umožňuje objasniť prítomnosť alebo neprítomnosť trombu v ľavej predsieni, objasniť stupeň mitrálnej regurgitácie pri plánovanej balónikovej mitrálnej valvuloplastike. Okrem toho transezofageálne vyšetrenie umožňuje presne posúdiť stav chlopňového aparátu a závažnosť zmien v subvalvulárnych štruktúrach, ako aj posúdiť pravdepodobnosť restenózy.
Katetrizácia srdca a hlavných ciev sa vykonáva, keď sa plánuje chirurgický zákrok a údaje z neinvazívnych testov neposkytujú definitívny výsledok. Priame meranie tlaku v ľavej predsieni a ľavej komore vyžaduje transseptálnu katetrizáciu, ktorá je spojená s neodôvodneným rizikom. Nepriamou metódou na meranie tlaku v ľavej predsieni je tlak v zaklínení pľúcnej artérie.
Čo je potrebné preskúmať?
Odlišná diagnóza
Pri dôkladnom vyšetrení je diagnóza ochorenia mitrálnej chlopne zvyčajne nepochybná.
Mitrálna stenóza sa tiež odlišuje od myxómu ľavej predsiene, iných chlopňových defektov (mitrálna insuficiencia, trikuspidálna stenóza), defektu predsieňového septa, stenózy pľúcnych žíl a vrodenej mitrálnej stenózy.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Príklady formulácie diagnózy
- Reumatické ochorenie srdca. Kombinované ochorenie mitrálnej chlopne s prevažujúcou stenózou ľavého atrioventrikulárneho otvoru III. stupňa. Fibrilácia predsiení, permanentná forma, tachysystolia. Stredne ťažká pľúcna hypertenzia. NK PB štádium, III. FC.
- Reumatické ochorenie srdca. Kombinovaná chyba mitrálnej chlopne. Náhrada mitrálnej chlopne (Medinzh - 23) od DD/MM/GG. NK štádium IIA, II FC.
Komu sa chcete obrátiť?
Liečba mitrálna stenóza
Hlavnými cieľmi liečby pacientov s mitrálnou stenózou je zlepšenie prognózy a predĺženie života a zmiernenie symptómov ochorenia.
Asymptomatickým pacientom sa odporúča obmedziť intenzívnu fyzickú aktivitu. V prípadoch dekompenzácie a chronického srdcového zlyhania sa odporúča obmedzenie sodíka v potrave.
Liečba mitrálnej stenózy liekmi
Liečba liekmi sa môže použiť na kontrolu príznakov mitrálnej stenózy, napríklad pri príprave na operáciu. Diuretiká znižujú tlak v ľavej predsieni a zmierňujú príznaky spojené s mitrálnou stenózou. Diuretiká by sa však mali používať s opatrnosťou, pretože môžu znižovať srdcový výdaj. Beta-blokátory a blokátory kalciových kanálov (verapamil a diltiazem) znižujú srdcovú frekvenciu v pokoji a počas cvičenia, čím zlepšujú plnenie ľavej komory predĺžením diastoly. Tieto lieky môžu zmierniť príznaky spojené s fyzickou aktivitou a sú obzvlášť indikované pri sínusovej tachykardii a fibrilácii predsiení.
Fibrilácia predsiení je častou komplikáciou mitrálnej stenózy, najmä u starších ľudí. Riziko tromboembólie v prítomnosti fibrilácie predsiení sa výrazne zvyšuje (10-ročné prežitie je 25 % pacientov v porovnaní so 46 % u pacientov so sínusovým rytmom).
Indikované sú nepriame antikoagulanciá (warfarín, úvodná dávka 2,5 – 5,0 mg, pod kontrolou INR);
- všetci pacienti s mitrálnou stenózou komplikovanou fibriláciou predsiení (paroxyzmálna, perzistentná alebo trvalá forma);
- pacienti s anamnézou embolických príhod, a to aj so zachovaným sínusovým rytmom;
- pacienti s trombom v ľavej predsieni;
- pacienti s ťažkou mitrálnou stenózou a pacienti, ktorých veľkosť ľavej predsiene je > 55 mm.
Liečba sa vykonáva pod kontrolou INR, ktorého cieľové hladiny sú od 2 do 3. Ak sa u pacienta napriek antikoagulačnej liečbe vyvinú embolické komplikácie, odporúča sa pridať kyselinu acetylsalicylovú v dávke 75 – 100 mg/deň (alternatívami sú dipyridamol alebo klopidogrel). Treba poznamenať, že randomizované kontrolované štúdie o použití antikoagulancií u pacientov s mitrálnou stenózou neboli vykonané; odporúčania sú založené na extrapolácii údajov získaných v kohortách pacientov s fibriláciou predsiení.
Keďže rozvoj fibrilácie predsiení u pacienta s mitrálnou stenózou je sprevádzaný dekompenzáciou, liečba zameraná na spomalenie ventrikulárneho rytmu má prvoradý význam. Ako už bolo spomenuté, beta-blokátory, verapamil alebo diltiazem môžu byť liekmi voľby. Môže sa použiť aj digoxín, ale jeho úzky terapeutický interval a horšia schopnosť zabrániť zrýchleniu srdcovej frekvencie počas záťaže obmedzujú jeho použitie v porovnaní s beta-blokátormi. Elektrická kardioverzia má tiež obmedzené použitie pri pretrvávajúcej fibrilácii predsiení, pretože bez chirurgickej liečby fibrilácie predsiení je pravdepodobnosť relapsu veľmi vysoká.
Chirurgická liečba mitrálnej stenózy
Hlavnou metódou liečby mitrálnej stenózy je chirurgická liečba, pretože dnes neexistuje žiadna liečba, ktorá by mohla spomaliť progresiu stenózy.
Pacienti so závažnejšími príznakmi alebo dôkazmi pľúcnej arteriálnej hypertenzie potrebujú valvotómiu, komisurotomiu alebo náhradu chlopne.
Procedúrou voľby je perkutánna balóniková mitrálna valvuloplastika. Toto je hlavná metóda chirurgickej liečby mitrálnej stenózy. Okrem toho sa používa otvorená komisurotomia a náhrada mitrálnej chlopne.
Perkutánna balóniková valvulotomia je preferovanou technikou u mladších pacientov, starších pacientov, ktorí netolerujú invazívnejšie zákroky, a u pacientov bez významnej chlopňovej kalcifikácie, subvalvulárnej deformity, trombov v ľavej predsieni alebo významnej mitrálnej regurgitácie. Pri tomto zákroku sa pod echokardiografickým dohľadom zavedie balónik cez predsieňovú priehradku z pravej do ľavej predsiene a nafúkne sa, aby sa oddelili zrastené cípy mitrálnej chlopne. Výsledky sú porovnateľné s výsledkami invazívnejších zákrokov. Komplikácie sú zriedkavé a zahŕňajú mitrálnu regurgitáciu, embóliu, perforáciu ľavej komory a defekt predsieňovej priehradky, ktorý pravdepodobne pretrváva, ak je rozdiel medzi predsieňami veľký.
Perkutánna balóniková mitrálna valvuloplastika je indikovaná u nasledujúcich skupín pacientov s plochou mitrálneho otvoru menšou ako 1,5 cm2:
- dekompenzovaní pacienti s priaznivými charakteristikami pre perkutánnu mitrálnu valvuloplastiku (trieda I, úroveň dôkazov B);
- dekompenzovaní pacienti s kontraindikáciami chirurgickej liečby alebo vysokým chirurgickým rizikom (trieda I, úroveň dôkazov! IC);
- v prípade plánovanej primárnej chirurgickej korekcie defektu u pacientov s nevhodnou morfológiou chlopne, ale s uspokojivými klinickými charakteristikami (trieda IIa, úroveň dôkazov C);
- „asymptomatickí“ pacienti s vhodnými morfologickými a klinickými charakteristikami, vysokým rizikom tromboembolických komplikácií alebo vysokým rizikom dekompenzácie hemodynamických parametrov;
- s anamnézou embolických komplikácií (trieda IIa, úroveň dôkazov C);
- s fenoménom spontánneho echokontrastu v ľavej predsieni (trieda IIa, úroveň dôkazov C);
- s permanentnou alebo paroxyzmálnou fibriláciou predsiení (trieda IIa, úroveň dôkazov C);
- so systolickým tlakom v pľúcnej artérii vyšším ako 50 mmHg (trieda IIa, úroveň dôkazov C);
- keď sú potrebné rozsiahle nekardiálne operácie (trieda IIa, úroveň dôkazov C);
- v prípade plánovaného tehotenstva (trieda IIa, úroveň dôkazov C).
Vhodnými charakteristikami pre perkutánnu mitrálnu valvuloplastiku je absencia nasledujúcich znakov:
- klinické: vysoký vek, komisurotomia v anamnéze, srdcové zlyhanie funkčnej triedy IV, fibrilácia predsiení, ťažká pľúcna hypertenzia;
- Morfologické: kalcifikácia mitrálnej chlopne akéhokoľvek stupňa, hodnotená fluorografiou, veľmi malá plocha mitrálnej chlopne, závažná trikuspidálna regurgitácia.
Pacienti so závažným subvalvulárnym ochorením, chlopňovou kalcifikáciou alebo trombom v ľavej predsieni môžu byť kandidátmi na komisurotomiu, pri ktorej sa zrastené cípy mitrálnej chlopne oddelia pomocou dilatátora zavedeného cez ľavú predsieň a ľavú komoru (uzavretá komisurotomia) alebo manuálne (otvorená komisurotomia). Oba postupy vyžadujú torakotómiu. Voľba závisí od chirurgickej situácie a stupňa fibrózy a kalcifikácie.
Plastika mitrálnej chlopne (otvorená komisurotomia) alebo jej náhrada sa vykonáva pri nasledujúcich indikáciách triedy I.
V prípade srdcového zlyhania III-IV FC a stredne ťažkej alebo ťažkej mitrálnej stenózy v prípadoch, keď:
- mitrálna balóniková valvuloplastika sa nedá vykonať;
- Mitrálna balóniková valvuloplastika je kontraindikovaná kvôli trombu v ľavej predsieni napriek použitiu antikoagulancií alebo kvôli súbežnej stredne ťažkej alebo ťažkej mitrálnej regurgitácii;
- Morfológia chlopne nie je vhodná na mitrálnu balónkovú valvuloplastiku.
Pri stredne ťažkej až ťažkej mitrálnej stenóze a súbežnej stredne ťažkej až ťažkej mitrálnej regurgitácii (ak nie je možná oprava chlopne, je indikovaná výmena chlopne).
Náhrada chlopne je poslednou možnosťou. Predpisuje sa pacientom s plochou mitrálnej chlopne < 1,5 cm2 , stredne ťažkými až ťažkými príznakmi a patológiou chlopne (napr. fibróza), ktorá bráni použitiu iných metód.
Náhrada mitrálnej chlopne sa odporúča (indikácie triedy IIa) pri závažnej mitrálnej stenóze a závažnej pľúcnej hypertenzii (systolický tlak v pľúcnej artérii nad 60 mm Hg), príznakoch srdcového zlyhania triedy I-II, pokiaľ sa neodporúča mitrálna balóniková valvuloplastika alebo náhrada mitrálnej chlopne. Pacienti s mitrálnou stenózou, ktorí nemajú príznaky dekompenzácie, by mali byť vyšetrení každoročne. Vyšetrenie zahŕňa zber sťažností, anamnézu, vyšetrenie, röntgen hrudníka a EKG. Ak sa stav pacienta v predchádzajúcom období zmenil alebo výsledky predchádzajúceho vyšetrenia naznačujú závažnú mitrálnu stenózu, je indikovaná echokardiografia. Vo všetkých ostatných prípadoch nie je ročná echokardiografia potrebná. Ak sa pacient sťažuje na palpitácie, odporúča sa 24-hodinové (Holterovo) monitorovanie EKG na detekciu paroxyzmov fibrilácie predsiení.
Počas tehotenstva môžu pacientky s miernou až stredne ťažkou stenózou dostávať iba farmakologickú liečbu. Používanie diuretík a betablokátorov je bezpečné. Ak je potrebná antikoagulačná liečba, pacientkam sa predpisujú injekcie heparínu, pretože warfarín je kontraindikovaný.
Prevencia
Najdôležitejšou otázkou taktiky ďalšej liečby pacientov s mitrálnou stenózou je prevencia relapsov reumatickej horúčky pomocou penicilínových liekov s predĺženým uvoľňovaním predpisovaných na celý život, ako aj všetkým pacientom po chirurgickej korekcii defektu (vrátane prevencie infekčnej endokarditídy). Benzatínbenzylpenicilín sa predpisuje v dávke 2,4 milióna U pre dospelých a 1,2 milióna U pre deti intramuskulárne raz mesačne.
Všetci pacienti s mitrálnou stenózou sú indikovaní na sekundárnu prevenciu relapsu reumatickej horúčky. Okrem toho sú všetci pacienti indikovaní na prevenciu infekčnej endokarditídy.
Asymptomatickí pacienti potrebujú iba profylaxiu proti recidivujúcej reumatickej horúčke [napr. intramuskulárne injekcie benzylpenicilínu (sterilná sodná soľ penicilínu G) 1,2 milióna jednotiek každé 3 alebo 4 týždne] do veku 25 – 30 rokov a profylaxiu endokarditídy pred rizikovými zákrokmi.
Predpoveď
Prirodzený priebeh mitrálnej stenózy sa líši, ale čas medzi nástupom príznakov a ťažkým postihnutím je približne 7 až 9 rokov. Výsledok liečby závisí od veku pacienta, funkčného stavu, pľúcnej arteriálnej hypertenzie a stupňa fibrilácie predsiení. Výsledky valvotómie a komisurotomie sú ekvivalentné, pričom obe metódy obnovia funkciu chlopne u 95 % pacientov. Funkcia sa však u väčšiny pacientov časom zhoršuje a mnohí vyžadujú opakovaný zákrok. Medzi rizikové faktory úmrtia patrí fibrilácia predsiení a pľúcna hypertenzia. Príčinou úmrtia je zvyčajne srdcové zlyhanie alebo pľúcna alebo cerebrovaskulárna embólia.
Mitrálna stenóza zvyčajne postupuje pomaly a má dlhé obdobie kompenzácie. Viac ako 80 % pacientov prežíva 10 rokov bez príznakov alebo so stredne závažnými prejavmi chronického srdcového zlyhania (I-II FC podľa NUHA). 10-ročná miera prežitia dekompenzovaných a neoperovaných pacientov je výrazne horšia a nepresahuje 15 %. Pri rozvoji ťažkej pľúcnej hypertenzie priemerná doba prežitia nepresahuje 3 roky.
 [ 74 ]
[ 74 ]

