Lekársky expert článku
Nové publikácie
Syndróm ovariálnej hyperstimulácie
Posledná kontrola: 05.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
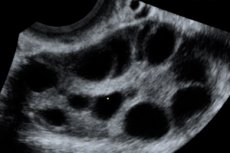
Ovariálny hyperstimulačný syndróm (OHSS) je iatrogénna komplikácia založená na hyperergickej nekontrolovanej odpovedi vaječníkov na podávanie gonadotropínov v cykloch stimulácie ovulácie a programoch asistovanej reprodukcie.
Syndróm sa môže prejaviť po indukcii ovulácie klomifénom alebo na začiatku tehotenstva v spontánnom cykle.
 [ 1 ]
[ 1 ]
Epidemiológia
Výskyt syndrómu ovariálnej hyperstimulácie sa pohybuje od 0,5 do 14 % pri rôznych schémach stimulácie ovulácie a nemá tendenciu klesať. Ochorenie má rôzny stupeň závažnosti a môže byť smrteľné v dôsledku rozvoja tromboembolických komplikácií alebo ARDS. Predpokladaná úmrtnosť je 1 zo 450 – 500 tisíc žien. Závažné formy syndrómu, vyžadujúce hospitalizáciu na jednotke intenzívnej starostlivosti, sa vyskytujú u 0,2 – 10 %. Podľa Ruského národného registra metód asistovanej reprodukcie bol výskyt závažného OHSS v roku 2004 5,6 %.
Príčiny syndrómu ovariálnej hyperstimulácie
Rizikové faktory pre rozvoj syndrómu ovariálnej hyperstimulácie:
- vek menej ako 35 rokov,
- astenická postava,
- prítomnosť polycystických alebo multifolikulárnych vaječníkov,
- dozrievanie viac ako desiatich folikulov v protokole stimulácie ovulácie,
- užívanie agonistov hormónu uvoľňujúceho gonadotropín a vysokých dávok gonadotropínov,
- začiatok tehotenstva,
- podpora luteálnej fázy pomocou prípravkov hCG,
- alergické ochorenia.
Ako sa vyvíja syndróm ovariálnej hyperstimulácie?
Ovariálny hyperstimulačný syndróm sa vyskytuje na pozadí abnormálne vysokej koncentrácie pohlavných hormónov v krvnej plazme, čo negatívne ovplyvňuje funkcie rôznych telesných systémov, predovšetkým vaječníkov, a vyznačuje sa zväčšením vaječníkov, niekedy až do priemeru 20-25 cm, s tvorbou folikulárnych a luteálnych cýst v nich na pozadí výrazného stromálneho edému. Spúšťačom vzniku syndrómu je podanie ovulačnej dávky choriového gonadotropínu. Vývoj syndrómu je založený na fenoméne „zvýšenej vaskulárnej permeability“, čo vedie k masívnemu uvoľňovaniu tekutiny bohatej na bielkoviny do tretieho priestoru, intersticiálneho priestoru, a jej ukladaniu s rozvojom hypovolémie, hemokoncentrácie, oligúrie, hypoproteinémie, elektrolytovej nerovnováhy, zvýšenej aktivity pečeňových enzýmov, tvorby ascitu, hydrotoraxu, hydroperikardu s hypovolemickým šokom alebo bez neho. „Faktor X“, ktorý spôsobuje transudáciu tekutiny, však zostáva neznámy. V závažných prípadoch sa vyskytuje anasarka, akútne zlyhanie obličiek, tromboembolické komplikácie a ARDS.
V súčasnosti sa ovariálny hyperstimulačný syndróm posudzuje z hľadiska SIRS, na pozadí ktorého dochádza k masívnemu poškodeniu endotelu. U pacientov s OHSS sa v peritoneálnom transudáte zistili vysoké koncentrácie interleukínov (IL-1, IL-2, IL-6, IL-8), faktorov nekrózy nádorov (TNF-a, TNF-(3)), ktoré zvyšujú syntézu prostaglandínov vaječníkmi, neovaskularizáciu vaječníkov a vaskulárnu permeabilitu. Pod vplyvom prozápalových cytokínov dochádza k systémovej aktivácii koagulačných procesov. Rozsah leukocytózy koreluje so závažnosťou SIRS. Poškodenie orgánov a systémov pri OHSS je podobné poškodeniu, ku ktorému dochádza pri sepse. Úloha mikrobiálneho faktora pri OHSS a jeho príspevok k rozvoju SIRS je v súčasnosti predmetom diskusie. Predpokladá sa, že mikroorganizmy kolonizujúce črevá a urogenitálny trakt môžu preniknúť mimo svojho biotopu a mať na organizmus podobný účinok ako pri sepse.
Príznaky syndrómu ovariálnej hyperstimulácie
Závažnosť syndrómu priamo súvisí so závažnosťou hemodynamických porúch, ktoré spôsobujú klinický obraz. Nástup syndrómu môže byť postupný so zvyšujúcimi sa príznakmi alebo náhly (akútny), pri ktorom dochádza k prudkému prerozdeleniu tekutín v tele v priebehu niekoľkých hodín s ich akumuláciou v seróznych dutinách. Keď sa syndróm prejaví, objavujú sa sťažnosti na slabosť, závraty, bolesti hlavy, mihotanie „múch“ pred očami, dýchavičnosť v pokoji a pri fyzickej námahe, suchý kašeľ, ktorý sa zosilňuje v ľahu, sucho v ústach, nevoľnosť, vracanie, hnačka, nadúvanie, pocit flákania, napätie, bolesti brucha, často bez jasnej lokalizácie, zriedkavé močenie, horúčka, opuch vonkajších genitálií a dolných končatín.
U pacientok so syndrómom ovariálnej hyperstimulácie sa môže vyvinúť respiračné zlyhanie v dôsledku obmedzenej pohyblivosti pľúc v dôsledku ascitu, zväčšenia vaječníkov alebo pleurálneho výpotku. Priebeh závažného OHSS v štádiu manifestácie môže byť komplikovaný akútnym hydrotoraxom, ARDS, pľúcnou embóliou, atelektázou a intraalveolárnym krvácaním. Pleurálny výpotok je diagnostikovaný u približne 70 % žien so stredne závažným až závažným OHSS a výpotok môže byť jednostranný alebo obojstranný a vyskytuje sa na pozadí ascitu. Pri OHSS bola opísaná dislokácia a kompresia mediastinálnych orgánov v dôsledku masívneho pravostranného pleurálneho výpotku s rozvojom šoku, ako aj fatálny prípad u ženy s OHSS a hydrotoraxom v dôsledku atelektázy, masívneho krvácania do alveolárneho lúmenu.
Hemodynamické poruchy. Pri stredne ťažkom a ťažkom OHSS sa vyskytuje arteriálna hypotenzia a tachykardia.
Ascites. Brucho je nafúknuté, často napäté, bolestivé vo všetkých oblastiach, ale častejšie v hypogastriu v projekcii vaječníkov.
Porucha funkcie obličiek a pečene. Pozoruje sa retencia moču, oligúria, anúria, hepatomegália.
Priebeh OHSS u 80 % pacientok s ťažkou formou syndrómu sprevádza horúčka. U 20 % žien sa horúčka vyskytuje na pozadí infekcie močových ciest, u 3,8 % v dôsledku zápalu pľúc a u 3,3 % v dôsledku infekcie horných dýchacích ciest. Tromboflebitída v dôsledku zavedenia intravenózneho katétra spôsobuje horúčku u 2 %, zápal podkožného tuku v mieste vpichu brušnej steny počas laparocentézy u 1 % pacientok. Infekcia operačnej rany sa vyskytuje u 1 % a postinjekčné abscesy (intramuskulárne podanie progesterónu) u 0,5 %. Horúčka neinfekčného pôvodu u každej druhej pacientky s OHSS je pravdepodobne spojená s endogénnymi pyrogénnymi mechanizmami. Boli opísané ojedinelé prípady sepsy pri ťažkom OHSS.
Na pozadí vývoja syndrómu dochádza k exacerbácii latentných chronických somatických ochorení.
Čo vás trápi?
Klasifikácia
Neexistuje jednotná klasifikácia syndrómu ovariálnej hyperstimulácie. Na základe klinických a laboratórnych príznakov sa rozlišujú štyri stupne závažnosti syndrómu:
- Mierny OHSS. Brušné ťažkosti, vaječníky s priemerom do 8 cm s cystami alebo bez nich, laboratórne parametre sú normálne. Mierny OHSS sa nazýva „kontrolovaná ovariálna hyperstimulácia“, pretože tento stav sa pozoruje absolútne vo všetkých cykloch superovulačnej stimulácie a v súčasnosti sa nepovažuje za patologický syndróm vyžadujúci liečbu.
- Mierne závažný OHSS. Mierna bolesť vo všetkých častiach brucha, nevoľnosť, vracanie, hnačka, vaječníky s priemerom 8-12 cm s cystami, ultrazvukové a/alebo klinické príznaky ascitu, hematokrit nepresahuje 45 %, leukocytóza - 10-16x10 9 /l, hyperkoagulácia (D-dimér - viac ako 0,5 μg/ml, koncentrácia fibrinogénu - viac ako 400 mg/dl, APTT, INR - v rámci normálnych limitov).
- Závažný OHSS. Hematokrit nad 45 %, leukocytóza 17 – 24 x 109 /l, hyperkoagulácia (D-dimér nad 5 μg/ml, fibrinogén nad 600 mg/dl), vaječníky s priemerom nad 12 cm s cystami, všetky klinické a laboratórne príznaky stredne závažného OHSS a napätý ascites, hydrotorax, dysfunkcia pečene, oligúria [diuréza menej ako 0,5 ml/(kg h)].
- Kritický OHSS. Hematokrit nad 55 %, leukocytóza nad 25 x 109/l, napätý ascites, bilaterálny hydrotorax, hydroperikard, anasarka, zväčšené vaječníky až do 20 – 25 cm, oligúria alebo anúria, akútne zlyhanie obličiek, tromboembolické komplikácie, ARDS.
Ovariálny hyperstimulačný syndróm sa tiež delí na skorý a neskorý.
Ak sa OHSS vyskytne v luteálnej fáze a nedôjde k implantácii, syndróm náhle a spontánne vymizne s nástupom menštruácie, zriedkavo dosiahne závažnú formu. Ak dôjde k implantácii, najčastejšie sa pozoruje zhoršenie stavu pacientky počas prvých 12 týždňov tehotenstva. Neskorý OHSS je spôsobený významným zvýšením hCG v krvnej plazme a zvyčajne je spojený s implantáciou a skorým štádiom tehotenstva.
Dôsledky a komplikácie
Komplikácie syndrómu ovariálnej hyperstimulácie môžu viesť k rozvoju tromboembolických komplikácií. Príčina trombózy pri OHSS zostáva neznáma, ale hlavná úloha v patogenéze tohto stavu sa pripisuje vysokým koncentráciám pohlavných hormónov, prozápalovým cytokínom, hemokoncentrácii a zníženiu VCP. Dlhé obdobia hospitalizácie, obmedzená motorická aktivita, znížený venózny návrat v dôsledku zväčšenia vaječníkov, zvýšená aktivita koagulačných faktorov, inhibítorov fibrinolýzy a krvných doštičiek navyše prispievajú k vysokému riziku vzniku trombotických komplikácií spojených s OHSS. Bolo preukázané, že u 84 % pacientok s tromboembolickými komplikáciami, ktoré vznikli po indukcii ovulácie a v programoch asistovanej reprodukcie, k ich vzniku došlo na pozadí tehotenstva. V 75 % prípadov bola zaznamenaná tvorba trombov v venóznom riečisku s prevažnou lokalizáciou v cievach horných končatín, krku a hlavy (60 %). U viacerých pacientok bola diagnostikovaná spontánna arteriálna trombóza lokalizovaná v mozgových cievach. Menej často sa tromby pozorovali vo femorálnej, popliteálnej, karotickej, podkľúčnej, iliakálnej, ulnárnej, mezenterickej artérii a aorte. V literatúre sa uvádza pozorovanie vývoja oklúzie centrálnej retinálnej artérie so stratou zraku pri OHSS. Výskyt pľúcnej embólie u pacientov s OHSS a hlbokou žilovou trombózou dolných končatín je 29 %, zatiaľ čo u žien s OHSS a hlbokou žilovou trombózou horných končatín a arteriálnou trombózou je riziko tejto komplikácie výrazne nižšie a je 4 %, respektíve 8 %.
Závažné prípady syndrómu ovariálnej hyperstimulácie môžu byť sprevádzané komplikáciami vyžadujúcimi chirurgický zákrok - ruptúra ovariálnej cysty a intraabdominálne krvácanie, torzia maternicových príveskov, mimomaternicové tehotenstvo.
Diagnóza syndrómu ovariálnej hyperstimulácie
Diagnóza syndrómu ovariálnej hyperstimulácie sa stanovuje na základe anamnézy, komplexného klinického, laboratórneho a inštrumentálneho vyšetrenia, ktoré odhalí zväčšené vaječníky s viacerými cystami, výraznú hemokoncentráciu a hyperkoaguláciu u pacientky, ktorá v tomto cykle použila asistovanú reprodukciu alebo kontrolovanú indukciu ovulácie na dosiahnutie tehotenstva.
Laboratórny výskum
Klinický krvný test
Hematokrit nad 40 %, koncentrácia hemoglobínu nad 140 g/l, leukocytóza do 50x10 9 /l bez posunu doľava, trombocytóza do 500 – 600x10 6 /l. Hemokoncentrácia (hematokrit nad 55 %) naznačuje potenciálne ohrozenie života.
Biochemický krvný test
Nerovnováha elektrolytov vrátane hyperkaliémie (viac ako 5,3 mmol/l) a hyponatrémie (viac ako 135 mmol/l), čo vedie k zníženej osmolarite plazmy. Hypoproteinémia (celkový proteín viac ako 66 g/l), hypoalbuminémia (albumín menej ako 35 g/l), vysoký C-reaktívny proteín, zvýšené pečeňové transaminázy až do 800 U/l, v niektorých prípadoch zvýšená GGT alebo alkalická fosfatáza, u niektorých pacientov - zvýšená koncentrácia kreatinínu viac ako 80 μmol/l a močoviny viac ako 8,3 mmol/l.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Koagulogram
Zvýšené hladiny fibrinogénu nad 400 mg/dl, von Willebrandov faktor nad 140 %, znížené koncentrácie antitrombínu III pod 80 %, D-dimér nad 0,5 mcg/ml. Normálne hodnoty APTT, PTI, INR.
 [ 24 ]
[ 24 ]
Krvné imunoglobulíny
Znížená koncentrácia IgG a IgA v krvnej plazme. Celkový rozbor moču. Proteinúria.
Analýza zloženia ascitickej tekutiny
Vysoký obsah bielkovín (viac ako 42 g/l) a albumínu (viac ako 23 g/l), nízky počet bielych krviniek, relatívne vysoký počet červených krviniek, vysoké koncentrácie všetkých prozápalových cytokínov, C-reaktívny proteín až do 135 mg/l (normálna hodnota 0-8,2 mg/l), globulínová frakcia bielkovín.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Nádorové markery v krvnej plazme
Koncentrácia CA-125, ktorá odráža masívnu proliferáciu ovariálneho tkaniva, dosahuje svoje maximálne hodnoty (až 5125 U/ml) v 2. týždni vývoja OHSS, keď sú oba vaječníky najviac zväčšené. Zvýšená hladina nádorového markeru pretrváva až 15-23 týždňov po objavení sa príznakov ovariálneho hyperstimulačného syndrómu napriek liečbe.
Prokalcitonín v krvnom sére sa u 50 % pacientov stanovuje v rozmedzí 0,5 – 2,0 ng/ml, čo sa považuje za miernu systémovú zápalovú reakciu.
Mikrobiologický výskum
Pri vyšetrení moču vylučovaného z vagíny a krčka maternice sa izolujú atypické patogény Pseudomonas, Proteus, Klebsiella, Enterobacter, E. coli v množstvách viac ako 10 000 CFU/ml.
Inštrumentálny výskum
Ultrazvuk panvových orgánov
Zväčšené vaječníky s priemerom od 6 do 25 cm s viacerými cystami, maternica normálnej veľkosti alebo zväčšená, prítomnosť voľnej tekutiny v panvovej dutine a normálne progresívne jednoplodové alebo viacpočetné tehotenstvo.
Ultrazvuk brušných orgánov
Prítomnosť voľnej tekutiny v brušnej dutine v množstve 1 až 5-6 litrov. Normálna veľkosť a štruktúra pečene alebo hepatomegália. Echo znaky biliárnej dyskinézy. Pri vyšetrení obličiek je kalichovo-panvový komplex nezmenený.
Ultrazvuk pleurálnych dutín
Prítomnosť voľnej tekutiny EchoCG. Na pozadí hemodynamických porúch, zníženej ejekčnej frakcie, zníženého end-diastolického objemu, zníženého venózneho návratu, v niektorých prípadoch - prítomnosti voľnej tekutiny v perikardiálnej dutine.
EKG
Porucha rytmu, ako je ventrikulárna extrasystola, tachykardia, difúzne metabolické a elektrolytové zmeny v myokarde. RTG hrudníka. Vykonáva sa pri podozrení na ARDS a tromboembóliu. Charakteristickým RTG nálezom pri ARDS je výskyt vzoru „matného skla“ a difúznych multifokálnych infiltrátov s pomerne vysokou hustotou (konsolidácia) s dobre definovanými vzduchovými prieduškami, t. j. rozvoj rozsiahleho poškodenia pľúcneho parenchýmu. Pri pľúcnej embólii RTG odhalí vysokú polohu bránicovej kupoly, diskoidnú atelektázu, plethoru jedného z pľúcnych koreňov alebo „odrezaný“ koreň, vyčerpanie pľúcneho vzoru nad ischemickou oblasťou pľúc a periférny trojuholníkový tieň zápalu.
Indikácie pre konzultáciu s inými špecialistami
Vzhľadom na zapojenie všetkých orgánov a systémov do patologického procesu je vyšetrenie terapeutom povinné. Pri podozrení na trombotické komplikácie je potrebná konzultácia s cievnym chirurgom. Pri výraznom hydrotoraxe je potrebná konzultácia s hrudným chirurgom, aby sa rozhodlo o vykonaní pleurálnej punkcie.
Čo je potrebné preskúmať?
Aké testy sú potrebné?
Liečba syndrómu ovariálnej hyperstimulácie
Absencia jasnej koncepcie patofyziológie OHSS znemožňuje vykonávať účinnú, patogeneticky podloženú liečbu, ktorá umožňuje účinne a rýchlo zastaviť rozvoj syndrómu a multiorgánových porúch sprevádzajúcich závažné formy ovariálneho hyperstimulačného syndrómu. V súčasnosti neexistuje špecifická terapia ovariálneho hyperstimulačného syndrómu, takže liečebné opatrenia u týchto pacientok sa redukujú na patogenetickú terapiu až do spontánnej regresie syndrómu, keďže koncentrácia hCG v krvnej plazme klesá počas 7 dní v cykloch, kde nedošlo k otehotneniu, alebo 10-20 dní, keď došlo k otehotneniu. Väčšina pacientok hospitalizovaných na jednotkách intenzívnej starostlivosti je už prijatá s diagnózou OHSS po ambulantnej liečbe, ktorá pozostáva z denného hodnotenia hmotnosti a diurézy, obmedzenia nadmernej fyzickej a sexuálnej aktivity, výdatného pitia s pridaním roztokov bohatých na elektrolyty a pravidelných krvných testov. Diskusia o liečebnej stratégii pre túto skupinu pacientok zahŕňa komplexnú symptomatickú liečbu zameranú na prevenciu rozvoja PRF obnovením CCP, elimináciou hemokoncentrácie, elektrolytovej nerovnováhy, prevenciou akútneho zlyhania obličiek, ARDS a tromboembolických komplikácií.
1. fáza – posúdenie závažnosti stavu
Prvým krokom pri určovaní taktiky liečby pacienta so syndrómom ovariálnej hyperstimulácie je posúdenie hemodynamiky a respiračných funkcií. Je tiež potrebné vykonať kompletné fyzikálne vyšetrenie s dôkladným preskúmaním stavu končatín, hlavy a krku, aby sa vylúčila hlboká žilová trombóza a zaviedla sa periférna žilová katéter alebo katetrizácia centrálnej žily. Najvhodnejšia je katetrizácia podkľúčnej žily, pretože riziko trombózy je v tomto prípade najnižšie. Na posúdenie diurézy je potrebná katetrizácia močového mechúra. Denne je potrebné sledovať klinické parametre krvných testov, elektrolyty v krvnej plazme, bielkoviny, aktivitu pečeňových enzýmov, kreatinín, hladiny močoviny a parametre koagulogramu. Na určenie stupňa zväčšenia vaječníkov a prítomnosti ascitu sa vykonáva ultrazvuk brucha.
2. fáza - infúzna terapia
Liečba liekov u pacientov s OHSS by mala byť zameraná na udržanie hemodynamiky a mobilizáciu tekutiny obsiahnutej v brušnej dutine vytvorením negatívnej bilancie sodíka a vody. Primárnym cieľom je nahradiť objem cirkulujúcej tekutiny, aby sa znížila hemokoncentrácia a udržala dostatočná renálna filtrácia. Na infúznu liečbu syndrómu ovariálnej hyperstimulácie sa používajú kryštaloidné a koloidné roztoky.
Výber kryštaloidného roztoku je určený elektrolytovou nerovnováhou. Pri určovaní množstva podávaných kryštaloidov je potrebné vziať do úvahy, že v podmienkach generalizovaného poškodenia endotelu by mal byť objem týchto roztokov 2-3-krát menší ako objem koloidných roztokov, pretože prevaha kryštaloidov zhoršuje hromadenie tekutiny v seróznych dutinách a v niektorých prípadoch vedie k rozvoju anasarky.
Liekom voľby na obnovenie a udržanie intravaskulárneho objemu u pacientov s OHSS je hydroxyetylškrob 130/0,42 denný objem - 25-30 ml/kg. Hydroxyetylškrob 200/0,5 sa môže použiť aj v základnej terapii OHSS v objeme 20 ml/(kg x deň). Môže sa však hromadiť v tele a pri dlhodobom užívaní môže spôsobiť dysfunkciu pečene a zvýšiť hladinu pečeňových transamináz, niekedy až na 800 U/l. U tohto kontingentu pacientov nie je vhodné používať hydroxyetylškrob 450/0,7 z dôvodu vysokého rizika alergických reakcií, negatívneho vplyvu na funkciu obličiek a pečene, zhoršenia hemokoagulačných parametrov (predĺženie času zrážania krvi, riziko hemoragických komplikácií). Indikácie pre použitie dextránových roztokov sú obmedzené vysokou frekvenciou alergických reakcií, negatívnym vplyvom na hemostatický systém, uvoľňovaním von Willebrandovho faktora, indukciou prozápalovej kaskády a absenciou vplyvu na reologické vlastnosti krvi v použitých dávkach. Infúzia dextránov za podmienok zvýšenej kapilárnej permeability môže viesť k rozvoju tzv. dextránového syndrómu, sprevádzaného ovariálnou liečbou (OL), zhoršenou funkciou pečene a obličiek a rozvojom koagulopatie. Želatínové roztoky tiež nie sú určené na infúznu terapiu pri OHSS.
Pri hypoproteinémii nižšej ako 25 g/l sa používa 20 % roztok albumínu, denný objem je 3 ml/kg. Odporúča sa používať iba 20 % roztok albumínu, pretože onkotický tlak 20 % roztoku je približne 100 mm Hg a onkotický tlak 5 % roztoku je približne 20 mm Hg. Za podmienok vysokej permeability cievneho endotelu vedie infúzia 5 % roztoku albumínu na rozdiel od 20 % roztoku k intenzívnejšej výmene s extravaskulárnym poolom a prudkému zvýšeniu onkotického tlaku v intersticiu, čo vedie k zvýšeniu intersticiálnej hyperhydratácie pľúc.
Diuretiká sú opodstatnené v prípade oligúrie, periférneho edému, dosiahnutia hodnôt hematokritu 36-38%. Predčasné alebo nadmerné predpísanie diuretík môže vyvolať zhoršenie hypovolémie a hemokoncentrácie, čím sa zvyšuje riziko trombotických komplikácií. Používa sa hlavne furosemid - 20-40 mg raz intramuskulárne alebo intravenózne pomaly počas 1-2 minút.
Zásady infúznej terapie pri syndróme ovariálnej hyperstimulácie
Po podaní počiatočnej dávky kryštaloidných a koloidných roztokov sa objem ďalšej infúznej terapie určí s prihliadnutím na nasledujúce parametre: diuréza - menej ako 1 ml/(kg h), hematokrit menej ako - 40 %, stredný arteriálny tlak - viac ako 70 mm Hg, centrálny venózny tlak - 8-10 mm H2O. Po dosiahnutí stanovených parametrov sa infúzna terapia ukončí. Odporúča sa podávať celkový denný objem infúznych roztokov vo frakciách počas celého dňa. Nedodržanie týchto postupov vedie k rozvoju hemodilúcie, ktorá vyvoláva rýchlu akumuláciu tekutiny v seróznych dutinách a zhoršenie stavu pacientky. Typickou chybou pri liečbe žien s OHSS je neodôvodnené predlžovanie infúznej terapie po normalizácii hemodynamických parametrov a pokus o úplné zastavenie rozvoja OHSS ako iatrogénneho stavu.
3. fáza - prevencia komplikácií
Prevencia trombózy a tromboembólie
Základom prevencie trombotických komplikácií pri ovariálnom hyperstimulačnom syndróme je eliminácia hemokoncentrácie. Antitrombotická liečba je indikovaná, keď sa objavia laboratórne príznaky hyperkoagulácie. Na tento účel sa používa nízkomolekulárny heparín (LMWH):
- vápenatá soľ nadroparínu (denná dávka - 100 anti-Xa IU/kg 2-krát subkutánne),
- dalteparín sodný (100 – 150 anti-Xa IU/kg 2-krát subkutánne),
- enoxaparín sodný (1 ml/kg/deň) 1-2-krát subkutánne).
Laboratórne monitorovanie - stanovenie plazmatickej anti-Xa aktivity 3 hodiny po podaní nízkomolekulárneho heparínu (LMWH), čo umožňuje udržiavať účinnú dávku lieku v bezpečnom terapeutickom rozmedzí a tým minimalizovať pravdepodobnosť krvácania. Antitrombotické lieky sa podávajú až do normalizácie parametrov zrážanlivosti krvi. Monitorovanie sa vykonáva stanovením koncentrácie D-diméru v plazme kvantitatívnou metódou. Trvanie podávania LMWH sa určuje individuálne a v niektorých prípadoch môže presiahnuť 30 dní.
Prevencia infekčných komplikácií
Vzhľadom na pozitívny vplyv predpisovania imunoglobulínových prípravkov v prevencii sekundárnych infekcií pri iných ochoreniach sprevádzaných stratou bielkovín možno očakávať účinnosť tejto terapie u pacientov s OHSS. Pre konečné potvrdenie alebo vyvrátenie tejto hypotézy z hľadiska medicíny založenej na dôkazoch je však potrebné vykonať štúdie. V súčasnosti je indikáciou pre empirickú antibakteriálnu liečbu riziko sekundárnej infekcie u pacientov v kritickom stave alebo s nestabilnou hemodynamikou. Empiricky vybraný liek sa mení na základe výsledkov bakteriologického vyšetrenia. Pri predpisovaní empirickej antibakteriálnej liečby je potrebné riadiť sa informáciami o závažnosti ochorenia, rizikových faktoroch infekcie a charakteristikách antibiotickej rezistencie na danej JIS.
Nutričná podpora
Podáva sa perorálne všetkým pacientom s ťažkým a kritickým OHSS. Je potrebné dodržiavať odporúčania:
- energetická hodnota 25-35 kcal/(kgxdeň),
- glukóza - menej ako 6 g/(kg x deň),
- lipidy - 0,5-1 g/(kg x deň),
- bielkoviny - 1,2-2 g/(kg x deň),
- štandardná denná sada mikroelementov a vitamínov.
4. štádium - chirurgické metódy
Indikácie pre laparocentézu u žien so syndrómom ovariálnej hyperstimulácie:
- progresívny napätý ascites,
- oligúria menej ako 0,5 ml/dkg/min),
- zvýšenie koncentrácie kreatinínu nad 80 μmol/l alebo zníženie jeho klírensu,
- hemokoncentrácia s hodnotou hematokritu vyššou ako 40 %, ktorá nie je vhodná na korekciu liekmi.
Na laparocentézu je možné zvoliť transabdominálny alebo transvaginálny prístup. Zväčšené vaječníky spôsobujú technické ťažkosti, preto je mimoriadne dôležité použitie ultrazvukovej kontroly. Dlhodobá drenáž brušnej dutiny (transabdominálna laparocentéza) od 14 do 30 dní s porciovaným odstraňovaním peritoneálneho transudátu pomocou apyrogénneho katétra cystoFix® má množstvo výhod, pretože umožňuje vyhnúť sa jednorazovej evakuácii veľkého objemu peritoneálneho transudátu, a tým eliminovať prudké výkyvy intraabdominálneho tlaku, ktoré spôsobujú hemodynamické poruchy, stabilizovať stav pacienta a vyhnúť sa opakovaným punkciám brušnej dutiny na odstránenie ascitickej tekutiny u tejto kategórie pacientov. Celkový objem evakuovanej ascitickej tekutiny počas liečby závažného OHSS sa môže pohybovať od 30 do 90 litrov.
U pacientov s hydrotoraxom na pozadí ovariálneho hyperstimulačného syndrómu je opodstatnený vyčkávací prístup. Pri vzniku hydrotoraxu sa punkcia pleurálnej dutiny vykonáva iba v prípade závažného progresívneho respiračného zlyhania.
Kritériá pre začatie respiračnej podpory pri ťažkom a kritickom syndróme ovariálnej hyperstimulácie:
- nedostatok spontánneho dýchania a patologické dýchacie rytmy,
- zníženie respiračného indexu na menej ako 200 mm Hg,
- život ohrozujúce srdcové arytmie,
- pretrvávajúca tachykardia nad 120,
- ťažká hypotenzia,
- tachypnoe nad 40 rokov,
- zapojenie pomocných dýchacích svalov.
V prípade vzniku ARDS a prechodu na mechanickú ventiláciu sa používa nasledovné:
- malé respiračné objemy (6 ml/kg),
- inspiračný tlak <30 cm H2O,
- PEEP (> 10 cm H2O),
- Používa sa manéver alveolárneho náboru.
Chirurgická liečba syndrómu ovariálnej hyperstimulácie je opodstatnená iba v prípade akútnej patológie torzie prívesku, ruptúry ovariálnej cysty, krvácania z ovariálnej cysty. V prípade torzie ovariálnej cysty je najúčinnejšie laparoskopické rozvinutie vaječníka. Typickou chybou v liečebnej stratégii u pacientok s nekomplikovaným OHSS je urgentný chirurgický zákrok a resekcia približne 30 – 50 % ovariálneho tkaniva alebo bilaterálna ooforektómia.

