Absces sleziny
Posledná kontrola: 14.07.2024

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Tvorba zapuzdrenej dutiny v slezinovom parenchýme naplnenom hnisavým exsudátom je definovaná ako slezský absces (z latinského abscesu - pustule, absces).
Epidemiológia
Slezin Abscess je zriedkavé ochorenie (jeho výskyt sa pohybuje od 0,2% do 0,07%); U pacientov so sprievodnými infekciami sa vyvíjalo asi 70% prípadov; Pri infekčnej endokarditíde u menej ako 2% pacientov. [1]
Polymikrobiálne abscesy tvoria viac ako 50% prípadov a hubové abscesy predstavujú 7% až 25% prípadov.
U dospelých sú asi dve tretiny slezinových abscesov osamelé (jednorazové) a jedna tretina je viacnásobná (multichamber).
Príčiny Absces sleziny
Absces z sleziny, periférny orgán imunitného systému a extramedulárna hematopoéza, výsledkom zápalu jeho tkanív, ktorých príčiny môžu byť:
- Prítomnosť baktérií v krvi - bakterémia (spôsobená chronickými infekciami rôznych systémov a orgánov vrátane močových ciest a gastrointestinálneho traktu);
- Septik (infekčné) infarkt sleziny s narušením jej krvného prísunu, čo vedie k ischémii (kyslíkovým hladovaním) časti tkanív a ich nekrózy;
- Parazitická infekcia sleziny-s infekciou a zapožičaním echinokokovej cysty sleziny (tvorená infekciou tapeworm parazit echinococcus granulosus);
- Subate infekčná endokarditída strepto- alebo stafylokokový pôvod (absces je komplikácia u takmer 5% pacientov s bakteriálnym zápalom vnútornej výstelky srdca);
- Typhoid horúčka, spôsobená baktériami Salmonella Typhi;
- Systémové zoonotické infekčné ochorenie spôsobené gramnegatívnymi bacilmi rodiny Brucellaceae - brucellóza;
- Šírenie infekcie zo susedných brušných orgánov, napríklad zo zapálenej pankreasu pri akútnej pankreatitíde (etiologicky spojená s bakteriálnou infekciou alebo parazitickou inváziou) alebo zápalom pankreatickej peritoneálnej membrány s postihnutím sligskej brány.
Absces sleziny môže byť polymikrobiálny a húb, spôsobený druhmi Candida (najčastejšie Candida albicans). [2]
Rizikové faktory
Faktory, ktoré zvyšujú riziko slezských abscesov, sú tupé traumy sleziny; diabetes mellitus a extrapulmonálne formy tuberkulózy; [3] autoimunitná hemolytická anémia a také chronické hemoglobinopatie ako kosáčikovité bunkové anémia (so štrukturálnymi zmenami v červených krvných bunkách); oslabenie imunitu - imunosupresia [4] (vrátane HIV); Feltyho syndróm (forma reumatoidnej artritídy); amyloidóza; Neoplazmy a cytostatická chemoterapia rakoviny; použitie steroidov; intravenózne lieky. [5]
Patogenézy
Akýkoľvek absces by sa mal považovať za reakciu na obranu tkanív, aby sa zabránilo šíreniu infekcie.
Infekcie zapojené do tvorby sleziny Abscess zahŕňajú: Gram-pozitívnu β-hemolytickú skupinu Streptococcus pyogenes; Staphylococcus aureus; Staphylococcus aureus; Pseudomonas aeruginosa (modrý Bacillus); Escherichia coli (Escherichia coli); Salmonella (Salmonella) rodiny Enterobacteriaceae; [6] EnteroCoccus spp; Klebsiella spp; [7] proteus spp; Acinetobacter baumannii; Mycobacterium tuberculosis (Mycobacterium tuberculosis); Bakteroidy fragilis bakteroidy. [8]
Mikroorganizmy používajú svoje enzýmy na zničenie buniek a spustenie kaskády oxidačných procesov, čo vedie k sekrécii a uvoľňovaniu prozápalových cytokínov. Zápalová reakcia indukovaná cytokínmi vedie k zvýšeniu regionálneho prietoku krvi a vaskulárnej endotelovej permeability, nábor veľkého počtu leukocytov do infikovanej oblasti a aktivácia tkanivových imunitných buniek - mononukleárnych fagocytov (makrofágy).
V dôsledku zápalového procesu sa vytvára hnisavý exsudát, pozostávajúci z tekutej časti krvi bez formovacích prvkov-plazmy, aktívnych a mŕtvych neutrofilových granulocytov (ničenie baktérií leukocytov-neutrofilov), plazmatických fibrinogénov a remnantov nereformovateľných buniek splegónových splegónových paratrofilov, ktoré majú detaitánu.
V tomto prípade je hnis uzavretý v kapsule, ktorá je tvorená susednými zdravými bunkami na lokalizáciu infekcie a čo najviac obmedzuje jej šírenie.
Zvláštnosť patofyziologického mechanizmu tvorby slezského abscesu v hematogénnom šírení expertov bakteriálnej infekcie zvažuje počiatočné funkcie jej červenej buničiny (ktorá tvorí asi 80% parenchýmu) - filtráciu krvi z antigénov, mikroorganizmov a defektných alebo vynaložených erytrocytov. Okrem toho je červená buničina sleziny rezervoárom pre biele krvinky, doštičky a monocyty. A v slezine presahuje populácia monocytov (z ktorých sa tvoria makrofágy) ich celkový počet v cirkulujúcej krvi. Preto monocyty v červenej buničine mobilizujú veľmi rýchlo, aby sa vysporiadali s infekciou.
Príznaky Absces sleziny
Prvými príznakmi slezského abscesu sú febrilná horúčka (s telesnou teplotou až do +38-39 ° C) a zvyšujú sa všeobecná slabosť.
Klinický obraz je doplnený bolesťou v ľavom subcostálnom a rebrám-vertebrale (čo sa zvyšuje s dýchaním). Pri hnacej hornej časti ľavého horného kvadrantu brušnej dutiny sa spustí ochrana svalov (svalové napätie) a prekrývajúce sa mäkké tkanivá sú edematívne. [9]
Komplikácie a následky
Absces sleziny poskytuje komplikácie vo forme: akumulácie vzduchu v pleurálnej dutine (pneumotorax); ľavostranné pleurálny výtok; kolaps pľúcneho tkaniva (atelektázy); formácia z subdiafragmatického abscesu alebo pankreatickej fistuly; Perforácia žalúdka alebo tenkého čreva.
Dôsledkom spontánneho prasknutia abscesovej kapsuly je vstup hnisavého exsudátu do brušnej dutiny s vývojom peritonitída.
Diagnostika Absces sleziny
Diagnóza splenickej abscesu sa považuje za klinickú výzvu a inštrumentálnu diagnostiku-zobrazovanie pomocou ultrazvuk sleziny a/alebo počítačová tomografia a preskúmajte rôntgenovú úlohu hrudníka. [10]
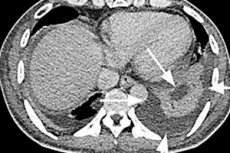
Slezinový absces na ultrazvuku zvyčajne vykazuje hypoechogénnu oblasť alebo anechogénnu oblasť (tj s neprítomnosťou echogenity) a zväčšenie orgánu. [11], [12]
Spoľahlivejšou metódou je počítačová tomografia (CT) brušnej dutiny, ktorej citlivosť pri diagnostike abscesu spleny je 94-95%. Slezinový absces v CT vyzerá ako podkryt (s nízkou hustotou) zónu, ktorá zodpovedá dutine naplnenej hnisom v parenchýme orgánov.
Je potrebné všeobecné a biochemické krvné testy, analýza zápalových markerov (COE, C-reaktívny proteín), bakteriologická krvná kultúra, test Coombs (na antierytrocytové protilátky v krvi) atď.
Diferenciálna diagnóza musí brať do úvahy rozmanitosť bakteriálnej infekcie a tiež rozlišovať medzi ďalšími stavmi, ktoré môžu napodobňovať absces: infarkt spleny, hematóm, lymfangióm a splenickú lymfogranulomatózu. [13]
Čo je potrebné preskúmať?
Ako preskúmať?
Komu sa chcete obrátiť?
Liečba Absces sleziny
Všetci pacienti s slezinovým abscesom si vyžadujú hospitalizáciu. Liečba sa vykonáva vysokými dávkami parenterálnych širokospektrálnych antibiotík (vankomycín, ceftriaxón atď.) A transdermálna aspirácia hnis pri ultrazvukovom regulácii (ak je absces jednou alebo dvojkrišmi, s dostatočne silnou stenou) alebo otvorenou (brušnou intraperitonálnou) drenážou Pulenty exudátu. [14] Ďalšie podrobnosti pozri. - liečba abscesu antibiotikami
Pacienti s plesňovými abscesmi sú liečení antimykotickými liekmi (amfotericín B) a glukokortikoidy (kortikosteroidy).
Ak neexistuje žiadna odpoveď na antibiotiká s drenážou, metódou poslednej voľby je chirurgická liečba - splenektómia (odstránenie sleziny), ktorá sa môže u mnohých pacientov vykonávať laparoskopicky. [15]
Okrem toho by sa terapia mala zamerať na základnú príčinu abscesu, ako je bakteriálna endokarditída.
Prevencia
Nie je možné úplne vyhnúť tvorbe slezského abscesu, ale - na zníženie jeho pravdepodobnosti - je potrebné včas identifikovať a liečiť všetky infekčné choroby, ako aj posilniť imunitný systém.
Predpoveď
Nezistený a neošetrený splenickský absces je takmer vždy smrteľný; Miera úmrtnosti je vysoká (viac ako 70% prípadov) a líši sa v závislosti od typu abscesu a imunitného stavu pacienta. Pri vhodnej liečbe však miera úmrtnosti nepresahuje 1-1,5%. [16]

