Lekársky expert článku
Nové publikácie
Kolenný kĺb
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Kolenný kĺb (art. genus) je najväčší a čo sa týka štruktúry, najzložitejší. Tvorí ho stehenná kosť, holenná kosť a jabĺčko. Kĺbové plochy mediálneho a laterálneho kondylu stehennej kosti sa spájajú s hornou kĺbovou plochou holennej kosti a jabĺčka. Vo vnútri kĺbu sa nachádzajú polmesiacovité intraartikulárne chrupavky - laterálne a mediálne menisky, ktoré zvyšujú kongruenciu kĺbových plôch a zároveň plnia úlohu tlmenia nárazov.
Laterálny meniskus (meniscus lateralis) je širší ako mediálny meniskus (meniscus medialis). Laterálny okraj menisku je zrastený s kĺbovým puzdrom. Vnútorný ztenčený okraj menisku je voľný. Predný a zadný koniec menisku sú pripojené k interkondylárnej eminencii holennej kosti. Predné konce menisku sú spojené priečnym väzom kolena (lig. transversum genus).
Prečítajte si tiež: |
Kĺbové puzdro kolenného kĺbu je tenké. Na stehennej kosti je prichytené približne 1 cm od okrajov kĺbových plôch, na holennej kosti a patele - pozdĺž okrajov kĺbových plôch. Synoviálna membrána tvorí niekoľko záhybov obsahujúcich tukové tkanivo. Najväčšie párové pterygoidné záhyby (plicae alares) sa nachádzajú po stranách pately. Od pately k prednému interkondylárnemu poľu vedie vertikálne nadol nepárový infrapatelárny synoviálny záhyb (plica synovialis infrapatellaris).
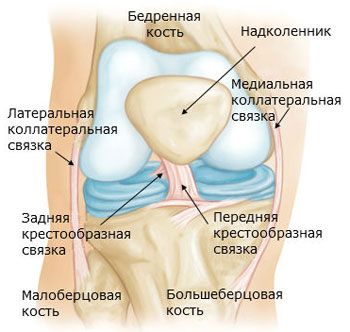
Ligamenty kolenného kĺbu
Kolenný kĺb je spevnený väzmi. Fibulárny kolaterálny väz (lig. collaterale fibulare) je extrakapsulárny, prebieha od laterálneho epikondylu stehennej kosti k laterálnej ploche hlavice fibuly. Tibiálny kolaterálny väz (lig. collaterale tibiale), zrastený s puzdrom, začína na mediálnom epikondyle stehennej kosti a je pripojený k hornej časti mediálneho okraja holennej kosti. Na zadnej ploche kĺbu sa nachádza šikmý popliteálny väz (lig. popliteum obliquum), čo je koncový zväzok šľachy semimembranózneho svalu. Tento väz je vpletený do zadnej steny kĺbového puzdra a je tiež pripojený k zadnej ploche mediálneho kondylu holennej kosti.
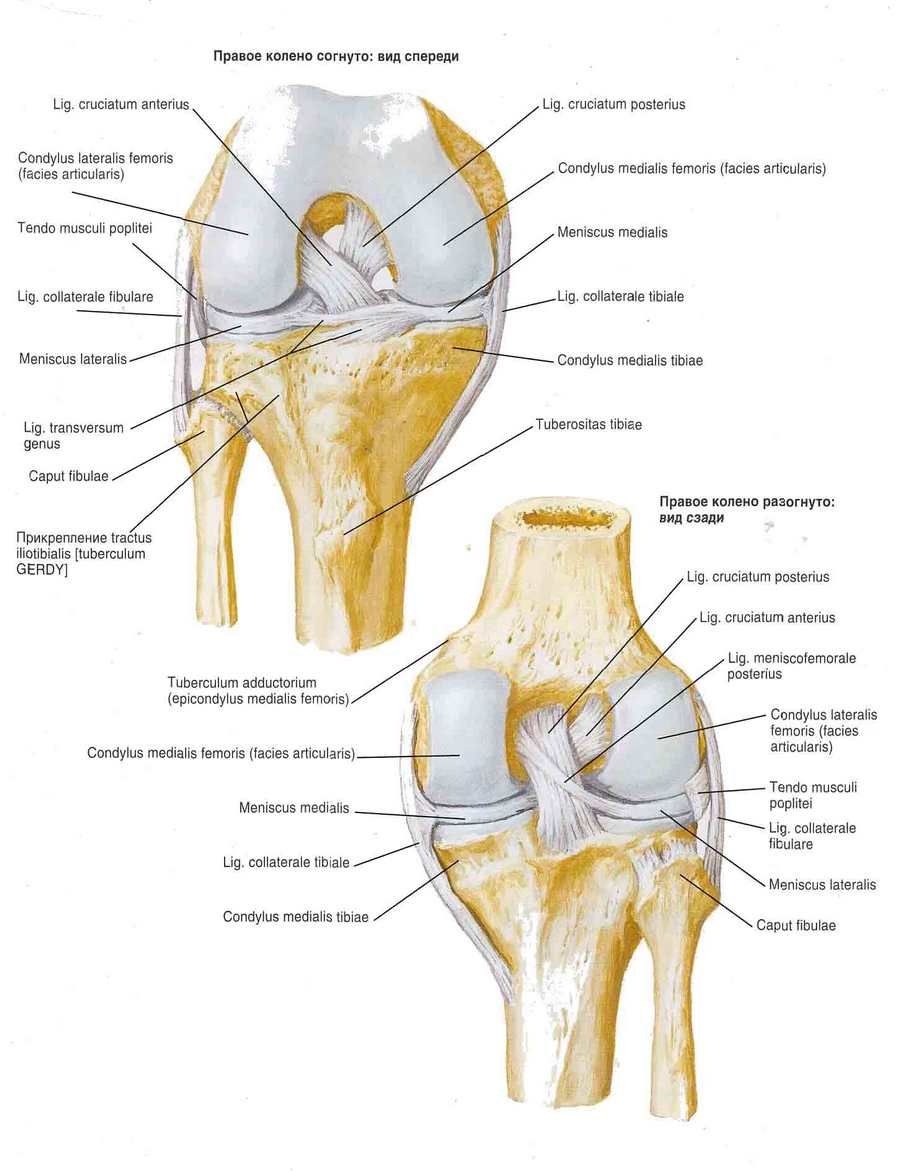
Oblúkovitý popliteálny väz (lig. popliteum arcuatum) vychádza na zadnej ploche hlavice fibuly, mediálne sa zakrivuje a pripája sa k zadnej ploche holennej kosti. Vpredu je kĺbové puzdro vystužené šľachou štvorhlavého stehenného svalu, ktorá sa nazýva patelárny väz (lig. patellae). Vnútorné a vonkajšie zväzky šľachy štvorhlavého stehenného svalu, ktoré vedú od pately k mediálnym a laterálnym epikondylom stehennej kosti a ku kondylom holennej kosti, sa nazývajú mediálne a laterálne podporné väzy pately (retinaculum patellae mediate et laterale).
V dutine kolenného kĺbu sa nachádzajú skrížené väzy pokryté synoviálnou membránou. Predný skrížený väz (lig. cruciatum anterius) začína na mediálnom povrchu laterálneho femorálneho kondylu a upína sa na predné interkondylárne pole holennej kosti. Zadný skrížený väz (lig. cruciatum posterius) je natiahnutý medzi laterálnym povrchom mediálneho femorálneho kondylu a zadným interkondylárnym poľom holennej kosti.
Synoviálna membrána kolenného kĺbu
Kolenný kĺb má niekoľko synoviálnych vakov. Ich počet a veľkosť sa individuálne líšia. Synoviálne vaky sa nachádzajú prevažne medzi šľachami a pod nimi v blízkosti miesta úponu šliach ku kostiam. Suprapatelárna bursa (bursa suprapatellaris) sa nachádza medzi šľachou štvorhlavého stehenného svalu a stehennou kosťou. Hlboká infrapatelárna bursa (bursa infrapatellaris profunda) sa nachádza medzi patelárnym väzom a holennou kosťou. Subtendinózna bursa krajčírskeho svalu (bursa subtendmea m. sartorii) sa nachádza v blízkosti miesta úponu jeho šľachy k holennej kosti. Subkutánna prepatelárna bursa (bursa subcutanea prepatellaris) sa nachádza vo vrstve tkaniva pred patelou. Podkolenná jamka (recessus subpopliteus) sa nachádza za kolenným kĺbom, pod šľachou podkolenného svalu.
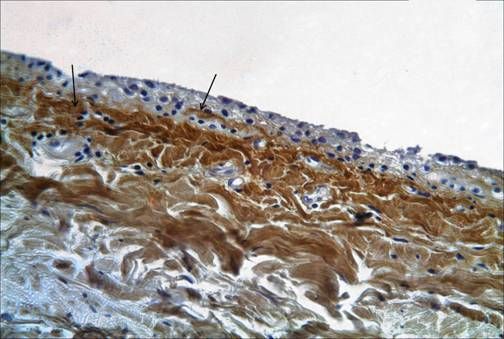
Synoviálna membrána vystiela nechrupavkový povrch kĺbu a líši sa od mezotelovej výstelky iných telesných dutín. Nie je to pravé epitelové tkanivo. Podľa histologických znakov sa rozlišujú tri typy synoviálneho tkaniva: synoviálna výstelka alveolárnych povrchov, vláknité povrchy a tukové tkanivo. Synoviálna membrána pokrývajúca skrížené väzy je pomerne dobre inervovaná a hojne zásobená krvou. Okrem toho má kolenný kĺb makroskopické synoviálne štruktúry, ktoré majú určitý význam - sú to záhyby alebo pliky. Rozlišujú sa tieto najvýznamnejšie záhyby: suprapatelárny, infrapatelárny, mediálnopatelárny a laterálny. Suprapatelárna plika je najbežnejšia (v 90 % prípadov). Samotné synoviálne záhyby majú malý chirurgický význam, ale za rôznych patologických stavov sa môžu zväčšovať, zhrubnúť, strácať elasticitu, čo následne vedie k obmedzenému pohybu v kĺbe, najmä flexii. Niekedy sú v hrúbke synoviálnych záhybov skryté intraartikulárne telieska.
Infrapatelárna plika (lg. mucosum) je embryonálna priehradka medzi mediálnou a laterálnou časťou kĺbu. Keď je hypertrofovaná, vizualizácia rôznych častí kĺbu počas artroskopie je mimoriadne ťažká. Najčastejšie liečenou plikou je mediálna plika, ktorá začína na mediálnej strane kĺbu, prebieha laterálne a vstupuje do mediálnej časti synoviálnej kapsuly, pričom pokrýva infrapatelárny tukový vankúšik. Jej frekvencia výskytu v kĺbe sa pohybuje od 18 do 55 %.
Meniskus kolenného kĺbu
Meniskus kolenného kĺbu sa nachádza v kĺbovej dutine a slúži na podporu a ochranu chrupavky. Okrem tlmiacich funkcií meniskus udržiava vzájomnú zhodu tvarov kĺbových plôch kostí a tiež znižuje trenie v kĺboch. Väčšina poranení kolena sa vyskytuje v menisku kĺbu. Pri takýchto poraneniach je obmedzená pohyblivosť, dochádza k bolesti a v závažných prípadoch dochádza k poškodeniu chrupavky a vzniku artrózy. Poškodenie menisku sa môže kombinovať s pretrhnutím väzov, poraneniami kostí, čo si vyžaduje okamžitú lekársku pomoc.
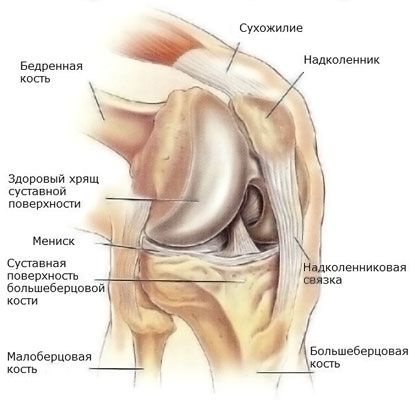
V závislosti od toho, ktorý meniskus je poškodený, vonkajší alebo vnútorný, sa rozlišujú tieto typy poranení:
- Oddelenie menisku od kapsuly
- Natrhnutie menisku (najčastejšie sa vyskytuje vo vnútornom menisku, môže byť pozdĺžne alebo priečne)
- Kompresia menisku (zvyčajne sa vyskytuje v laterálnom menisku)
Natrhnutie menisku môže byť spôsobené poranením kolena, nešikovným, prudkým pohybom, napríklad počas skoku. Najčastejšie sa takéto zranenia vyskytujú u športovcov. Prognóza výsledku ochorenia závisí od závažnosti poranenia, jeho lokalizácie a stavu tkanív. Pri chronických patológiách kolenného kĺbu môžu tkanivá menisku degenerovať do vláknitých výrastkov, môžu sa stenčiť a odlupovať. Chrupavkové tkanivo stráca svoje funkcie, čo vedie k rozvoju artrózy kolenného kĺbu.
Pri poškodení menisku sa môžu objaviť nasledujúce príznaky: ťažkosti s pohybom, najmä pri chôdzi po schodoch, hromadenie tekutiny v kĺbe, atrofia svalového tkaniva, cvakavý zvuk v kolene, lokálne zvýšenie teploty v postihnutej oblasti, bolesť pri ohýbaní a narovnávaní kolena, opuch.
V závislosti od závažnosti ochorenia sa predpisuje liečba, ktorá môže byť konzervatívna alebo chirurgická. Konzervatívna liečba zahŕňa použitie fyzioterapeutických metód, pacientovi sa odporúča pokoj, na postihnuté miesto sa môže prikladať ľad a aplikovať elastické obväzy. V prípade rozsiahlych ruptúr alebo oddelenia časti menisku od puzdra, ako aj v prípade poškodenia väzov sa môže liečba vykonať chirurgicky pomocou artroskopických metód. Obdobie úplného obnovenia motorickej schopnosti kĺbu sa môže pohybovať od niekoľkých týždňov do dvoch až troch mesiacov.
Tvar kĺbových plôch robí tento kĺb kondylárnym. Podlieha flexii a extenzii okolo čelovej osi (s celkovým objemom 150°). Keď je holenná kosť ohnutá (v dôsledku uvoľnenia kolaterálnych väzov), môže sa rotovať vzhľadom na vertikálnu os. Celkový objem rotácie dosahuje 15°, pasívna rotácia - až 35°. Skrížené väzy inhibujú pronáciu a uvoľňujú sa počas supinácie. Supináciu inhibuje najmä napätie kolaterálnych väzov. Flexiu obmedzuje napätie skrížených väzov a šľachy štvorhlavého stehenného svalu.
Aktívne a pasívne stabilizátory kolenného kĺbu
Mechanizmy stabilizácie kolenného kĺbu v rôznych polohách stehna, holene, v statike a dynamike, za normálnych aj patologických podmienok sú predmetom záujmu výskumníkov už mnoho rokov, ale v súčasnosti nie je v tomto probléme všetko jasné.
Pre ľahšie pochopenie sú tieto mechanizmy rozdelené na pasívne a aktívne. Medzi prvé patrí zhoda kĺbových plôch a chrupavkových štruktúr, ako aj kapsulárno-väzivový aparát kolenného kĺbu, ktorý pasívne pôsobí proti posunutiu holennej kosti. Medzi druhé patria periartikulárne svaly, ktoré proti tomu aktívne pôsobia. V skutočnosti pracujú súčasne, vzájomne sa dopĺňajú a/alebo nahrádzajú. Pri poraneniach kapsulárno-väzivových štruktúr sú oba mechanizmy do istej miery narušené, trvalo alebo dočasne, v dôsledku čoho trpí funkcia kĺbu - dochádza k jeho nestabilite.
Stabilizácia kolenného kĺbu je jedným z tých problémov, ktorých riešenie je možné len s využitím údajov získaných v rôznych oblastiach poznania (morfológia, fyziológia a biomechanika).
Aby sa určilo, ktoré články patogenézy tohto procesu môžu byť ovplyvnené a obnoviť narušenú funkciu, je potrebné zvážiť mechanizmy stabilizácie kolenného kĺbu. Okrem toho je dôležité odpovedať na otázku, ktorou cestou sa vydať. Mali by sme sa spoliehať na obnovenie alebo kompenzáciu funkcie? V ktorých prípadoch by sme mali zvoliť konzervatívnu a v ktorých chirurgickú liečebnú taktiku a aká je v týchto prípadoch úloha funkčnej terapie?
Riešenie týchto základných otázok je možné len s dôkladným preskúmaním vlastností biomechaniky kolenného kĺbu.
Pohyby v kolennom kĺbe
Okolo čelnej osi do 135° (flexia) a do 3° (extenzia). Rotácia dolnej končatiny okolo pozdĺžnej osi - do 10°.
Ohnite dolnú časť nohy: biceps femoris, semimembranosus, semitendinosus, popliteus a gastrocnemius.
Nasledujúce svaly rotujú dolnú časť nohy dovnútra (s pokrčeným kolenom): semimembranový a semitendinozálny sval, krajčírsky sval a lýtkový sval (mediálna hlava).
Rotácia dolnej časti nohy smerom von: lýtkový sval, biceps femoris (laterálna hlava).
Hlavné ochorenia kolenného kĺbu
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Deformujúca artróza kolenného kĺbu
Ide o chronické ochorenie, pri ktorom dochádza k degeneratívnym procesom v kostnom a chrupavkovom tkanive, čo vedie k deformácii kĺbov. Hlavné príznaky deformujúcej artrózy: bolesť sa zvyšuje počas pohybu, zintenzívňuje sa vo vlhkom a chladnom počasí a zvyčajne ustupuje v pokoji. Čím je človek starší, tým je vyššia pravdepodobnosť vzniku ochorenia. Vysvetľuje sa to tým, že chrupavkové tkanivo vo vnútri kĺbov sa časom opotrebováva a po zraneniach a fyzickej námahe sa čoraz ťažšie obnovuje. Dôležitú úlohu pri vzniku ochorenia zohrávajú aj dedičné faktory.
Deformujúca artróza kolenného kĺbu je sprevádzaná chrumkavosťou pri pohybe, ktorá časom prechádza, pretože povrch kostí sa počas trenia vyhladzuje. V kolennom kĺbe sa vyvíja zápalový proces, v kostnom tkanive sa objavujú cysty, pacientovi je ťažké sa pohybovať, pri chôdzi začína krívať. Priebeh ochorenia zhoršuje fyzické preťaženie, dlhodobé zaťaženie nôh, napríklad u ľudí, ktorých profesionálna činnosť zahŕňa dlhodobé státie - predajcovia, učitelia, športovci atď.
Deformácia kĺbov sa zvyčajne začína vyvíjať v druhom štádiu ochorenia. V treťom štádiu sa kĺby roztiahnu a deformujú do takej miery, že sa kĺb stane úplne nepohyblivým.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Artritída kolenného kĺbu
Artritída kolena sa delí na osteoartritídu, reumatoidnú artritídu a posttraumatickú artritídu. Najčastejšou formou artritídy kolena je osteoartritída. Toto ochorenie postupuje postupne a vyčerpáva kĺbovú chrupavku. Osteoartróza zvyčajne postihuje starších ľudí a ľudí stredného veku. Osteoartróza alebo gonartritída kolenného kĺbu postihuje periartikulárne svaly vrátane synoviálnej membrány a väzov v dôsledku zápalového procesu v mäkkých tkanivách.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ]
Reumatoidná artritída kolenného kĺbu
Môže sa vyskytnúť v akútnej aj chronickej forme. V akútnom štádiu ochorenia sa v dutine kolenného kĺbu hromadí tekutina. Pacient pociťuje bolesť, začervenanie a opuch v kolennom kĺbe. Motorická aktivita kĺbu je znížená, pacient sa snaží udržať nohu v poloohnutej polohe. Ak sa v kĺbe vytvoril hnis, ochorenie sa prejavuje vysokou teplotou a zimnicou. Opuch kĺbu je veľmi výrazný. Táto forma ochorenia spravidla postihuje dva kolenné kĺby.
Posttraumatická artritída kolenného kĺbu
Vyskytuje sa pri poranení kolenného kĺbu a môže sa vyvíjať v priebehu rokov, postupne ničí kĺbovú chrupavku, spôsobuje bolesť a obmedzuje funkciu kĺbu.
Bolesť kolenného kĺbu
Bolesť v kolennom kĺbe je sprevádzaná nasledujúcimi príznakmi:
- Zvyšuje sa pri chôdzi po schodoch
- Obmedzuje motorickú aktivitu kĺbu, zintenzívňuje sa pri pokuse o ohnutie alebo narovnanie nohy
- Sprevádzané chrumkavým zvukom pri pohybe a výskytom opuchu
- Kĺbové povrchy sú deformované
- Stehenné svaly atrofia
- Objavuje sa nerovnomerná, kolísavá chôdza
Bolesť v kolennom kĺbe sa často vyskytuje aj pri koxartróze alebo osteoartróze bedrového kĺbu.
Ako sa vyšetruje kolenný kĺb?
Vyšetrite pacienta ležiaceho na chrbte s natiahnutými nohami. Je v oblasti kolenného kĺbu opuch? (Príčiny: zhrubnutie kosti, hromadenie tekutiny v kĺbovej dutine, zhrubnutie synoviálnej membrány kolenného kĺbu; v druhom prípade je pri palpácii cítiť „trenie“.) Všimnite si, či je prítomná atrofia štvorhlavého stehenného svalu. Prítomnosť tekutiny v kĺbovej dutine je možné potvrdiť nasledujúcou technikou: dlaň jednej ruky položte na jabĺčko, respektíve na oblasť tesne nad ňou, a palec a ukazovák druhej ruky pod jabĺčko. Zmenou stupňa tlaku na jabĺčko vyšetrujúci spôsobí pohyb tekutiny v kĺbovej dutine, ktorý je cítiť prstami. Ak je v kĺbovej dutine 30 – 40 ml tekutiny, môže to spôsobiť jav „ballotingu“ jabĺčka, v takom prípade sú cítiť jeho nárazy do okolitých kostí („ťuknutie jabĺčka“). Tieto „klepkavé“ zvuky môžu chýbať, ak je výpotok veľmi malý alebo ak je „napätý“, ale jeho objem presahuje 120 ml.
Stupeň flexie a extenzie v kolenných kĺboch sa u jednotlivých osôb líši. Flexia sa považuje za celkom dostatočnú, ak sa človek dokáže dotknúť zadku pätou. Porovnajte extenziu kolenných kĺbov na chorých a zdravých končatinách. Stav mediálnych a laterálnych väzov sa skúma s takmer úplne extenziou kolenného kĺbu. Jednou rukou vyšetrovateľ zdvihne pacientovu nohu ležiacu na gauči za členok a druhou rukou koleno mierne fixuje. Väzy kolenného kĺbu sú v momente abdukcie napnuté - v tomto prípade sa snažia o abdukciu uchopením členku vyšetrovanej nohy jednou rukou a druhou rukou, ktorá sa nachádza pod kolenným kĺbom, tlačia kolenný kĺb v mediálnom smere (toto je test mediálnych väzov). Reverzná manipulácia s addukciou v kolennom kĺbe je testom laterálnych väzov. Ak sú tieto väzy natrhnuté, kolenný kĺb sa pri skúmaní príslušných väzov „otvorí“ širšie (nezabudnite porovnať kolenné kĺby na oboch končatinách).
Skrížené väzy sa vyšetrujú fixáciou kolenného kĺbu pod uhlom 90°. Chodidlo vyšetrovanej nohy je položené na lehátku a vyšetrovateľ si naň sadne, aby znehybnil holennú kosť. Koleno uchopte zozadu prstami tak, aby palce ležali na kondyloch stehennej kosti. Pri uvoľnenom štvorhlavom stehennom svale sa posudzuje predozadný prechod holennej kosti na stehennú kosť (normálne je to približne 0,5 cm), predný skrížený väz obmedzuje kĺzanie stehennej kosti dopredu a zadný - dozadu. Nadmerné kĺzanie v jednom zo smerov (nezabudnite porovnať s kolenom druhej nohy) môže naznačovať poškodenie príslušného väzu.
McMurrayov rotačný test je určený na detekciu natrhnutia pedikulárneho menisku (t. j. so zachovaním pedikulárneho menisku). Kolenný kĺb sa ohne, holenná kosť sa otočí laterálne a potom sa kolenný kĺb extenziuje, pričom sa holenná kosť naďalej otáča. Manéver sa niekoľkokrát opakuje pri rôznych stupňoch flexie v kolennom kĺbe a potom znova s rotáciou holennej kosti na stehennú kosť. Účelom tejto manipulácie je stlačiť voľný koniec pedikulárneho menisku dovnútra kĺbu. Keď sa koleno narovná, stlačený voľný koniec menisku sa uvoľní, čo je sprevádzané pocitom zvláštneho cvaknutia (niekedy počuteľného) a pacient pociťuje bolesť. Tento manéver však neodhaľuje natrhnutie „rúčky vedra“. Pamätajte: pri pohybe normálneho kolenného kĺbu je zvyčajne počuteľné cvaknutie pately.
Artroskopia kolenného kĺbu
Artroskopia kolena umožnila preskúmať vnútorné štruktúry kolenného kĺbu, čo umožňuje stanoviť presnú diagnózu a určiť ochorenia, ktoré spôsobujú bolesť kolena, bez otvorenia kĺbu. Vďaka tejto metóde je možné vykonávať množstvo chirurgických zákrokov v uzavretom kĺbe, čo nepochybne skracuje dobu rekonvalescencie u ľudí, ktorí podstúpili artroskopickú operáciu.
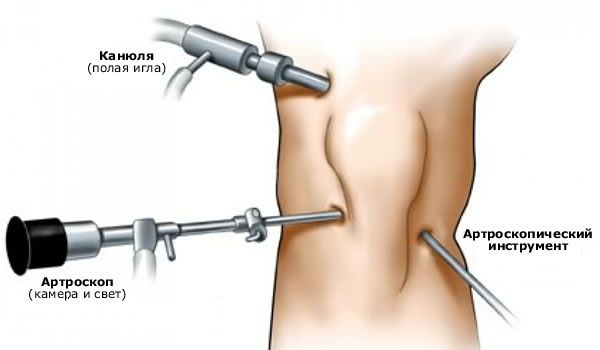
Artroskopia kolenného kĺbu je univerzálna vyšetrovacia metóda, ktorej výsledky sa vždy porovnávajú s údajmi z iných štúdií.
Podľa nášho názoru je artroskopia najcennejšia pri rôznych intraartikulárnych patológiách: poškodenie menisku, kĺbovej chrupavky, patologický stav synoviálnych záhybov atď.
Artroskopia sa stáva obzvlášť relevantnou pri akútnej traume, keď je extrémne skreslená symptomatológia a nemožnosť vykonať objektívne testovanie v dôsledku syndrómu bolesti.
Z nášho pohľadu je artroskopická diagnostika najcennejšou metódou vyšetrenia akútnej ruptúry väzivových prvkov kolenného kĺbu.
Najskoršie zistenie ruptúry skrížených väzov (v prvých dvoch týždňoch) umožňuje vykonať chirurgické zošitie väzových prvkov. V tomto prípade možno dúfať v dobrý výsledok liečby. Ak však od poranenia uplynuli viac ako tri týždne, šitie skrížených väzov nie je vhodné, pretože dochádza k skráteniu kolagénových vlákien a vznikajú nezvratné avaskulárne zmeny.
Počas diagnostickej artroskopie vykonávanej v dňoch po úraze je potrebné dôkladne umyť kĺb od krvi, čo následne zabráni progresii gonartrózy. Okrem toho to zabezpečí lepšie overenie sprievodnej intraartikulárnej patológie.
Predtým sme prikladali veľký význam čiastočným ruptúram skrížených väzov, najmä predného skríženého väzu (ACL). Vypracovali sme rôzne diagnostické kritériá na identifikáciu tejto patológie vrátane artroskopických znakov čiastočných ruptúr. Neskôr sme však, berúc do úvahy možnosti kompenzácie procesu, dospeli k záveru, že v prípade poškodenia skrížených väzov (najmä v prípade čiastočnej ruptúry) nie je vhodné spoliehať sa iba na artroskopické údaje, pretože poškodenie jedného alebo druhého anatomického substrátu nie je ekvivalentné nestabilite kolenného kĺbu.
Preto v súčasnosti vykonávame diagnostickú artroskopiu bezprostredne pred chirurgickou stabilizáciou kolenného kĺbu. Jej úlohou je identifikovať kombinovanú intraartikulárnu patológiu a následne vykonať chirurgickú korekciu.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
MRI kolenného kĺbu
Magnetická rezonancia kolenného kĺbu umožňuje vyšetrenie kostí aj mäkkých tkanív, ako aj objektívne posúdenie všetkých procesov prebiehajúcich v kĺbe a priľahlých tkanivách. To umožňuje identifikovať rôzne patológie v najskorších štádiách, napríklad pri natrhnutom menisku alebo poranených väzoch. Metóda magnetickej rezonancie je neškodná, má málo kontraindikácií (medzi kontraindikácie patrí tehotenstvo, nadmerná telesná hmotnosť, prítomnosť kardiostimulátora v tele). Magnetická rezonancia má veľký význam pri predoperačnom vyšetrení kĺbov, ako aj počas rehabilitačného obdobia. Magnetická rezonancia kolenného kĺbu sa odporúča pri natrhnutom menisku, poškodených väzoch, rôznych zraneniach, infekčných patológiách, nádoroch, opuchoch a bolestiach kĺbov a periartikulárnych tkanív.
Predný skrížený väz (ACL) sa na MRI kolena zvyčajne javí ako tmavý pás s nízkou intenzitou signálu. Od femorálneho úponu v posteromediálnej oblasti laterálneho kondylu stehennej kosti sa ACL rozprestiera dopredu nadol a mediálne. Tibiálny úpon sa nachádza anterolaterálne na tuberkulách interkondylárnej eminencie.
Predný skrížený väz (ACL) je dobre viditeľný na sagitálnych rezoch s extenziou a vonkajšou rotáciou holennej kosti o 15 – 20°. Vonkajšia rotácia redukuje artefakty a narovnáva ACL v sagitálnej rovine.
ACL je jasnejší ako PCL, čo je dôležité, pretože to môže viesť k nesprávnej diagnóze natrhnutia ACL.
Makroskopická anatómia skrížených väzov je tiež odlišná: ak je predný krížový väz (PCL) reprezentovaný paralelnými vláknami, potom je predný skrútený väz (ACL) skrútený. Údaje naznačujúce ruptúru ACL sú nasledovné: chýbajúca vizualizácia ACL, nedostatok kontinuity vlákien väzu alebo abnormálna orientácia zostávajúcich vlákien.
Úplná ruptúra ACL sa diagnostikuje skôr na základe nepriamych údajov: predná translácia tibie, nadmerný zadný sklon PCL, zvlnený obrys ACL s čiastočnou alebo úplnou ruptúrou.
Diagnostika ruptúr PCL je oveľa jednoduchšia. Keď je noha natiahnutá, PCL má mierny dozadu sklon v sagitálnej rovine.
V blízkosti PCL možno často vidieť fibrozódny pás, ktorý spája zadný roh laterálneho menisku s femorálnym kondylom. Ide o meniskofemorálny väz (Wrisbergov alebo Humphreyov).
Úplné ruptúry PCL sú dobre definované MRI kolenného kĺbu, buď oddelením od kostného úponu, alebo defektom v strede substancie. V prípade čiastočnej ruptúry PCL sa zaznamenáva zvýšenie intenzity jej signálu a fokálne zhrubnutie.
V prípade poškodenia BCS sa určí nízka intenzita signálu pólu umiestneného v blízkosti stehennej alebo holennej kosti.
Hrúbka MCL sa zväčšuje s krvácaním a edémom. Ruptúry MCL sú zvyčajne obmedzené na hlbokú lokalizáciu väzu, vizualizujú sa fokálne meniskokapsulárne delenia so synoviálnou tekutinou, periférne vo vzťahu k menisku a obmedzené na tenký pás prechádzajúci hlboko do väzu.
Podobný obraz predstavuje poškodenie MCL, s jediným rozdielom, že do procesu sú často zapojené popliteálna šľacha a štrukturálne prvky arcuatového komplexu.
Röntgen kolenného kĺbu
Na röntgenových snímkach kolenného kĺbu sú jasne viditeľné kĺbové plochy kostí, ktoré ho tvoria. Patela je prekrytá distálnou epifýzou stehennej kosti, röntgenový kĺbový priestor je široký, v strednej časti zakrivený.
Röntgenové vyšetrenie je najdostupnejšie pri vyšetrení pacientov s poškodením väzov kolena. Röntgenové údaje následne ovplyvňujú liečebný plán. Samozrejme, korelujú s výsledkami klinického vyšetrenia.
Rádiografia sa vykonáva v dvoch štandardných projekciách. Okrem toho sa zhotovujú aj funkčné rádiografie. Pri hodnotení snímok sa berie do úvahy poloha pately, tibiofemorálny uhol a hrúbka kĺbovej chrupavky. Posudzujú sa vzťahy a tvar kostí: konvexnosť laterálnej tibiálnej plošiny, konkávnosť mediálnej časti, dorzálna poloha fibuly vo vzťahu k holennej kosti.
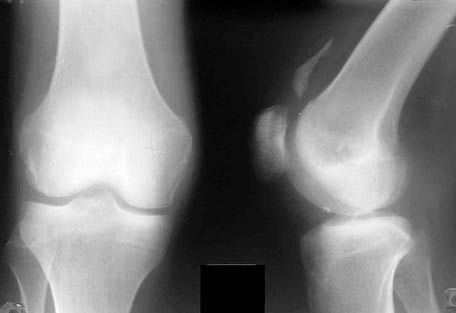
Pre správne posúdenie vzťahu holennej kosti k patele by sa mali laterálne röntgenové snímky urobiť pri 45° flexii. Pre objektívne posúdenie rotácie holennej kosti by sa mali laterálne a mediálne kondyly holennej kosti prekrývať. Mediálny femorálny kondyl sa zvyčajne projekuje distálnejšie ako laterálny. Posudzuje sa aj výška pately.
Ak je to potrebné na určenie osi končatiny, ďalšie röntgenové snímky sa urobia na dlhých kazetách v stoji v priamej projekcii, pretože pri gonartróze môžu byť významné odchýlky od normy.
Na získanie ďalších informácií o stave patelofemorálneho kĺbu sa zhotovujú axiálne snímky pately, ktoré umožňujú analýzu stavu kĺbovej chrupavky na jej laterálnych a mediálnych fazetách.
Na určenie stupňa posunutia holennej kosti vzhľadom na stehennú kosť v predozadnom a mediálno-laterálnom smere sme predtým vykonali funkčné röntgenové snímky so záťažou; teraz tieto informácie poskytuje ultrazvuk.
Je mimoriadne dôležité venovať pozornosť kalcifikácii mäkkých tkanív, ruptúram kostných fragmentov a osifikácii femorálneho úponu BCL. T. Fairbank (1948) opísal množstvo rádiografických symptómov pozorovaných neskoro po odstránení menisku: tvorba hrebeňov a osteofytov pozdĺž okraja holennej kosti, sploštenie femorálnych kondylov, zúženie kĺbovej štrbiny, ktoré časom progredujú.
Zaznamenali sme množstvo rádiografických znakov charakteristických pre chronickú prednú nestabilitu kolenného kĺbu: zmenšenie interkondylárnej jamky, zúženie kĺbovej štrbiny, prítomnosť periférnych osteofytov na holennej kosti, hornom a dolnom póle pately, prehĺbenie prednej meniskálnej drážky na laterálnom kondyle stehennej kosti, hypertrofiu a zúženie tuberkulu interkondylárnej eminencie.
Pri určovaní závažnosti deformujúcej artrózy sa riadime rádiologickými príznakmi, ktoré opísala N. S. Kosinskaya (1961). Existuje priama súvislosť medzi závažnosťou gonartrózy a stupňom nestability kolena, ako aj s načasovaním vyhľadania lekárskej starostlivosti a počtom predtým vykonaných chirurgických zákrokov u tých, u ktorých bol kolenný kĺb poranený.

