Lekársky expert článku
Nové publikácie
Okrajové osteofyty bedrového kĺbu
Posledná kontrola: 29.06.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
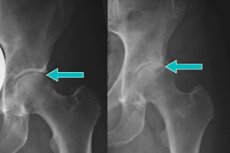
Počas röntgenového vyšetrenia panvových kostí sa často zisťujú marginálne osteofyty bedrového kĺbu. Ide o špecifické patologické výrastky na kĺbovom povrchu, kde je kosť pokrytá chrupavkou. Pri kontakte s nervovými zakončeniami osteofyty spôsobujú silnú bolesť, najmä kvôli ktorej pacienti vyhľadávajú lekársku pomoc. Hlavným dôvodom vzniku výrastkov je osteoartróza a deštrukcia chrupavky. [ 1 ]
Epidemiológia
Marginálne osteofyty bedrového kĺbu sa častejšie vyskytujú u mužov nad 65 rokov. Vek 80 % pacientov – prevažnej väčšiny – presahuje 75 rokov.
Napríklad v Spojených štátoch amerických je prevalencia patológie 12 %, v dôsledku čoho sa každý rok vykonáva niekoľko stotisíc endoprotetických operácií.
Najčastejšie prejavy marginálnych osteofytov bedrového kĺbu:
- Bolesť pri pokuse o pohyb a jej absencia v pokoji (niekedy sa zaznamená ožiarenie do oblasti slabín);
- Prechodná stuhnutosť kĺbu ráno;
- Obmedzený rozsah pohybu v bedrovom kĺbe, krepitácia;
- Absencia príznakov zápalu (opuch, lokálne zvýšenie teploty).
Príčiny osteofyty bedrového kĺbu
Aby sme pochopili príčiny vzniku okrajových osteofytov bedrového kĺbu, je potrebné mať predstavu o anatomických a fyziologických vlastnostiach tohto kĺbu.
Hlava stehennej kosti a acetabulum bedrovej kosti sa podieľajú na tvorbe bedrového kĺbu. Kĺbové plochy sú pokryté synoviálnym chrupavkovým tkanivom. Toto tkanivo dokáže absorbovať synoviálnu tekutinu a v závislosti od pohybovej aktivity ju uvoľňovať späť. Pri dlhodobom státí je acetabulum vystavené intenzívnemu mechanickému namáhaniu. Počas chôdze sa tlmiace zaťaženie mení v závislosti od zmeny vektora pohybu. V tejto situácii rôzne a meniace sa smery zaťaženia ovplyvňujú takmer celý povrch acetabula a hlavice stehennej kosti.
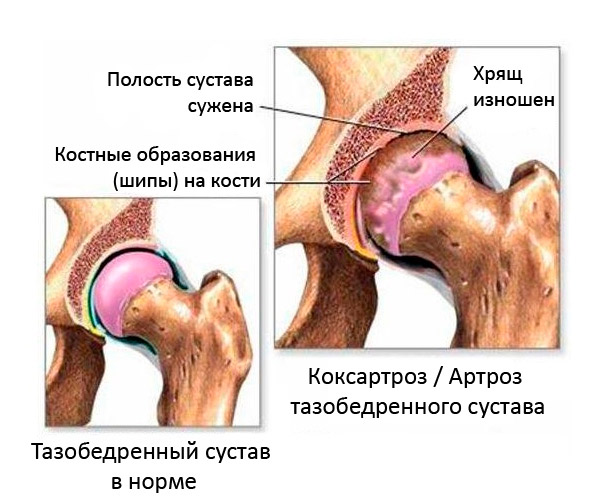
K tvorbe okrajových osteofytov dochádza iba vtedy, keď je poškodená synoviálna vrstva chrupavky. V oblastiach stenčenia chrupavky a obnaženia kosti počas motorickej aktivity sa v chrupavke tvoria mikrotrhliny, ktoré sa časom vyplnia vápenatými soľami. Takéto usadeniny poškodzujú mäkké tkanivá, čo vedie k neustálemu zápalovému procesu. V dôsledku toho sa chrupavkové tkanivo ničí, osteofyty rastú a ďalej sa šíria po celom vnútornom kĺbovom povrchu. [ 2 ]
Nepriame príčiny tohto javu môžu byť:
- Nadváha, ktorá opakovane zvyšuje zaťaženie povrchov bedrového kĺbu a vyvoláva zrýchlené ničenie chrupavkovej vrstvy;
- Sedavý životný štýl;
- Zakrivenie dolných končatín a chodidiel;
- Zranenia bedier a samotného bedrového kĺbu;
- Zakrivenie chrbtice s nesprávnym postavením panvy, artróza kolena s nesprávnym postavením a skrátením končatín;
- Biochemické zmeny súvisiace s vekom;
- Anomálie rastu (juvenilná epifyzeolýza hlavice stehennej kosti, infantilná osteonekróza);
- Anomálie kostry (dysplázia bedrového kĺbu alebo acetabula, rotačná chyba v zarovnaní krčka stehennej kosti);
- Femoro-acetabulárny impingement (elevácia predného vonkajšieho segmentu hlavicovo-krčného prechodu, nadmerné krytie hlavice stehennej kosti acetabulom);
- Epifyzeálne anomálie (spondyloepifyzeálna dysplázia);
- Hormonálne poruchy (nízke hladiny estrogénu u žien).
Rizikové faktory
Keďže patogenéza výskytu marginálnych osteofytov bedrového kĺbu nie je úplne objasnená, je dôležité poznať rizikové faktory, ktoré môžu vyvolať rozvoj patológie. Medzi takéto faktory patria:
- Obezita, nadváha, zvyšujúca zaťaženie kĺbových povrchov a spôsobujúca zrýchlené ničenie chrupavkového tkaniva;
- Sedavý životný štýl (prevažne sedavá práca, hypodynamia v dôsledku nadváhy atď.);
- Nesprávna poloha chodidla, deformácie kostí (vrátane valgózneho zakrivenia);
- Traumatické poranenia bedrového kĺbu alebo hornej časti stehna;
- Sakro-lumbálna osteochondróza;
- Nesprávne držanie tela, deformácie chrbtice, ktoré spôsobujú nerovnomerné rozloženie zaťaženia tlmiace nárazy počas motorickej aktivity;
- Pravidelná ťažká fyzická aktivita s dlhodobým pobytom „na nohách“, manuálna preprava ťažkých predmetov;
- Ochorenia ciev dolných končatín (kŕčové žily, angiopatia diabetického pôvodu, obliterujúca endarteritída, ateroskleróza atď.);
- Reumatoidné poškodenie intraartikulárnej chrupavky v dôsledku reumatoidnej artritídy, dny, Bechterevovej choroby (kĺbového typu), systémového lupus erythematosus atď.;
- Nesprávny životný štýl, zlá strava, nízky príjem tekutín počas dňa.
U starších ľudí sa marginálne osteofyty môžu vyskytnúť v dôsledku traumy, zlomenín v oblasti hlavice stehennej kosti. U pacientov stredného veku je potrebné vylúčiť všetky druhy endokrinných porúch, ktoré môžu spôsobiť deštrukciu chrupavky.
Medzi rizikové skupiny patria ženy počas tehotenstva (neskoré tehotenstvo sa vyznačuje fyziologickým zmäkčením chrupavkového tkaniva), ako aj obézni ľudia.
Patogenézy
Patogenetický obraz tvorby marginálnych osteofytov bedrového kĺbu je stále predmetom štúdia. Je známe, že vo väčšine prípadov sa osteofyty vyskytujú v neskorom štádiu vývoja osteoartrózy: výrastky sú lokalizované na hlavici stehennej kosti alebo na povrchu acetabula bedrovej kosti.
Topografické, morfologické a ďalšie znaky rastu osteofytov boli prvýkrát opísané v roku 1975. Zároveň bola stanovená klasifikácia výrastkov v závislosti od ich lokalizácie a rastu. Konkrétne boli marginálne osteofyty rozdelené na periférne (s lokalizáciou pozdĺž okraja hlavice stehennej kosti) a centralizované (s lokalizáciou pozdĺž okraja drsnej jamky hlavice stehennej kosti). Okrem marginálnych osteofytov boli opísané aj episartikulárne a subartikulárne osteofyty.
Varianty rastu osteofytov:
- Dochádza k nadmernému rastu širokých a plochých osteofytov postihujúcich mediálnu a zadnú zónu hlavice stehennej kosti so zachovaním sférickosti. Niekedy sa vyskytujú degeneratívne zmeny s cystickými útvarmi v prednom hornom a mediálnom segmente hlavice stehennej kosti. Klinické a rádiologické vyšetrenie odhaľuje laterálnu rotáciu a dislokáciu hlavice stehennej kosti vo vzťahu k acetabulu.
- Výrastky majú tendenciu šíriť sa smerom von a postihovať zadnú a mediálnu oblasť hlavice stehennej kosti. Kostné tkanivo je zničené, postihnuté sú horné a laterálne oblasti hlavice stehennej kosti a hlavica stehennej kosti je posunutá laterálne a nahor vzhľadom na acetabulum. Klinické príznaky sú fixná flexná kontraktúra, laterálna rotácia a addukcia bedrového kĺbu.
- Okrajové osteofyty na povrchoch acetabula a hlavice stehennej kosti tvoria zvláštny kruh obklopujúci bedrový kĺb. V mediálnej a posteromediálnej oblasti hlavice stehennej kosti dochádza k deštruktívnym a degeneratívnym zmenám.
- Periférne marginálne osteofyty sa stanú viditeľnými, keď je acetabulum s hlavicou stehennej kosti hlboko zapustené do panvovej strany. S postupujúcou deštrukciou kosti sa hlavica posúva smerom nahor vzhľadom na acetabulum a pozdĺž dolného okraja hlavice stehennej kosti sa nachádza prstenec periférnych výrastkov.
Príznaky osteofyty bedrového kĺbu
Príznaky tvorby marginálnych osteofytov bedrového kĺbu sa nemusia prejaviť ihneď po nástupe patologických zmien. Až časom, ako rastú, dochádza k neustálej bolesti v bedrovom kĺbe a obmedzeniu pohybu.
Mnoho pacientov trpiacich marginálnymi osteofytmi bedrového kĺbu sa sťažuje na bolesť v dolnej časti chrbta, zadku a bedrách. Bolestivý syndróm sa môže pohybovať od mierneho nepohodlia až po akútnu silnú bolesť. V pokročilých prípadoch je bolesť taká silná, že pacient nie je schopný vykonávať žiadne pohyby.
Voľnosť pohybu v kĺbe je tiež narušená. Neustále nepohodlie a bolesť sťažujú vykonávanie aj jednoduchých pohybov: chôdza, zdvíhanie nohy alebo dokonca dlhé sedenie sa stáva problematickým. Mnoho ľudí má pocit stuhnutosti v kĺbe, pocit, že „noha neposlúcha“.
Okrajové osteofyty bedrového kĺbu sú častou patológiou, ktorú nemožno úplne vyliečiť. Včasné vyšetrenie lekára pri zistení prvých príznakov však pomáha včas začať liečbu a predchádzať vzniku závažných následkov. [ 3 ]
Komplikácie a následky
Degeneratívne-dystrofické patológie kĺbov s následnou tvorbou osteofytov nie sú len medicínskym, ale aj sociálnym problémom, pretože pacienti sa v mnohých prípadoch stávajú invalidnými. Hlavným dôsledkom tvorby okrajových osteofytov bedrového kĺbu je strata schopnosti viesť normálny životný štýl. Spočiatku pacient pociťuje nepohodlie pri dlhšej chôdzi. Po chvíli je potrebné robiť zastávky pri chôdzi (takmer každých 200-300 m), potom je potrebné použiť podpornú palicu alebo barle.
V dôsledku deštrukcie tkaniva a nadmerného rastu okrajových osteofytov pacient pociťuje silnú bolesť, schopnosť vykonávať pohyby je výrazne obmedzená. Patologické procesy prispievajú k rozvoju chronického zápalu v kĺbe a okolitých tkanivách, dochádza k artritíde alebo periartritíde, osteomyelitíde.
Svaly postihnutej dolnej končatiny atrofujú, noha sa stáva viditeľne tenšou. Nerovnováha záťaže vedie k poruchám iných zložiek pohybového aparátu: ploché nohy, osteochondróza, deformovaná chrbtica, trpí nervový systém (kompresné neuropatie atď.).
Medzi nemenej závažné následky patrí tvorba patologických subluxácií, ankylóza (zrast kĺbových plôch) a nekróza. V dôsledku toho sa pacient stáva invalidným a stráca schopnosť samostatného pohybu. Zvyšuje sa riziko preťaženia, trombózy atď.
V pokročilých prípadoch je jediným možným spôsobom, ako zlepšiť situáciu, endoprotéza - komplexný chirurgický zákrok spojený s vysokým rizikom komplikácií a veľkým počtom kontraindikácií. Preto je dôležité včas vyhľadať lekársku pomoc: včasná liečba môže spomaliť alebo zastaviť progresiu bolestivých procesov bez toho, aby sa museli uchýliť k rozsiahlej chirurgickej operácii.
Diagnostika osteofyty bedrového kĺbu
Počas úvodnej konzultácie lekár zhromažďuje anamnézu, externe hodnotí stav pohybového aparátu, vyšetruje a prehmatáva postihnuté kĺby. Na objasnenie povahy patologických zmien v centrálnom nervovom systéme sa vykonáva všeobecné neurologické vyšetrenie.
Komplexná inštrumentálna diagnostika môže zahŕňať:
- Rádiografia bedrových kĺbov v niekoľkých projekciách s určením typu a umiestnenia osteofytov;
- Počítačová alebo magnetická rezonancia na určenie štádia ochorenia, objasnenie charakteristík výrastkov, detailné štúdium a štúdium všetkých zúčastnených štruktúr;
- Ultrazvuk mäkkých tkanív, kĺbov;
- Elektroneuromyografia na posúdenie funkčnosti nervového systému v periférnych oblastiach.
V prípade potreby môže lekár použiť dodatočnú diagnostiku, aby získal presnejšie informácie o stave bedrového kĺbu a marginálnych osteofytov. Používa sa najmä artroskopia alebo biopsia.
Okrem toho sú predpísané laboratórne testy:
- Hemogram sa vykonáva na detekciu markerov zápalu (zvýšený COE a leukocyty);
- Na zistenie hladiny vápnika, C-reaktívneho proteínu a reumatoidného faktora sa vykonáva biochemické vyšetrenie krvi;
- Sérologické vyšetrenie je potrebné na stanovenie špecifických imunoglobulínov a autoimunitných protilátok.
Ak má pacient systémové ochorenia alebo iné indikácie, sú predpísané konzultácie s endokrinológom, traumatológom, reumatológom atď.
Odlišná diagnóza
Diferenciálna diagnostika sa vykonáva s nasledujúcimi patológiami:
- Osteonekróza.
- Od počiatočného štádia osteonekrózy až po neskoršie štádiá sa hlavica stehennej kosti postupne splošťuje bez patologických zmien v samotnom kĺbe.
- Osteoartróza sa zistí až v neskorom štádiu osteonekrózy.
- Femorálny acetabulárny impingement.
- Syndróm femorálneho impingementu predného vonkajšieho segmentu hlavovo-krčného spojenia (impingement vačky).
- Impingement anterosuperiorálneho segmentu acetabula (kliešťový impingement).
- Dysplázia bedrového kĺbu.
- Vonkajšie sploštenie acetabula.
- Pyrofosfátová artropatia.
- Usadeniny pyrofosfátu v acetabulárnom pere a chrupavke.
- Degeneratívne zmeny v bedrovom kĺbe, tvorba osteofytov.
- Subchondrálne cysty.
Liečba osteofyty bedrového kĺbu
Liečba marginálnych osteofytov bedrových kĺbov zahŕňa použitie analgetík a protizápalových liekov. Analgetiká (Ketonal, Dexalgin, Nalgesin) pomôžu zmierniť bolesť a zlepšiť kvalitu života pacienta a protizápalové lieky (diklofenak, paracetamol, ibuprofén) zastavia rozvoj zápalovej reakcie.
Špeciálne chondroprotektívne lieky pomáhajú spomaliť progresiu osteoartrózy, ktorá často predchádza tvorbe marginálnych osteofytov. Chondroprotektory podporujú regeneráciu chrupavkového tkaniva, zlepšujú pohyblivosť kĺbov. Takéto lieky (glukosamín, chondroitín sulfát) si však vyžadujú dlhodobé užívanie, pretože majú kumulatívny účinok.
Myorelaxanciá sú ďalšou skupinou liekov užitočných pre pacientov s marginálnymi osteofytmi bedrového kĺbu. Tieto lieky znižujú svalové napätie, zlepšujú pohyblivosť a zmierňujú bolesť. Medzi najbežnejšie myorelaxanciá patria: Midocalm, Tizanidín, Baclofen.
Vo všeobecnosti sa používa komplexná liečba pozostávajúca z konzervatívnych a chirurgických metód.
Fyzioterapeutická liečba zahŕňa použitie elektroforézy a ultrafonoforézy, ktoré umožňujú eliminovať svalové kŕče, zmierniť bolesť a zlepšiť metabolické procesy v tkanivách.
Ďalšou dôležitou terapeutickou zložkou je fyzioterapia. Počas rehabilitácie sa predpisujú aj cvičenia fyzioterapie, ktoré sú potrebné na posilnenie svalov bedrovej oblasti a dolných končatín.
Na zmiernenie svalového napätia a bolesti sa odporúčajú aj sedenia akupunktúry a manuálnej terapie.
Použitie špeciálnych ortopedických konštrukcií (vložky, stielky, ortézy) je indikované v prípade deformácií, rôznej dĺžky končatín atď.
Moderné chirurgické technológie často pomáhajú spomaliť progresiu tvorby marginálnych osteofytov a eliminovať potrebu endoprotézy. Preto sa na bedrovom kĺbe vykonávajú endoskopické zákroky - artroskopia s náhradou poškodených tkanív. Operácia sa vykonáva cez malé kožné rezy (punkcie). Do kĺbu sa zavádza optika a endoskopické nástroje a špeciálny monitor poskytuje možnosť detailne preskúmať všetky patologicky zmenené kĺbové tkanivá. Pomocou nástrojov a pod kontrolou optiky sa odstraňujú osteofyty stehennej kosti a acetabula a kĺbový pysk sa zošíva. Ak je kĺb deformovaný, dostane anatomicky správnu konfiguráciu. Poškodená chrupavka sa nahradí kolagénovou biomatrixou, ktorá je plne schopná plniť funkciu normálneho chrupavkového tkaniva.
Pokiaľ ide o endoprotézu, tento zákrok je vhodný, keď je bedrový kĺb úplne a nezvratne dysfunkčný a nedá sa opraviť. Počas endoprotetickej operácie chirurg nahradí postihnutý kĺbový povrch umelým.
Po chirurgickom zákroku pacient absolvuje dlhodobú rehabilitáciu s fyzioterapiou a fyzioterapiou. Obdobie rekonvalescencie môže trvať niekoľko mesiacov a vyžaduje si nielen trpezlivosť, ale aj značné úsilie zo strany pacienta vrátane prísneho dodržiavania všetkých lekárskych odporúčaní.
Prevencia
Preventívne opatrenia by mali zahŕňať prevenciu rozvoja osteoartrózy a maximalizáciu ochrany chrupavky.
Strava by mala obsahovať kolagén, ktorý je nevyhnutný na podporu funkcie a štruktúry kĺbov. Kolagén je prítomný:
- V mäsovom a rybacom vývare;
- V údeninách, želé;
- V bobuliach, ovocí, zelenine.
O fyzioterapii je potrebné poradiť sa s rehabilitačnými lekármi alebo inštruktormi fyzioterapie. Pre každý konkrétny prípad sa vyberá iná sada cvikov.
Odporúčané:
- Pravidelné masážne kurzy (1-2 krát ročne);
- Liečba a prevencia metabolických ochorení (obezita, cukrovka, dna), ako aj patológií tráviaceho traktu a pečene;
- Korekcia zakrivenia chodidla, používanie ortopedickej obuvi a špeciálnych vložiek;
- Poskytovanie telu potrebných vitamínov a stopových prvkov, dodatočný príjem vitamínu D, horčíka, zinku;
- Profylaktické podávanie chondroprotektorov;
- Vyhýbanie sa zraneniam a nadmernému zaťaženiu najmä dolných končatín a bedrových kĺbov;
- Dodržiavanie pracovného a odpočinkového režimu;
- Pravidelné lekárske prehliadky na včasné odhalenie patológií pohybového aparátu.
Predpoveď
Počiatočné štádium tvorby marginálnych osteofytov zvyčajne nevedie k postihnutiu. Je dôležité včas navštíviť lekára, podstúpiť kompletné vyšetrenie, začať liečbu a dodržiavať všetky lekárske odporúčania.
Prognóza sa považuje za menej priaznivú, pokiaľ ide o zanedbané prípady, rozsiahly prerast osteofytov, najmä pri sekundárnej osteoartritíde. Ochorenie je náchylné na rýchlu progresiu, bedrový kĺb sa rýchlo ničí. Počas niekoľkých rokov sa pacient môže stať invalidným.
V komplikovaných prípadoch môže byť potrebné podstúpiť zložitú endoprotetickú operáciu. Moderné liečebné metódy pomáhajú ľuďom vrátiť sa k bežnému spôsobu života.
Bohužiaľ, vo väčšine prípadov pacienti okamžite nevyhľadajú lekársku pomoc, takže ochorenie rýchlo postupuje, kĺby sa deformujú. Postupom času vedú okrajové osteofyty bedrového kĺbu k silnej bolesti a postihnutiu.
Použitá literatúra
Aplikácia injekčných foriem biopolymérnych heterogénnych hydrogélov pri degeneratívno-dystrofických léziách kĺbov, Praktická príručka pre lekárov, Moskva, 2012
Moderný prístup k patogenéze, diagnostike a liečbe osteoartrózy kolenného kĺbu EM Lisitsyna, MP Lisitsyn, AM Zaremuk
Traumatológia a ortopédia, Ryabchikov IV Kazaň, 2016

