Lekársky expert článku
Nové publikácie
Katetrizácia srdca
Posledná kontrola: 06.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
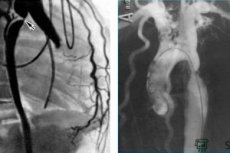
Katetrizácia srdcových dutín sa vykonáva pomocou punkcie a perkutánneho zavedenia katétra do cievy - periférnej žily (ulnárna, podkľúčna, jugulárna, femorálna) pre pravé srdcové komory alebo tepny (brachiálna, femorálna, axilárna, radiálna) pre ľavé srdcové komory.
Metodika vykonávania srdcovej katetrizácie
V prípade závažného zúženia aortálnej chlopne alebo jej umelej protézy, keď nie je možné retrográdne zaviesť katéter do ľavej komory, sa používa transseptálna punkcia medzipredsieňového septa z pravej predsiene doľava a potom do ľavej komory. Najčastejšie používaným prístupom k cieve je Seldingerova metóda (1953). Po lokálnej anestézii kože a podkožného tkaniva 0,5-1% roztokom novokaínu alebo 2% roztokom lidokaínu a malom záreze na koži sa ihlou prepichne žila alebo tepna; keď sa z proximálneho hrotu ihly (pavilónu) objaví krv (je potrebné sa pokúsiť prepichnúť iba prednú stenu cievy), cez ihlu sa zavedie vodiaci drôt, ihla sa vyberie a pozdĺž vodiaceho drôtu sa do cievy zavedie katéter, ktorý by mal byť prirodzene dlhší ako katéter. Katéter sa pod röntgenovou kontrolou zavedie na požadované miesto. V prípade použitia plávajúcich katétrov typu Swan-Gans s balónikom na konci je umiestnenie hrotu katétra určené tlakovou krivkou. Je výhodné zaviesť do cievy tenkostenný zavádzač s hemostatickým ventilom a bočnou vetvou na preplachovanie, cez ktorý je možné katéter ľahko zaviesť a v prípade potreby ho nahradiť iným. Katéter a zavádzač sa preplachujú izotonickým roztokom chloridu sodného s heparínom, aby sa zabránilo tvorbe trombov. Pomocou rôznych typov katétrov je možné dosiahnuť rôzne časti srdca a ciev, merať v nich tlak, odoberať vzorky krvi na oxymetriu a iné vyšetrenia, zavádzať pravú žilovú komoru na stanovenie anatomických parametrov, zúžení, výtoku krvi atď.
Ak nie je k dispozícii fluoroskopická (röntgenová) kontrola umiestnenia katétra, používajú sa katétre s nafukovacím plávajúcim balónikom na konci, ktoré sa môžu pohybovať s prietokom krvi do pravej predsiene, pravej komory, pľúcnej tepny a zaznamenávať v nich tlak. Tlak v zaklínení v pľúcnej tepne umožňuje nepriamo posúdiť stav funkcie ľavej komory, jej koncový diastolický tlak (EDP), pretože EDP ľavej komory je priemerný tlak v ľavej predsieni alebo tlak v pľúcnych kapilárach. To je dôležité pre monitorovanie terapie v prípadoch hypotenzie, srdcového zlyhania, napríklad pri akútnom infarkte myokardu. Ak má katéter ďalšie zariadenia, je možné merať srdcový výdaj pomocou riedenia farbiva alebo termodilúcie, zaznamenávať intrakavitárny elektrogram a vykonávať endokardiálnu stimuláciu. Krivky intrakavitárneho tlaku sa zaznamenávajú pomocou Stathamovho kvapalinového tlakového senzora a EKG na prúdovom záznamníku alebo počítači s možnosťou tlače na papier; ich zmeny je možné použiť na posúdenie konkrétnej srdcovej patológie.
Meranie srdcového výdaja
Treba poznamenať, že neexistujú absolútne presné metódy na meranie srdcového výdaja. Počas srdcovej katetrizácie sa najčastejšie používajú tri metódy na stanovenie srdcového výdaja: Fickova metóda, termodilučná metóda a angiografická metóda.
Fickova metóda
Navrhol ju Adolph Fick v roku 1870. Metóda je založená na predpoklade, že v pokoji sa prísun kyslíka do pľúc rovná množstvu kyslíka využitého tkanivami a množstvo krvi vyvrhnuté ľavou komorou sa rovná objemu krvi pretekajúcej pľúcami. Musí sa odobrať zmiešaná venózna krv, pretože koncentrácia kyslíka v krvi vena cava a koronárneho sínusu sa výrazne líši. Krv sa odoberá z pravej komory alebo pľúcnej tepny, čo je výhodnejšie. Arteriovenózny kyslíkový rozdiel možno určiť z koncentrácie kyslíka v arteriálnej (Ca) a venóznej (Cv) krvi. Výpočtom obsahu kyslíka absorbovaného počas 1 minúty možno vypočítať objem krvi pretekajúcej pľúcami počas rovnakého časového obdobia, t. j. srdcový výdaj (CO):
MO = Q / Ca - St (l/min),
Kde Q je absorpcia kyslíka telom (ml/min).
Ak poznáte srdcový index, môžete vypočítať srdcový index (CI). Na tento účel vydelíte srdcový index plochou gélového povrchu pacienta, ktorá sa vypočíta na základe jeho výšky a telesnej hmotnosti. Srdcový index u dospelého je normálne 5-6 l/min a CI je 2,8-3,5 l/min/ m2.
Termodilučná metóda
Táto metóda využíva ochladený izotonický roztok chloridu sodného (5-10 ml), ktorý sa zavádza cez viaclumenný katéter do pravej predsiene, pričom hrot katétra s termistorom je v pľúcnej tepne. Kalibrácia kriviek sa vykonáva krátkodobým zapnutím konštantného odporu, ktorý dáva odchýlky záznamového zariadenia zodpovedajúce určitej zmene teploty pre daný termistor. Väčšina termodilučných zariadení je vybavená analógovými výpočtovými zariadeniami. Moderné zariadenia umožňujú až 3 merania krvného MO v priebehu 1 minúty a viacnásobné opakovanie štúdií. Srdcový výdaj alebo MO sa určuje podľa nasledujúceho vzorca: MO = V (T1 - T2) x 60 x 1,08 / S (l/min),
Kde V je objem zavedeného indikátora; T1 je teplota krvi; T2 je teplota indikátora; S je plocha pod krivkou riedenia; 1,08 je koeficient závislý od špecifickej hustoty a tepelnej kapacity krvi a izotonického roztoku chloridu sodného.
Výhody termodilúcie, ako aj potreba katetrizácie iba venózneho riečiska, robia z tejto metódy v súčasnosti najprijateľnejšiu metódu na stanovenie srdcového výdaja v klinickej praxi.
Niektoré technické aspekty katetrizačného laboratória
Personál katetrizačného angiografického laboratória zahŕňa prednostu, lekárov, operačné sestry a röntgenových technikov (röntgenových technikov), ak sa používa kino a veľkoformátové röntgenové filmovanie. V laboratóriách, ktoré používajú iba videofilmy a počítačový záznam obrazu, nie sú röntgenoví technici potrební. Všetci zamestnanci laboratória musia ovládať techniky kardiopulmonálnej resuscitácie, na čo musí mať röntgenová operačná sála k dispozícii vhodné lieky, defibrilátor, zariadenie na elektrickú stimuláciu srdca so sadou elektródových katétrov, centrálny prívod kyslíka a (najlepšie) prístroj na umelú ventiláciu pľúc.
Zložité a rizikové diagnostické zákroky a PCI (angioplastika, stentovanie, aterektómia atď.) by sa mali prednostne vykonávať na klinikách s kardiochirurgickým tímom. Podľa odporúčaní Americkej kardiologickej akadémie/Americkej kardiologickej asociácie môžu angioplastiku a vyšetrenie pacientov s vysokým rizikom komplikácií, AIM, vykonávať skúsení, kvalifikovaní špecialisti bez prítomnosti kardiochirurgickej podpory v nemocnici, ak pacienta nemožno prepraviť na vhodnejšie miesto bez dodatočného rizika. V Európe a niektorých ďalších krajinách (vrátane Ruska) sa endovaskulárne zákroky čoraz častejšie vykonávajú bez prítomnosti kardiochirurgov, pretože potreba urgentnej kardiochirurgie je v súčasnosti extrémne nízka. Na urgentný prevoz pacienta tam v prípade peri- a postprocedurálnych komplikácií postačuje dohoda s blízkou kardiochirurgickou klinikou.
Pre udržanie kondície, kvalifikácie a zručnosti operátorov musí laboratórium vykonať aspoň 300 zákrokov ročne a každý lekár musí vykonať aspoň 150 diagnostických zákrokov ročne. Pre katetrizáciu a angiografiu je potrebná jednotka s vysokým rozlíšením röntgenovej angiografie, systém na monitorovanie EKG a intravaskulárneho tlaku, archiváciu a spracovanie angiografických snímok, sterilné nástroje a rôzne typy katétrov (rôzne typy katétrov pre koronárnu angiografiu sú opísané nižšie). Angiografická jednotka musí byť vybavená nadstavcom na kineangiografické alebo digitálne počítačové snímanie a archiváciu obrazu, musí mať možnosť získavať snímky online, teda okamžite s kvantitatívnou počítačovou analýzou angiogramov.
Zmeny kriviek intrakavitálneho tlaku
Krivky intrakavitárneho tlaku sa môžu meniť pri rôznych patologických stavoch. Tieto zmeny slúžia na diagnostiku pri vyšetrení pacientov s rôznymi srdcovými patológiami.
Pre pochopenie príčin zmien tlaku v dutinách srdca je potrebné mať predstavu o časových vzťahoch medzi mechanickými a elektrickými procesmi, ktoré prebiehajú počas srdcového cyklu. Amplitúda vlny a v pravej predsieni je vyššia ako amplitúda vlny y. Prebytok vlny y nad vlnou a v tlakovej krivke z pravej predsiene naznačuje porušenie plnenia predsiene počas systoly komôr, ku ktorému dochádza pri insuficiencii alebo defekte trikuspidálnej chlopne.
Pri trikuspidálnej stenóze sa krivka tlaku v pravej predsieni podobá krivke tlaku v ľavej predsieni pri mitrálnej stenóze alebo konstrikčnej perikarditíde s poklesom a plateau v strednej a neskorej diastole, čo je typické pre zvýšené tlaky počas skorej systoly. Priemerný tlak v ľavej predsieni pomerne zodpovedá tlaku v zaklínení pľúcnej artérie a diastolickému tlaku v pľúcnom kmeni. Pri mitrálnej insuficiencii bez stenózy dochádza k rýchlemu poklesu tlaku na začiatku systoly (pokles vlny y), po ktorom nasleduje postupný nárast v neskorej diastole (diastáza). To odráža dosiahnutie rovnováhy medzi tlakom v predsieni a komorách počas neskorej fázy plnenia komôr. Naopak, u pacientov s mitrálnou stenózou vlna y klesá pomaly, zatiaľ čo tlak v ľavej predsieni sa počas diastoly naďalej znižuje a nie sú žiadne známky diastázy pulzného tlaku v ľavej predsieni, pretože atrioventrikulárny tlakový gradient je zachovaný. Ak je mitrálna stenóza sprevádzaná normálnym sínusovým rytmom, α-vlna v ľavej predsieni je zachovaná a kontrakcia predsiení spôsobuje vytvorenie veľkého tlakového gradientu. U pacientov s izolovanou mitrálnou regurgitáciou je v-vlna jasne vyjadrená a má strmý zostupný sklon y-línie.
Na krivke tlaku v ľavej komore bod EDP bezprostredne predchádza nástupu jej izometrickej kontrakcie a nachádza sa bezprostredne za vlnou a pred vlnou c tlaku v ľavej predsieni. EDP ľavej komory sa môže zvýšiť v nasledujúcich prípadoch: srdcové zlyhanie, ak je komora vystavená veľkému zaťaženiu spôsobenému nadmerným prietokom krvi, napríklad pri aortálnej alebo mitrálnej insuficiencii; hypertrofia ľavej komory sprevádzaná znížením jej rozťažnosti, elasticity a poddajnosti; reštriktívna kardiomyopatia; konstriktívna perikarditída; srdcová tamponáda spôsobená perikardiálnym výpotkom.
Pri stenóze aortálnej chlopne, ktorá je sprevádzaná obštrukčným odtokom krvi z ľavej komory a zvýšením tlaku v nej v porovnaní so systolickým tlakom v aorte, t. j. výskytom tlakového gradientu, sa krivka tlaku v ľavej komore podobá krivke tlaku počas izometrickej kontrakcie. Jej obrysy sú symetrickejšie a maximálny tlak sa vyvíja neskôr ako u zdravých jedincov. Podobný obraz sa pozoruje pri zaznamenávaní tlaku v pravej komore u pacientov so stenózou pľúcnej artérie. Krivky krvného tlaku sa môžu líšiť aj u pacientov s rôznymi typmi aortálnej stenózy. Pri chlopňovej stenóze sa teda pozoruje pomalý a oneskorený nárast arteriálnej pulznej vlny a pri hypertrofickej kardiomyopatii je počiatočný prudký nárast tlaku nahradený rýchlym poklesom a potom sekundárnou pozitívnou vlnou odrážajúcou obštrukciu počas systoly.
Odvodené indexy intraventrikulárneho tlaku
Rýchlosť zmeny/nárastu krivky intraventrikulárneho tlaku počas izovolumickej kontrakčnej fázy sa nazýva prvá derivácia - dр/dt. Predtým sa používala na posúdenie kontraktility ventrikulárneho myokardu. Hodnota dр/dt a druhá derivácia - dр/dt/р - sa vypočítavajú z krivky intraventrikulárneho tlaku pomocou elektronickej a počítačovej technológie. Maximálne hodnoty týchto ukazovateľov predstavujú indexy frekvencie kontrakcií komôr a pomáhajú posúdiť kontraktilitu a inotropný stav srdca. Bohužiaľ, široký rozsah týchto ukazovateľov u rôznych kategórií pacientov nám neumožňuje vyvinúť žiadne priemerné štandardy, ale sú celkom použiteľné u jedného pacienta s počiatočnými údajmi a na pozadí užívania liekov, ktoré zlepšujú kontraktilnú funkciu srdcového svalu.
V súčasnosti, keď máme v arzenáli metódy vyšetrenia pacientov, ako je echokardiografia v rôznych modifikáciách, počítačové (CT), elektrónové a magnetické rezonančné zobrazovanie (MRI), tieto ukazovatele na diagnostiku srdcových patológií nie sú také dôležité ako predtým.
Komplikácie srdcovej katetrizácie
Katetrizácia srdca je relatívne bezpečná, avšak ako každá invazívna technika má určité percento komplikácií spojených so samotným zákrokom aj s celkovým stavom pacienta. Použitie pokročilejších a tenších atraumatických katétrov, nízkoosmolárnych a/alebo neiónových RVS, moderných angiografických jednotiek s počítačovým spracovaním obrazu v reálnom čase pri invazívnych zákrokoch výrazne znížilo výskyt možných komplikácií. Mortalita počas katetrizácie srdca vo veľkých angiografických laboratóriách tak nepresahuje 0,1 %. S. Pepine a kol. uvádzajú celkovú úmrtnosť až 0,14 %, pričom 1,75 % je u pacientov mladších ako 1 rok, 0,25 % u ľudí nad 60 rokov, 0,03 % pri ochorení koronárnych artérií jednej cievy, 0,16 % pri ochorení troch ciev a 0,86 % pri ochorení ľavej koronárnej artérie. V prípade srdcového zlyhania sa úmrtnosť tiež zvyšuje v závislosti od triedy NUHA: v I-II FC - 0,02 %, III a IV FC - 0,12 a 0,67 %. U niektorých pacientov je zvýšené riziko závažných komplikácií. Ide o pacientov s nestabilnou a progresívnou angínou pectoris, nedávnym (menej ako 7 dní) infarktom myokardu, príznakmi pľúcneho edému v dôsledku ischémie myokardu, s obehovým zlyhaním III-IV FC, ťažkým zlyhaním pravej komory, chlopňovými srdcovými chybami (ťažká aortálna stenóza a aortálna regurgitácia s pulzným tlakom vyšším ako 80 mm Hg), vrodenými srdcovými chybami s pľúcnou hypertenziou a zlyhaním pravej komory.
V multivariačnej analýze 58 332 pacientov boli prediktormi závažných komplikácií závažné kongestívne zlyhanie srdca, hypertenzia, ischemická choroba srdca, ochorenie aortálnej a mitrálnej chlopne, zlyhanie obličiek, nestabilná angína pectoris a akútny infarkt myokardu v prvých 24 hodinách a kardiomyopatia. U 80-ročných pacientov sa úmrtnosť počas invazívnych diagnostických zákrokov tiež zvýšila na 0,8 % a výskyt cievnych komplikácií v mieste vpichu dosiahol 5 %.


 [
[