Lekársky expert článku
Nové publikácie
Labyrintitída (zápal vnútorného ucha)
Posledná kontrola: 04.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Labyrint (zápal stredného ucha, zápal vnútorného ucha) je zápalové ochorenie vnútorného ucha, ktoré vzniká v dôsledku prenikania patogénnych mikroorganizmov alebo ich toxínov a prejavuje sa kombinovanou dysfunkciou periférnych receptorov vestibulárnych a sluchových analyzátorov.
Epidemiológia
Podľa súhrnných štatistík predstavovala otogénna labyrintitída do konca 50. rokov 20. storočia 1,4 – 5,4 % z celkového počtu hnisavého zápalu stredného ucha. Vzhľadom na to, že najväčší počet prípadov labyrintitídy je spojený so zápalom stredného ucha, prevenciou je včasná diagnostika a účinná liečba zápalu stredného ucha, ktorý postihuje najmä deti. Zápal stredného ucha v oblasti ďasien je výsledkom prechodu zápalového procesu z nosohltana a hltana cez sluchovú trubicu do dutiny stredného ucha. Starostlivá hygiena nosa, nosohltana a hltana je preto preventívnym opatrením proti zápalu stredného ucha a otogénnym komplikáciám.
Príčiny labyrintitída
Labyrintitídu môžu spôsobiť rôzne vírusy, baktérie a ich toxíny, trauma. Zdrojom infekcie je najčastejšie zápalové ložisko v dutinách stredného ucha alebo lebke nachádzajúce sa v tesnej blízkosti labyrintu (akútny a chronický zápal stredného ucha, mastoiditída, cholesteatóm, petrozitída). Pri hnisavom zápale stredného ucha infekcia preniká do labyrintu.
Dominantnú úlohu zohrávajú baktérie - streptokoky, stafylokoky, Mycobacterium tuberculosis. Pôvodcom meningogénnej labyrintitídy sú meningokok, pneumokok, Mycobacterium tuberculosis, bledý treponém, vírusy chrípky a mumpsu.
Patogenézy
Pre rozvoj labyrintitídy sú dôležité rôzne faktory: celková a lokálna reaktivita organizmu, povaha a stupeň virulencie patogénu, charakteristiky prejavov zápalového procesu v strednom uchu a lebečnej dutine, cesty prenikania infekcie do vnútorného ucha. Rozlišujú sa nasledujúce typy prenikania infekcie do vnútorného ucha: tympanogénny (zo stredoušnej dutiny cez labyrintové okná, fistulu), meningogénny (zo subarachnoidálneho priestoru mozgu), hematogénny (cez cievy a lymfogénne cesty u pacientov so všeobecnými infekčnými chorobami vírusovej etiológie).
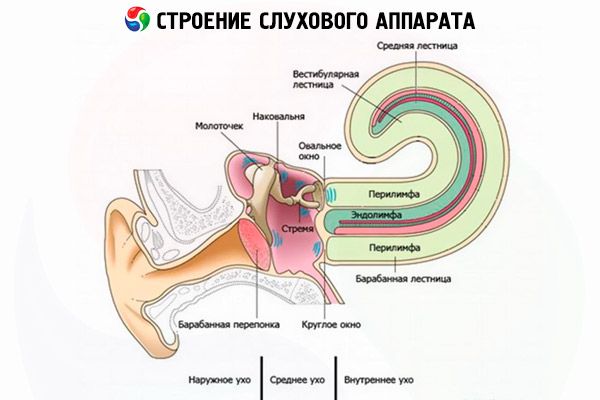
Prechod zápalového procesu zo stredného ucha je možný do ktorejkoľvek časti steny labyrintu, ale zvyčajne prebieha cez membránové útvary labyrintových okien a laterálneho polkruhového kanála. Pri akútnom hnisavom zápale stredného ucha a chronickej hnisavej mezotympanitíde sa zápalový proces šíri cez okná bez narušenia ich integrity alebo prerazením, čo vedie k rozvoju akútnej difúznej seróznej alebo hnisavej labyrintitídy. Pri chronickej hnisavej epitympanitíde dochádza k šíreniu zápalu deštrukciou kostnej steny labyrintu patologickým procesom, často v kombinácii s prerazením membránových útvarov okien; infekcia môže prechádzať po „reformovaných cestách“ (cievy, tesnenia).
V patogenéze labyrintitídy v dôsledku traumy sú dôležité: porušenie integrity kostného a membránového labyrintu, stupeň edému, krvácanie do peri- a endolymfatického priestoru. Ak okrem labyrintitídy dôjde aj k porušeniu krvného obehu v jednej z koncových vetiev vnútornej sluchovej tepny (kompresia, krvná stáza), vyvíja sa nekrotická labyrintitída. Kompresiu tepien s malým priemerom, ako je vnútorná sluchová tepna, uľahčuje endolymfatický edém, ktorý sa obzvlášť často prejavuje pri seróznom zápale. Obmedzená labyrintitída sa pozoruje iba pri chronickej hnisavej epitympanitíde s kazom a cholesteatómom. Pri chronickej hnisavej epitympanitíde dochádza k deštrukcii steny kostného labyrintu pod vplyvom zápalového procesu alebo cholesteatómu, ktorý tlakom prispieva k vytvoreniu fistuly labyrintu.
Najčastejšie je fistula lokalizovaná v oblasti laterálneho polkruhového kanála, ale môže sa tvoriť aj v oblasti bázy strmienka, mysu a iných polkruhových kanálov. Počas obdobia exacerbácie zápalu sa v strednom uchu objavuje exsudát, v dôsledku čoho sa obmedzená labyrintitída mení na difúznu. Pri syfilise je možná akákoľvek cesta prechodu špecifického zápalového procesu do labyrintu, vrátane hematogénnej.
Z lebečnej dutiny na strane mozgových blán infekcia preniká do vnútorného ucha cez kochleárny akvadukt a vnútorný zvukovod.
V patogenéze labyrintitídy, ktorá sa vyvinula v dôsledku traumy, sú dôležité: narušenie integrity membránového a kostného labyrintu, otras mozgu a krvácanie do peri- a endolymfatických priestorov.
Morfologické zmeny vo vnútornom uchu pri seróznej, purulentnej a nekrotickej labyrintitíde sú odlišné.
Serózna labyrintitída sa vyznačuje endolymfatickým edémom, opuchom, vakuolizáciou a rozpadom neuroepitelu. Hnisavá labyrintitída sa vyznačuje akumuláciou polymorfonukleárnych leukocytov a baktérií v perilymfatickom priestore na pozadí rozšírených krvných ciev. Tieto zmeny sa potom vyskytujú v endolymfatickom priestore, edém postupuje a dochádza k nekróze membránových a neskôr kostných stien labyrintu. Pri priaznivom výsledku je možná fibróza a tvorba nového fibrózneho tkaniva, čo vedie k deštrukcii všetkých repektorálnych a nervových elementov. Nekrotická labyrintitída sa vyznačuje striedaním oblastí hnisavého zápalu a nekrózy mäkkých tkanív a labyrintovej kapsuly. Zápalový proces môže postihnúť celý labyrint alebo byť obmedzený na jednu z jeho častí. Proces končí labyrintovou sklerózou.
V prípade špecifickej infekcie má labyrintitída niektoré morfologické znaky. Zmeny pri tuberkulóznej labyrintitíde sa teda prejavujú v dvoch formách: proliferatívnej a exsudatívne-nekrotickej. Poškodenie vnútorného ucha pri syfilise sa prejavuje ako meningoneurolabyrintitída s ostitidou spánkovej kosti postihujúcou aj membránový labyrint. Morfologický obraz je charakterizovaný edémom, narastajúcou dystrofiou membránového labyrintu, oblasťami proliferácie fibrózneho tkaniva spolu s resorpciou kostí.
 [ 5 ]
[ 5 ]
Príznaky labyrintitída
V typických prípadoch sa akútna labyrintitída prejavuje ako labyrintový záchvat náhleho silného závratu v kombinácii s nevoľnosťou a vracaním, poruchou optickej a dynamickej rovnováhy, šumom v uchu a stratou sluchu. Závraty sú systémové, veľmi výrazné; pacient nemôže zdvihnúť hlavu ani ju otočiť na stranu; najmenší pohyb zvyšuje nevoľnosť a spôsobuje vracanie, nadmerné potenie a zmeny farby pokožky tváre. Pri seróznej labyrintitíde príznaky pretrvávajú 2-3 týždne a postupne strácajú na závažnosti a miznú. Pri hnisavej labyrintitíde sa po ústupe akútneho zápalu môže ochorenie stať zdĺhavým.
Labyrintitída sa niekedy vyvíja ako primárna chronická a je charakterizovaná periodickými zjavnými alebo menej výraznými príznakmi labyrintových porúch, čo komplikuje včasnú a presnú diagnózu. V súčasnosti je v takýchto prípadoch užitočné vykonať štúdiu spánkovej kosti pomocou neurozobrazovacích metód s vysokým rozlíšením.
Kochleárne príznaky - hluk a strata sluchu až po hluchotu - sa pozorujú pri difúznej seróznej aj hnisavej labyrintitíde. Pretrvávajúca hluchota častejšie naznačuje hnisavý zápal v labyrinte.
Meningokoková infekcia zvyčajne postihuje oba labyrinty, čo je sprevádzané miernymi periférnymi vestibulárnymi poruchami; častejšia je porucha rovnováhy. Súčasná bilaterálna úplná strata vestibulárnej dráždivosti je často sprevádzaná prudkým poklesom sluchových funkcií,
Tuberkulózna labyrintitída sa vyznačuje chronickým latentným priebehom a progresívnou dysfunkciou labyrintu.
Klinický obraz syfilitickej labyrintitídy je rôznorodý. Typické prípady sú charakterizované kolísavými epizódami straty sluchu a závratov. Pri získanom syfilise sa rozlišujú tri formy labyrintitídy:
- apoplektiformný - náhla a nezvratná kombinovaná alebo izolovaná strata funkcií labyrintu v jednom alebo oboch ušiach. Často dochádza k súčasnému poškodeniu tvárového nervu (proces v mostovo-mozgovom uhle). Vyskytuje sa vo všetkých štádiách syfilisu, ale častejšie v druhom.
- akútna forma (pri syfilise) - prerušovaný hluk v ušiach a závraty - prudko sa zvyšujú do konca 2. až 3. týždňa, rýchlo dochádza k prudkému potlačeniu funkcií labyrintu. Pozoruje sa v druhom a treťom štádiu syfilisu.
- chronická forma - tinnitus, postupná strata sluchu a vestibulárna dráždivosť, ktorá je pre pacienta nepostrehnuteľná, ktorú možno diagnostikovať iba dodatočným vyšetrením pacienta. Pozoruje sa v druhom štádiu ochorenia.
Kde to bolí?
Formuláre
Labyrintitída sa rozlišuje.
- Podľa etiologického faktora - špecifické a nešpecifické.
- Podľa patogenézy - tympanogénne, meningogénne, hematogénne a traumatické.
- Tympanogénna labyrintitída je spôsobená prenikaním infekčného agensu do vnútorného ucha zo stredoušnej dutiny cez labyrintové okienka.
- Meningogénna labyrintitída sa vyvíja pri meningitíde v dôsledku prenikania infekčných agensov zo subarachnoidálneho priestoru cez kochleárny akvadukt alebo vnútorný zvukovod.
- Hematogénna labyrintitída je spôsobená prenikaním infekčných agensov do vnútorného ucha krvným obehom: vyskytuje sa častejšie pri vírusových infekčných ochoreniach.
- Traumatická labyrintitída je spôsobená traumou (napríklad zlomenina lebečnej bázy, strelná rana).
- Podľa povahy zápalového procesu - serózneho, hnisavého a nekrotického.
- Serózna labyrintitída sa vyznačuje zvýšením množstva perilymfy, opuchom endostea labyrintu, výskytom fibrínu a krvných prvkov v endo- a perilymfe.
- Hnisavá labyrintitída je spôsobená patogénmi hnisavej infekcie a je charakterizovaná infiltráciou leukocytov peri- a endolymfy a tvorbou granulácií.
- Nekrotická labyrintitída sa vyznačuje prítomnosťou oblastí nekrózy mäkkých tkanív a kostného labyrintu, ktoré sa zvyčajne striedajú s ložiskami hnisavého zápalu.
- Podľa klinického priebehu - akútny a chronický (manifestný a latentný).
- Labyrintitída je akútna serózna alebo hnisavá labyrintitída, ktorá sa prejavuje náhle sa rozvíjajúcimi príznakmi dysfunkcie vnútorného ucha (závraty s nevoľnosťou a vracaním, porucha statickej a dynamickej rovnováhy tela, hluk v uchu, strata sluchu); pri seróznej labyrintitíde príznaky postupne vymiznú po 2-2 týždňoch, pri hnisavej labyrintitíde sa ochorenie môže stať chronickým.
- Chronická labyrintitída, charakterizovaná postupným rozvojom dysfunkcie vnútorného ucha (závraty s nevoľnosťou a vracaním, tinnitus, narušenie statickej a dynamickej rovnováhy tela, strata sluchu), prítomnosťou symptómu fistuly, spontánnymi vestibulovegetatívnymi, vestibulosenzorickými a vestibulosomatickými reflexmi.
- Podľa prevalencie - obmedzené a difúzne (zovšeobecnené).
- Obmedzená labyrintitída je lézia obmedzenej oblasti steny kosteného labyrintu; pozoruje sa pri chronickom zápale stredného ucha a je spôsobená granulačnou osteitídou alebo tlakom cholesteatómu.
- Difúzna labyrintitída je hnisavá alebo serózna labyrintitída, ktorá sa rozšírila do všetkých častí kosteného a membránového labyrintu.
- Vírusová labyrintitída sa najčastejšie vyvíja na pozadí herpes zoster oticus, začínajúc bolesťou v uchu a za uchom, vezikulárnymi vyrážkami vo vonkajšom zvukovode. Kombinácia sluchových a vestibulárnych porúch je často sprevádzaná parézou tvárového nervu. Vírusová infekcia sa šíri do vestibulárneho nervu, zadného polkruhovitého kanála a sacculus.
Diagnostika labyrintitída
Základom včasnej diagnostiky labyrintitídy je spoľahlivá a starostlivo zozbieraná anamnéza.
Najčastejšie sa vyskytuje tympanogénna labyrintitída. Na jej diagnostiku je potrebné vykonať otoskopiu, vestibulometriu a audiometriu, rádiografiu alebo CT spánkových kostí. Ak sa u pacienta zistí akútny alebo chronický zápal stredného ucha, vyšetrí sa príznak fistuly.
Patognomickým znakom obmedzenej labyrintitídy s fistulou, ale na pozadí zachovanej funkcie neuroepitelu vnútorného ucha, je príznak fistuly, teda výskyt závratov a nystagmu smerom k chorému uchu pri stlačení vzduchu vo vonkajšom zvukovode.
Základnými diagnostickými príznakmi labyrintitídy sú spontánne vestibulárne reakcie vyskytujúce sa podľa periférneho typu. Správne posúdenie spontánneho nystagmu v kombinácii s harmonicky sa vyskytujúcim vestibulospinálnym reflexom má rozhodujúci diagnostický význam. Smer a intenzita nystagmu sa menia podľa závažnosti zápalového procesu a štádia ochorenia.
V počiatočných štádiách seróznej aj hnisavej labyrintitídy je spontánny nystagmus smerovaný k postihnutému labyrintu a má I., II. a III. stupeň závažnosti. Tento nystagmus je kombinovaný s odchýlkou rúk a tela smerom k pomalej zložke, pozoruje sa niekoľko hodín, niekedy aj dní, pričom postupne mení svoj smer na opačný (smerom k zdravému labyrintu). Výskyt spontánneho nystagmu v opačnom smere je výsledkom vývoja kompenzačných mechanizmov v centrálnych častiach vestibulárneho analyzátora, zameraných na vyrovnanie funkčného stavu oboch labyrintov. Tento typ nystagmu sa zriedkavo pozoruje a zisťuje, pretože pretrváva krátky čas.
Často sa pomocou elektronystagmografie zaznamenáva spontánny nystagmus, ktorý pri vizuálnom hodnotení chýba. Po 2-3 týždňoch spontánny nystagmus mizne. Experimentálne vestibulárne reakcie počas tohto obdobia labyrintitídy sú kontraindikované a nevhodné, pretože môžu spôsobiť zvýšené závraty a nepomáhajú pri stanovení diagnózy. Následné experimentálne vestibulárne testy nám však umožňujú identifikovať asymetriu nystagmu pozdĺž labyrintu, fázu supresie a posúdiť vývoj centrálnych vestibulárnych kompenzačných reakcií. Spočiatku je zníženie vestibulárnej excitability na strane postihnutého labyrintu sprevádzané hyperreflexiou na strane zdravého labyrintu a v opakujúcom sa období ochorenia vestibulometria odhaľuje symetrickú hyporeflexiu a absenciu spontánneho nystagmu. Okrem spontánneho nystagmu sa odhaľujú aj ďalšie labyrintové príznaky - porucha chôdze a odchýlka hlavy a tela na zdravú stranu. Je dôležité vedieť, že otáčanie hlavy do strán u pacienta s labyrintitídou je sprevádzané zmenou smeru spontánneho nystagmu, čo vedie k zmene smeru odchýlky trupu pacienta. Pri cerebrálnej patológii sa pacient vždy odchyľuje smerom k lézii.
Pri vyšetrení sluchu u pacientov s labyrintitídou sa zaznamenáva zmiešaná strata sluchu, najčastejšie s prevahou senzorineurálnej straty sluchu.
Pri vrodenom syfilise závisia priebeh a príznaky od závažnosti infekcie a špecifických zmien v tele. Ochorenie začína v detstve a prejavuje sa príznakmi dysfunkcie vnútorného ucha. Pri neskorom vrodenom syfilise sa atypický príznak fistuly často zistí pri prítomnosti neporušeného bubienka a absencii fistuly v laterálnom polkruhovom kanáli. Na rozdiel od typického príznaku fistuly je nystagmus s kompresiou vo vonkajšom zvukovode smerovaný k zdravej strane a s dekompresiou k podráždenému uchu.
Zvláštnosťou priebehu traumatickej labyrintitídy je povaha a závažnosť samotného poranenia.
Skríning
Nevykonané.
 [ 8 ]
[ 8 ]
Indikácie pre konzultáciu s inými špecialistami
V závislosti od etiológie ochorenia je v niektorých prípadoch potrebná konzultácia s neurológom, neurochirurgom alebo dermatovenerológom.
Čo je potrebné preskúmať?
Odlišná diagnóza
Pri tympanogénnej a traumatickej labyrintitíde môže hnisavá infekcia preniknúť do lebečnej dutiny a spôsobiť intrakraniálne komplikácie - meningitídu a absces. Diagnostika intrakraniálnych komplikácií môže byť náročná. Typické je zhoršenie celkového stavu, horúčka, bolesť hlavy, zvýšené závraty a cerebelárne príznaky. Na identifikáciu komplikácií je potrebné CT mozgu a konzultácia s neurológom a neurooftalmológom.
Na rozpoznanie labyrintitídy je teda potrebné:
- preukázať skutočnosť ochorenia vnútorného ucha (anamnéza);
- zabezpečiť, aby choroba mala infekčnú povahu;
- objasniť etnologický faktor;
- určiť prevalenciu procesu v labyrinte.
Diagnóza nie je náročná, ak sú prítomné charakteristické vetibulo-sluchové poruchy spôsobené infekciou. Zohľadňujú sa anamnestické údaje, výsledky otoskopie, vyšetrenia sluchu a vestibulometrie a pozitívne výsledky testov fistuly. V súčasnosti nemá veľký význam röntgen spánkových kostí, ako to bolo predtým, ale CT a MRI mozgu a vnútorného ucha. Vysokorozlišovacia MRI a CT s vizualizáciou štruktúr vnútorného ucha sa stali najdôležitejšími diagnostickými metódami na vyšetrenie patológií vnútorného ucha vrátane labyrintitídy zápalového pôvodu.
Audiometria a vestibulometria pomáhajú identifikovať periférnu povahu sluchových a vestibulárnych porúch. Je charakteristické, že pri nehnisavej patológii vnútorného ucha je hluchota zriedkavá (infarkt vnútorného ucha). Komplexné posúdenie výsledkov všetkých vyšetrovacích metód pacienta prispieva k úspešnej diagnostike labyrintitídy. Diferenciálna diagnostika by sa mala vykonávať aj s obmedzenou otogénnou pachymeningitídou (arachnoiditídou) zadnej lebečnej jamy a mostomozžežkového uhla, akútnou trombózou sluchovej tepny. Otogénna arachnoiditída sa vyznačuje otoneurologickými príznakmi odhaľujúcimi kombinovanú léziu koreňa VIII, V a VII hlavových nervov. Akútna trombóza vnútornej sluchovej tepny sa vyznačuje akútnymi príznakmi straty funkcie sluchových a vestibulárnych receptorov na pozadí vaskulárnej patológie (arteriálna hypertenzia, ateroskleróza).
Komu sa chcete obrátiť?
Liečba labyrintitída
Liečba sa vykonáva v nemocnici s prihliadnutím na etiológiu a patogenézu ochorenia,
Liečba labyrintitídy liekmi
Konzervatívna liečba zahŕňa použitie antibiotík s ohľadom na citlivosť na patogén a ich prenikanie cez hematolabyrintovú bariéru. Pacientom s labyrintitídou sa predpisujú lieky, ktoré majú protizápalový, hyposenzibilizačný účinok, normalizujú metabolické procesy vo vnútornom uchu a mozgu. Počas labyrintového záchvatu - vestibulolytiká. lieky, ktoré zlepšujú prekrvenie vnútorného ucha.
Chirurgická liečba labyrintitídy
Chirurgická liečba otogénnej labyrintitídy zahŕňa povinné odstránenie hnisavého ložiska zo stredoušných dutín a starostlivú revíziu steny promontória. Sanitárna chirurgia ucha sa vykonáva pri akejkoľvek forme labyrintitídy. Chirurgické zákroky na labyrinte sú indikované pri hnisavej labyrintitíde a sekvestrácii labyrintu. Labyrintotómia sa obmedzuje na drenáž hnisavého ložiska vo vnútornom uchu jeho otvorením a odstránením patologického obsahu. Mastoidektómia pri akútnej nekomplikovanej labyrintitíde sa vykonáva iba v prípadoch, keď je do procesu zapojený aj mastoidný výbežok. Labyrintogénne intrakraniálne komplikácie vyžadujú labyrintektómiu: odstráni sa celý labyrint, odhalí sa dura mater zadnej lebečnej jamy a vytvorí sa dobrá drenáž lebečnej dutiny.
Prevencia
Sanácia ložísk infekcie v dutine stredného ucha.
Predpoveď
Približné obdobia práceneschopnosti sa pohybujú od 3 týždňov do 3 mesiacov. Tieto obdobia sú určené pomalým obnovením vestibulárnej funkcie.

