X-ray bedrového kĺbu v dvoch projekciách
Posledná kontrola: 23.04.2024

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
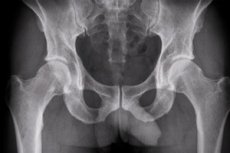
Najinformatívnejšou metódou inštrumentálnej diagnostiky artikulárnych a kostných patológií je vizualizácia, z ktorých najprístupnejšou je röntgen bedrového kĺbu.
Jednoduché rádiografické vyšetrenie je základným prístupom k diagnostike a rozhodovaniu o liečbe bedrového kĺbu. [1]
Indikácie postupu
Traumatológ, ortopedický chirurg, chirurg alebo reumatológ, ktorý je pacient nasmerovaný na rádiografiu, je schopný posúdiť stav štruktúr tohto kostného kĺbu.
Najbežnejšie indikácie pre röntgenovú diagnostiku bedrových kĺbov sa týkajú:
- traumatické poškodenie oblasti bedra, najmä zlomeniny krčka stehnovej kosti;
- vrodená dislokácia alebo dysplázia bedrových kĺbov;
- juvenilná epifyziolitída femorálnej hlavy ;
- artritída, artróza bedrového kĺbu , deformujúca artróza alebo koxartróza;
- koxitída (zápal bedrového kĺbu);
- nekróza hlavy femuru;
- osteoartritída, osteomyelitída a osteochondromatóza;
- kĺbové cysty a iné formácie;
- ovplyvnená tuberkulóza kostnej drene.
V zásade sa sťažnosti pacienta týkajúce sa cítenej bolesti bedrového kĺbu považujú za dostatočný dôvod na určenie röntgenovej snímky - na zistenie presnej príčiny. Ak vyššie uvedené choroby a stavy chýbajú, protokol (opis) röntgenového snímania naznačuje, že röntgen je normálny. To znamená, že obrázky získané zo všetkých kĺbových prvkov nemajú anatomické abnormality, podrobnejšie pozri - bedrový kĺb
Röntgen bedrových kĺbov u detí sa vykonáva podľa prísnych pokynov - až potom, čo dieťa dosiahne deväť mesiacov. Hlavnou patológiou je vrodená dislokácia bedra. Rôntgenové lúče môžu byť predpísané na bolesť bedrového kĺbu u detí rôzneho veku.
Príprava
Pokiaľ ide o röntgenovú snímku, príprava spočíva v obmedzení príjmu potravy, ktorá spôsobuje plynatosť, a očistení čriev (s klystírom) - niekoľko hodín pred návštevou röntgenovej miestnosti.
Bezprostredne pred začiatkom procedúry je pacient chránený - vo forme špeciálnych tieniacich povlakov, ktoré zabraňujú prenikaniu rôntgenového žiarenia do iných častí tela a vnútorných orgánov.
Technika röntgen bedra
Štandardizovaná rádiografická technika je málo závislá od použitej metódy - analógovej alebo digitálnej. Ak v prvom prípade postup trvá asi 10 minút a snímka sa nasníma na film, potom sa v druhej metóde čas skráti na polovicu a obrázok môže byť v dvoch formátoch vrátane digitálneho.
Maximálna vizuálna informácia je daná röntgenom bedrového kĺbu v dvoch projekciách: v priamej projekcii (alebo prednej) získanej zaostrením röntgenovej trubice kolmo na rovinu tela - prednou alebo zadnou a axiálnou (priečnou alebo horizontálnou rovinou), upevnením prvkov kĺbu zhora nadol - pozdĺž stehennej kosti. Obrázok môže byť tiež urobený s bočnou projekciou, to znamená, že pacient by mal ležať na boku a ohýbať nohu v kolene a bedrových kĺboch.
Pri konvenčnej rádiografii sa zvyčajne vykonáva predná a laterálna rádiografia stehna. Predné röntgenové vyšetrenie stehna zahrnuje obrazy oboch strán stehna na rovnakom filme a vyčnieva v smere stredu línie spájajúcej hornú časť symfýzy pubis a prednú bedrovú chrbticu; vzdialenosť medzi röntgenovou trubicou a filmom by mala byť 1,2 metra. Ak sa röntgenové snímky predného stehna urobia pri ležaní na chrbte, jednou z najbežnejších chýb je skreslenie obrazu, keď otočíte boky von.
Obidva kolená by sa preto mali nasmerovať dopredu alebo dolné končatiny by sa mali otočiť smerom dovnútra o 15 - 20 °, aby sa na röntgenových snímkach prednej stehennej kosti prispôsobila femorálna antiverzia.
Ak sa röntgen bedrových kĺbov vykonáva podľa Launsteina (Lauenstein), potom je poloha pacienta nasledovná: leží na chrbte, jedna noha v kolene sa ohýba (v uhle 30, 45 alebo 90 °), zatiaľ čo jej noha spočíva na holeni narovnanej nohy; bedra ohnutej končatiny sa čo najviac odtiahne, takže bedrový kĺb zaujme polohu vonkajšej rotácie (to znamená, že hlava stehennej kosti sa otáča v acetabulu).
Malo by sa pamätať na to, že röntgen panvových a bedrových kĺbov u malých detí neukazuje presný tvar kĺbových štruktúr, pretože ich hlavným tkanivom je chrupavka, ktorú röntgenové lúče nevykazujú. Preto sa interpretácia získaného röntgenového žiarenia - so stanovením posunu femorálnej hlavy vo vzťahu k acetabulu panvovej kosti - vykonáva pomocou špeciálnej sieťky na obraz, ktorého hlavné a pomocné línie zodpovedajú anatomicky normálnemu usporiadaniu kĺbových štruktúr. Pomocou týchto línií sa merajú rôzne parametre vrátane stredu acetabula a stupňa sklonu jeho strechy (acetabulárny uhol), uhlu femorálneho krku dopredu, atď.
A ak existuje podozrenie na narušenie vývoja jadier osifikácie (najmä u predčasne narodených detí), malo by jedno a pol až dvojmesačné dieťa vykonať ultrazvukové vyšetrenie bedrového kĺbu.
Kontraindikácie postupu
Röntgenové lúče sa nevykonávajú na akútne infekcie, horúčku, krvácanie ani na zápal synoviálnej burzy tejto kĺbovej a periartikulárnej svalovej šľachy.
Rádiografia je prísne kontraindikovaná u tehotných žien a detí vo veku prvých deviatich mesiacov života (hoci v pediatrii platí zákaz röntgenového žiarenia až 14 rokov).
Normálny výkon
Každý röntgen poskytuje dôležité informácie potrebné na presnú diagnostiku chorôb bedrového kĺbu [2]. Predný profil zvyčajne poskytuje informácie o tvare acetabula, zatiaľ čo ďalšie bočné obrázky poskytujú informácie o proximálnom femure, vrátane femorálnej hlavy.
Na röntgenových snímkach prednej stehennej kosti sa dajú získať tieto informácie:
- dĺžka nohy
- uhol krku
- pokrytie acetabula: uhol sklonu laterálneho stredného okraja (CE) a index vytláčania hlavice stehennej kosti,
- hĺbka acetabula,
- sklon acetabula,
- verzia acetabula,
- guľovitosť hlavy a
- šírka spoločného priestoru.
Na bočných röntgenových snímkach bedrových kĺbov sa hodnotí tvar a posun kĺbu hlavy stehnovej kosti a stehennej kosti, ako aj uhlové posunutie alfa.[3]
Vzhľadom na Idelberg-Frankov uhol, Wibergov uhol a MZ-decentralizačnú vzdialenosť sa na identifikáciu normálnych a patologických kĺbov môžu použiť štatistické metódy: u dospelých hodnoty bedrového kĺbu od 6 do 15 označujú normálny tvar kĺbu; hodnoty medzi 16 a 21 znamenajú miernu deformáciu a hodnoty od 22 a vyššie znamenajú vážnu deformáciu, u detí hodnoty 15 a vyššie sú patologické. [4]
Je dôležité zdôrazniť potrebu použitia röntgenových snímok v kombinácii s výsledkami fyzikálneho vyšetrenia, pretože výsledky zobrazovania nie sú vždy spojené s prítomnosťou bolesti a naopak. [5]
Röntgenové príznaky dislokácie bedrového kĺbu
Na röntgenovom snímaní sa vizualizujú príznaky dislokácie alebo dysplázie bedrových kĺbov ako vertikálne a laterálne posuny femorálnej hlavy z acetabula panvovej kosti (merané na výslednom obrázku a porovnané s anatomickou normou). Povrch femorálnej hlavy často nezodpovedá napríklad acetabulu panvovej kosti, napríklad s veľkou veľkosťou hlavy a nedostatočnou hĺbkou dutiny. A uhol sklonu vstupnej roviny presahuje normu.
Existuje tiež posun v strede acetabula, zmenšenie alebo zvýšenie uhla krčka-diafýzy (definované medzi zvislými osami krčka stehna a jeho tela, diafýzy).
Ďalším dôležitým röntgenovým žiarením je príznak tejto patológie - nadmerný sklon úzkej časti stehennej kosti (krku stehna) smerom dopredu, ktorý rádiológovia nazývajú prehnanou antetoréziou.
Viac informácií v článku - Vrodená dislokácia bedrového kĺbu
Röntgenové príznaky perthesovej choroby bedra u detí
Hlavné röntgenové príznaky Perthesovej choroby (osteochondróza a aseptická nekróza hlavy femuru) závisia od jej štádia. Ak je na začiatku choroby viditeľná mierna zmena tvaru femorálnej hlavy a nerovnomerné zväčšenie šírky kĺbového priestoru bedrového kĺbu, potom sa v druhej fáze zviditeľní zreteľná deformácia obrysov femorálnej hlavy, ktorá sa stane plochejšou.
V treťom stupni obrázok kĺbu ukazuje tiene z oblastí odumretej kosti (sekvestre) a oblasti nahradenia zničenej kosti chrupavkovým tkanivom. V tomto prípade je zobrazená expanzia štrbiny epifýzovej chrupavkovej doštičky, zmena tvaru acetabula a posunutie špičky stehennej kosti.
Podrobnejšie informácie - Legg-Calve-Perthesova choroba
Röntgenové príznaky koartrózy bedrového kĺbu
Hlavnou indikáciou röntgenového vyšetrenia panvových orgánov u dospelých je detekcia osteoartritídy alebo stavov, ktoré jej predchádzajú. Artróza je najbežnejšie ochorenie kĺbov. [6] Vyznačuje sa progresívnou degeneráciou kĺbovej chrupavky. [7]
Znaky artrózy bedrového kĺbu, ktoré sa v ortopédii označujú ako koxartróza a deformujúca osteoartritída bedra, sú tiež spojené so špecifickými štádiami tejto deštruktívnej patológie kĺbov.
Známky na röntgenovom snímke: zúženie kĺbového priestoru v dôsledku poškodenia chrupavky, subchondrálna skleróza zodpovedajúca reparatívnej reakcii kosti, tvorba osteofytov v oblastiach kĺbu s nízkym tlakom, čo zodpovedá reparatívnemu pokusu o udržanie stability kĺbov a subchondrálnych cýst, o ktorých etiológii sa hovorí ako o hlave femoru. A v acetabulu.
Všetky potrebné informácie o tomto probléme sú obsiahnuté v publikácii - RTG diagnostika osteoartritídy bedrových kĺbov (koxartróza).
RTG príznaky artritídy bedrového kĺbu
Rovnako ako u väčšiny chorôb kĺbov je fázový vývoj spoločný pre zápal bedrového kĺbu - artritídu alebo koxitídu.
V počiatočnej fáze je hlavným rôntgenovým znamením oblasť poškodenia hyalínovej chrupavky na povrchu femorálnej hlavy a erózie kosti vo forme drsnosti, čo naznačuje deštrukciu kostného tkaniva.
V priebehu času obrázok ukazuje zmeny v spoločnom priestore (je vidieť, že sa zužuje); zaoblenie femorálnej hlavy je vyhladené; môžu sa detegovať intraartikulárne ložiská proliferácie kostí a proliferácie kostného tkaniva na povrchu kĺbu.
Čo je lepšie, ultrazvuk alebo röntgen bedrových kĺbov?
Odborníci čítajú obe vizualizačné metódy informatívne, ale röntgenová snímka vám neumožňuje vidieť vlákna chrupavky a šľachy a hodnotiť stav kĺbovej chrupavky a väzivového aparátu kĺbov. Z tohto hľadiska má ultrazvuk jasné výhody. Recenzie pacientov tiež naznačujú, že uprednostňujú ultrazvuk pred röntgenovými lúčmi. Okrem toho, pri ultrazvukovej diagnostike nie je telo ožarované a takéto vyšetrenie sa môže vykonávať mesačne.
A ako často dokážete robiť röntgenové lúče bedrových kĺbov? Pri určovaní optimálneho počtu röntgenových vyšetrení z hľadiska bezpečnosti, rádiológovia zohľadňujú maximálnu povolenú dávku ionizujúceho žiarenia v kostnom tkanive na jeden rok (50 mSv), ako aj priemernú jednotlivú dávku žiarenia na jeden bedrový kĺb (nie vyšší ako 1,2 mSv). Röntgen sa považuje za bezpečný nie viac ako štyrikrát do roka (tj raz za štvrťrok) a počet vyšetrení a prijatá dávka by sa mali zaznamenať do lekárskeho záznamu pacienta.
Napriek tomu, že veľké dávky röntgenového žiarenia sú škodlivé, moderné röntgenové prístroje znižujú poškodenie röntgenových lúčov bedrových kĺbov takmer na nulu.
Určité riziko však zostáva: hlavnými dôsledkami po zákroku sú nadmerné vystavenie röntgenového žiarenia zónam rastu kostí u detí a dospievajúcich - doštičiek epifýzovej chrupavky. Preto sa na zahraničných klinikách snažia vyhnúť deťom všetkých vekových skupín, ktoré majú nielen röntgenové lúče, ale aj počítačovú tomografiu sprevádzanú ožiarením, ktorá ich podľa možnosti nahrádza ultrazvukom, a pre staršie deti a dospievajúcich - MRI.
Metóda výberu na vyhodnotenie kostnej drene, acetabula, chrupavky a periartikulárnych mäkkých tkanív je magnetická rezonancia (MRI).
Ultrazvuk (ultrazvuk) tiež hrá úlohu pri hodnotení periartikulárnych mäkkých tkanív a detekcii výtoku v kĺbe alebo zhrubnutí synoviálnej membrány, čo umožňuje dynamické hodnotenie kĺbu. Môže sa tiež použiť ako návod na diagnostické a / alebo terapeutické postupy.
MRI s intraartikulárnym kontrastom (MR artrografia) má lepšiu výkonnosť ako konvenčná MRI pri hodnotení intraartikulárnej patológie, najmä kĺbových vakov a chrupavky. Môže sa tiež použiť napríklad na podanie lokálneho anestetika a na vykonanie „lidokaínového testu“ klinickej diagnostickej hodnoty.
Na hodnotenie chrupavky na MRI sa okrem morfologických informácií použili aj mapy dGEMRIC T1 a T2, ktoré poskytujú informácie o zložení vody a glykozaminoglykánov (GAG). Počítačová tomografia (CT), ktorá využíva ionizujúce žiarenie, má väčšie priestorové a kontrastné rozlíšenie ako röntgen. [8]
U dospelých môže ožarovanie bedrových kĺbov pri röntgenovom vyšetrení viesť k zníženiu hladiny mineralizácie susedných kostných tkanív alebo k indukcii mitózy buniek anatomických štruktúr dolnej panvy.

