B-bunkový lymfoplazmacytický lymfóm Waldenström
Posledná kontrola: 12.03.2022

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
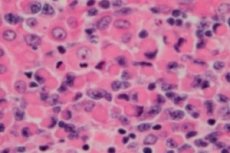
Z kategórie malígnych lymfoproliferatívnych (imunoproliferatívnych) ochorení je lymfoplazmocytárny lymfóm alebo Waldenströmova makroglobulinémia bunkový novotvar malých B-lymfocytov - B-buniek, ktoré zabezpečujú ochranné funkcie lymfatického systému a humorálnu imunitu organizmu. Diagnóza sa má stanoviť až po vylúčení všetkých ostatných malých B-bunkových lymfómov. Waldenströmovu makroglobulinémiu opísal v roku 1944 Jan G. Waldenstrom, ktorý zaznamenal nezvyčajné prejavy krvácania z lymfadenopatie, anémie, zvýšenej sedimentácie, hyperviskozity a hypergamaglobulinémie u dvoch pacientov. [1], [2]
Epidemiológia
Tento typ lymfómu je vzácna, indolentná hematologická malignita a klinické štatistiky odhadujú jeho výskyt v tejto skupine ochorení asi na 2 %. Okrem toho je tu takmer dvakrát viac pacientov mužov ako žien.
Podľa niektorých správ je frekvencia ročných prípadov lymfoplazmatického lymfómu v Európe jeden na 102 tisíc ľudí av Spojených štátoch - jeden na 260 tisíc. [3]
Príčiny lymfoplazmatický lymfóm
K dnešnému dňu zostáva etiológia väčšiny rakovín neznáma, no výskum genetického základu niektorých z nich pokračuje. Štúdiom príčin malígnych ochorení plazmatických buniek , vrátane B-bunkového lymfoplazmocytového lymfómu - Waldenströmovej makroglobulinémie, výskumníci našli súvislosť medzi patologickou proliferáciou (delením buniek) B - lymfocytov v neskorom štádiu ich diferenciácie s prítomnosťou určitých molekulárnych génové poruchy, ktoré menia základné bunkové funkcie.
U pacientov s Waldenströmovou makroglobulinémiou sa zistili zmeny v niektorých génoch - somatické mutácie, teda postihujúce len tkanivá s poškodením génov samostatnej klonálnej populácie buniek a tvoriace varianty ich genómu, čo vedie k cyklickým a štrukturálnym poruchám bunkovej úrovni.
V prvom rade ide o somatické mutácie génu MYD88 (L265P) a CXCR4, ktorý kóduje cytosolický proteín, ktorý je dôležitý pre vrodenú a adaptívnu imunitnú odpoveď: ako adaptér zabezpečuje signalizáciu prozápalového mediátora IL-1. (interleukín-1) a bunky podobné Toll.receptory, ktoré aktivujú imunitnú odpoveď. V dôsledku somatickej mutácie dochádza k anomáliám polypeptidového reťazca danej molekuly proteínu, jej štruktúrneho základu. [4]
Rizikové faktory
Okrem všeobecných rizikových faktorov (vystavenie zvýšeným hladinám žiarenia, karcinogénnym chemikáliám atď.) sú prediktormi zvýšenej pravdepodobnosti rozvoja Waldenströmovej makroglobulinémie ako lymfoproliferatívneho ochorenia nízkeho stupňa:
- staroba (nad 65 rokov);
- prítomnosť príbuzných s touto diagnózou, ako aj s B-bunkovým non-Hodgkinovým lymfómom alebo chronickou lymfocytovou leukémiou;
- chronická hepatitída C ;
- anamnéza benígnej monoklonálnej gamapatie, idiopatického hematologického ochorenia, ktorého podstatou je produkcia abnormálne zmenených gamaglobulínov typu M lymfocytovými plazmocytmi;
- autoimunitné ochorenia, najmä Sjögrenov syndróm .
Patogenézy
Pri kontakte s antigénom alebo stimuláciou z T-lymfocytov sa časť B-lymfocytov mení na plazmatické bunky - lymfocytové plazmocyty, ktoré po určitých premenách začnú produkovať ochranné globulárne proteíny, teda gamaglobulíny (imunoglobulíny alebo protilátky).
Patogenéza lymfoplazmacytického lymfómu/Waldenströmovej makroglobulinémie spočíva v hyperproliferácii B buniek, nadbytku normálnej hladiny klonu lymfocytových plazmatických buniek a nadbytku ich produkovaného imunoglobulínu M (IgM), nazývaného tiež monoklonálny imunoglobulín alebo M, v krvi. -proteín. Je to hlavná pentamérna protilátka s vysokou molekulovou hmotnosťou produkovaná po počiatočnom napadnutí špecifickými bakteriálnymi alebo vírusovými antigénmi. [5]
Takmer všetky príznaky tohto ochorenia sú spojené s prejavmi aktivity M-proteínu, ktoré môžu narušiť reologické vlastnosti krvi, zvýšiť jej viskozitu; impregnujú lymfoidné a myeloidné tkanivá kostnej drene, hromadia sa v periférnych lymfoidných tkanivách (s tvorbou pomaly rastúcich neoplázií, ktoré môžu vyvíjať tlak na okolité orgány, nervové vlákna alebo cievy).
Hoci chronická lymfocytová leukémia, Waldenströmova makroglobulinémia alebo lymfoplazmocytový lymfóm a mnohopočetný myelóm sú samostatné ochorenia, všetky sú spôsobené zvýšenou proliferáciou B-lymfocytov.
Príznaky lymfoplazmatický lymfóm
Prvé príznaky ochorenia sú nešpecifické a môžu sa prejaviť slabosťou a únavou (vzhľadom na rozvoj normochrómnej anémie), chudnutím, dýchavičnosťou, nočným hyperhidrózou a opakovanými horúčkami nízkeho stupňa.
Okrem toho v počiatočnom štádiu ochorenia dochádza k porušeniu citlivosti rúk a nôh, dochádza k periférnej neuropatii (necitlivosť alebo mravčenie v chodidlách a nohách), objavujú sa malé fokálne krvácania kožných kapilár (purpura), ako aj studená žihľavka (v dôsledku tvorby a agregácie abnormálnych kryoglobulínových proteínov v sére).
Symptómy spojené so syndrómom hyperviskozity zahŕňajú bolesti hlavy a závraty, poškodenie sietnice a rozmazané videnie, tinitus a stratu sluchu, záchvaty, bolesť svalov, vysoký krvný tlak, spontánne krvácanie z nosa a krvácanie ďasien. U žien je možné krvácanie z maternice.
Tiež pozorované: zvýšenie lymfatických uzlín (lymfadenopatia); zväčšenie sleziny (splenomegália); srdcové zlyhanie s kardialgiou a srdcovou arytmiou. Hoci viscerálna infiltrácia je zriedkavá, môže byť postihnutý žalúdok a črevá, čo vedie k hnačke (často s tukovou stolicou). [6], [7]
Formuláre
Klasifikácia nádorov hematopoetického a lymfoidného tkaniva Svetovej zdravotníckej organizácie z roku 2017 stanovuje štyri diagnostické kritériá pre Waldenströmovu makroglobulinémiu vrátane:
- Prítomnosť monoklonálnej gamapatie IgM
- Infiltrácia kostnej drene malými lymfocytmi vykazujúcimi plazmocytoidnú alebo plazmatickú diferenciáciu buniek
- Infiltrácia kostnej drene s intertrabekulárnou štruktúrou
- Imunofenotyp podporujúci Waldenströmovu makroglobulinémiu, ktorá zahŕňa povrchové IgM+, CD19+, CD20+, CD22+, CD25+, CD27+, FMC7+, variabilné CD5, CD10-, CD23-, CD103- a CD108-
Komplikácie a následky
U pacientov s lymfoplazmatickým lymfómom sa vyvinú komplikácie a následky vo forme:
- zníženie imunity;
- nedostatočnosť kostnej drene s porušením jej hematopoetických funkcií a rozvojom anémie;
- nedostatok takýchto vytvorených krvných prvkov, ako sú erytrocyty, leukocyty, krvné doštičky;
- poškodenie štruktúr gastrointestinálneho traktu s chronickou hnačkou a zhoršenou črevnou absorpciou (malabsorpčný syndróm);
- zápal stien krvných ciev (komplexná imunitná vaskulitída);
- zvýšená krehkosť kostí (osteoporóza);
- poruchy zraku a sluchu;
- sekundárna amyloidóza vnútorných orgánov;
- progresia do paraproteinemickej hemoblastózy vo forme mnohopočetného myelómu;
- transformácia na vysoko malígny typ lymfómu – difúzny veľkobunkový B-lymfóm.
Diagnostika lymfoplazmatický lymfóm
Diagnóza lymfoplazmatického lymfómu/Waldenströmovej makroglobulinémie je zvyčajne ťažká kvôli absencii špecifických morfologických, imunofenotypových alebo chromozomálnych zmien. Tento nedostatok spôsobuje odlíšenie tohto ochorenia od iných malých B-bunkových lymfómov na základe vylúčenia. [8],
Okrem hodnotenia existujúcich symptómov sú na diagnostiku lymfoplazmatického lymfómu potrebné všeobecné a biochemické krvné testy, koagulogram, imunoelektroforéza krvných bielkovín so stanovením hladiny imunoglobulínu M v krvi ; všeobecný rozbor moču. [9]
Je potrebná biopsia kostnej drene, pre ktorú sa vykonáva jej punkcia.
Vykonáva sa inštrumentálna diagnostika: ultrazvuk lymfatických uzlín a sleziny, röntgen kostí, CT hrudníka a brušnej dutiny, oftalmoskopia.
Odlišná diagnóza
Lymfoplazmocytový lymfóm sa považuje za vylúčenú diagnózu, preto sa diferenciálna diagnostika vykonáva s B-bunkovou chronickou lymfocytovou leukémiou, mnohopočetným myelómom, folikulárnym lymfómom, rôznymi podtypmi non-Hodgkinovho lymfómu, plazmocytómom, reaktívnou plazmocytózou, angiofolikulárnou lymfoidnou hyperpláziou (Castlemanova choroba), atď.
Komu sa chcete obrátiť?
Liečba lymfoplazmatický lymfóm
Treba mať na pamäti, že Waldenströmova makroglobulinémia alebo lymfoplazmatický lymfóm môžu byť dlhé roky asymptomatické a môžu byť diagnostikované zvýšením hladiny M-proteínu v krvi.
Ak nie je žiadny príznak, vykonáva sa aktívne monitorovanie s pravidelnými vyšetreniami a testami.
Na základe existujúcich symptómov a výsledkov laboratórnych vyšetrení sa rozhodne o začatí terapie, ktorá závisí od mnohých faktorov (napríklad vek, progresia ochorenia a pod.).
Podľa protokolu je počiatočná liečba pacientov s týmto typom lymfómu zvyčajne kombináciou rádioterapie a chemoterapie so zavedením cytostatík, napríklad cyklofosfamidu , doxorubicínu, vinkristínu, ako aj kortikosteroidov - metprednizolónu alebo dexametazónu (Dexason)..
Účinnosť chemoterapeutických liekov zo skupiny monoklonálnych protilátok, najmä Rituximabu, bola preukázaná . [10]
V prípadoch generalizovaného ochorenia sa Rituximab používa v kombinácii s protinádorovými nukleozidovými analógmi (pentostatín, kladribín). Pri pomaly progresívnom ochorení s nízkou hladinou monoklonálneho imunoglobulínu M sa okrem Rituximabu používa cytostatikum Chlorambucil (Leukeran). [11]
Na zníženie viskozity krvi a stabilizáciu hladiny jej vytvorených prvkov sa používa terapeutická hemaferéza .
Pri kriticky nízkej hladine protilátok v krvi - aby sa zabránilo súbežným reinfekciám - sa vykonáva imunoglobulínová substitučná liečba.
Podľa onkohematológov napriek tomu, že liečba môže viesť k ústupu ochorenia, u väčšiny pacientov dochádza k jeho recidíve. Ak sa vyskytne skôr ako po 24 mesiacoch, možno použiť protirakovinové liečivo, ako je Ibrutinib (vo forme tabliet). Pri neskorších relapsoch sa liečba uskutočňuje podľa pôvodnej schémy. [12].. [13]_ [14]
Prevencia
Odborníci stanovujú prognózu výsledku lymfoplazmocytového lymfómu podľa medzinárodného prognostického systému na hodnotenie hlavných parametrov: vek pacienta a sérové hladiny hemoglobínu, krvných doštičiek, beta-2-mikroglobulínu a monoklonálneho imunoglobulínu. [15], [16]
Priemerná miera prežitia pri tejto diagnóze je asi päť rokov, ale takmer 40 % pacientov žije desať a viac rokov.

