Lekársky expert článku
Nové publikácie
Vyšetrenie kraniálnych nervov. Pár II: zrakový nerv (n. opticus)
Posledná kontrola: 07.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Zrakový nerv vedie zrakové impulzy zo sietnice oka do kôry okcipitálneho laloku.
Pri zbere anamnézy sa zisťuje, či má pacient nejaké zmeny videnia. Zmeny zrakovej ostrosti (do diaľky alebo do blízka) sú v kompetencii oftalmológa. V prípade prechodných epizód rozmazaného videnia, obmedzených zorných polí, fotopsií alebo komplexných zrakových halucinácií je potrebné podrobné vyšetrenie celého zrakového analyzátora. Najčastejšou príčinou prechodného poškodenia zraku je migréna so zrakovou aurou. Poruchy videnia sú najčastejšie reprezentované zábleskami svetla alebo trblietavými cikcakmi (fotopsie), blikaním, stratou úseku alebo celého zorného poľa. Zraková aura migrény sa vyvíja 0,5-1 hodinu (alebo menej) pred záchvatom bolesti hlavy, trvá v priemere 10-30 minút (nie viac ako 1 hodinu). Bolesť hlavy pri migréne sa objavuje najneskôr do 60 minút po skončení aury. Zrakové halucinácie, ako sú fotopsie (záblesky, iskry, cikcaky), môžu predstavovať auru epileptického záchvatu v prítomnosti patologického ložiska dráždiaceho kôru v oblasti kalkarínovej drážky.
Zraková ostrosť a jej štúdium
Zrakovú ostrosť určujú oftalmológovia. Na posúdenie zrakovej ostrosti na diaľku sa používajú špeciálne tabuľky s kruhmi, písmenami a číslami. Štandardná tabuľka používaná na Ukrajine obsahuje 10 – 12 riadkov znakov (optotypov), ktorých veľkosti sa zväčšujú zhora nadol v aritmetickej postupnosti. Zrak sa skúma zo vzdialenosti 5 m, tabuľka by mala byť dobre osvetlená. Norma (zraková ostrosť 1) je taká zraková ostrosť, pri ktorej je subjekt schopný rozlíšiť optotypy 10. (počítajúc odhora) riadku z tejto vzdialenosti. Ak je subjekt schopný rozlíšiť znaky 9. riadku, jeho zraková ostrosť je 0,9, 8. riadku – 0,8 atď. Inými slovami, čítanie každého nasledujúceho riadku zhora nadol naznačuje zvýšenie zrakovej ostrosti o 0,1. Zraková ostrosť na blízko sa kontroluje pomocou iných špeciálnych tabuliek alebo požiadaním pacienta, aby prečítal text z novín (zvyčajne je možné rozlíšiť malú novinovú tlač zo vzdialenosti 80 cm). Ak je zraková ostrosť taká slabá, že pacient nedokáže nič prečítať z akejkoľvek vzdialenosti, obmedzí sa na počítanie prstov (ruka lekára je umiestnená vo výške pacientových očí). Ak ani to nie je možné, pacient sa požiada, aby zistil, či sa nachádza v tmavej alebo osvetlenej miestnosti. Znížená zraková ostrosť ( amblyopia ) alebo úplná slepota (amauróza) nastáva pri poškodení sietnice alebo zrakového nervu. Pri takejto slepote priama reakcia zrenice na svetlo mizne (v dôsledku prerušenia aferentnej časti pupilárneho reflexného oblúka), ale reakcia zrenice na osvetlenie zdravého oka zostáva neporušená (eferentná časť pupilárneho reflexného oblúka, predstavovaná vláknami tretieho hlavového nervu, zostáva neporušená). Pomaly progresívna strata zraku sa pozoruje, keď je zrakový nerv alebo chiasma stlačená nádorom.
Znaky porušení
Prechodná krátkodobá strata zraku na jednom oku (prechodná monokulárna slepota alebo amaurosis fugax - z latinského „prchavý“) môže byť spôsobená prechodným prerušením prekrvenia sietnice. Pacient ju opisuje ako „padajúcu oponu zhora nadol“, keď k nej dôjde, a ako „stúpajúcu oponu“, keď sa obráti. Zrak sa zvyčajne obnoví v priebehu niekoľkých sekúnd alebo minút. Pre retrobulbárnu neuritídu je charakteristické akútne a progresívne zníženie zraku počas 3-4 dní, ktoré sa potom obnoví v priebehu niekoľkých dní až týždňov a často je sprevádzané bolesťou oka. Náhla a pretrvávajúca strata zraku sa vyskytuje pri zlomeninách kostí prednej lebečnej jamy v oblasti optického kanála; pri cievnych léziách zrakového nervu a temporálnej arteritíde. Keď je bifurkačná zóna bazilárnej artérie zablokovaná a vzniká bilaterálny infarkt okcipitálnych lalokov s poškodením primárnych zrakových centier oboch mozgových hemisfér, dochádza k „tubulárnemu“ videniu alebo kortikálnej slepote. „Trubkové“ videnie je spôsobené bilaterálnou hemianopsiou so zachovaním centrálneho (makulárneho) videnia v oboch očiach. Zachovanie videnia v úzkom centrálnom zornom poli sa vysvetľuje tým, že zóna makulárnej projekcie na póle okcipitálneho laloku je zásobovaná krvou z niekoľkých arteriálnych povodí a v prípade infarktu okcipitálnych lalokov najčastejšie zostáva neporušená. Zraková ostrosť je u týchto pacientov mierne znížená, ale správajú sa, akoby boli slepí. „Kortikálna“ slepota sa vyskytuje v prípade nedostatočnosti anastomóz medzi kortikálnymi vetvami strednej a zadnej mozgovej tepny v oblastiach okcipitálnej kôry zodpovedných za centrálne (makulárne) videnie. Kortikálna slepota sa vyznačuje zachovaním pupilárnych reakcií na svetlo, pretože zrakové dráhy zo sietnice do mozgového kmeňa nie sú poškodené. Kortikálna slepota s bilaterálnym poškodením okcipitálnych lalokov a parietookcipitálnych oblastí môže byť v niektorých prípadoch kombinovaná s popieraním tejto poruchy, achromatopsiou, apraxiou konjugovaných pohybov očí (pacient nedokáže upriamiť svoj pohľad na objekt nachádzajúci sa v periférnej časti zorného poľa) a neschopnosťou vizuálne vnímať objekt a dotýkať sa ho. Kombinácia týchto porúch sa nazýva Balintov syndróm.
Zorné polia a ich štúdium
Zorné pole je oblasť priestoru, ktorú vidí nehybné oko. Integrita zrakových polí je určená stavom celej zrakovej dráhy (zrakové nervy, zrakový trakt, optické žiarenie, kortikálna zorná oblasť, ktorá sa nachádza v kalkarinovej drážke na mediálnom povrchu okcipitálneho laloku). V dôsledku lomu a kríženia svetelných lúčov v šošovke a prechodu zrakových vlákien z rovnakých polovíc sietnice v chiasme je pravá polovica mozgu zodpovedná za integritu ľavej polovice zorného poľa každého oka. Zorné polia sa posudzujú samostatne pre každé oko. Existuje niekoľko metód na ich približné posúdenie.
- Striedavé hodnotenie jednotlivých zorných polí. Lekár sedí oproti pacientovi. Pacient si zakryje jedno oko dlaňou a druhým okom sa pozerá na koreň nosa lekára. Kladivo alebo vrtiace sa prsty pohybujú po obvode spoza hlavy pacienta do stredu jeho zorného poľa a pacient je požiadaný, aby si všimol moment, kedy sa kladivo alebo prsty objavia. Vyšetrenie sa vykonáva striedavo vo všetkých štyroch kvadrantoch zorných polí.
- Metóda „hrozby“ sa používa v prípadoch, keď je potrebné vyšetriť zorné polia pacienta, ktorý je neprístupný rečovému kontaktu (afázia, mutizmus atď.). Lekár prudkým „hrozivým“ pohybom (z periférie do stredu) priblíži natiahnuté prsty ruky k zreničke pacienta a pozoruje jej žmurkanie. Ak je zorné pole neporušené, pacient v reakcii na priblíženie prsta žmurkne. Vyšetrujú sa všetky zorné polia každého oka.
Opísané metódy súvisia so skríningom; defekty zorného poľa sa presnejšie zisťujú pomocou špeciálneho zariadenia - perimetra.
Znaky porušení
Monokulárne poruchy zorného poľa sú zvyčajne spôsobené patológiou očnej buľvy, sietnice alebo zrakového nervu – inými slovami, poškodenie zrakových dráh pred ich krížením (chiazma) spôsobuje poruchu zorného poľa iba v jednom oku, ktoré sa nachádza na postihnutej strane. Binokulárne poruchy zorného poľa (hemianopsia) môžu byť bitemporálne (obe oči majú výpadok temporálnych zorných polí, t. j. pravé oko má pravé, ľavé oko ľavé) alebo homonymné (každé oko má rovnakú výpadok zorných polí – buď ľavé, alebo pravé). Bitemporálne poruchy zorného poľa sa vyskytujú pri léziách v oblasti kríženia optických vlákien (napríklad poškodenie chiazmy v onyxoe a hypofýze). Homonymné poruchy zorného poľa sa vyskytujú pri postihnutí zrakového traktu, optického žiarenia alebo zrakovej kôry, t. j. pri postihnutí zrakovej dráhy nad chiazmou (tieto poruchy sa vyskytujú v zorných poliach oproti lézii: ak je lézia v ľavej hemisfére, postihnuté sú pravé zorné polia oboch očí a naopak). Poškodenie spánkového laloku vedie k defektom v homonymných horných kvadrantoch zorných polí (kontralaterálna hornokvadrantná anopsia) a poškodenie parietálneho laloku vedie k defektom v homonymných dolných kvadrantoch zorných polí (kontralaterálna dolnokvadrantná anopsia).
Poruchy zorného poľa vo vedení vzruchov sú zriedkavo spojené so zmenami zrakovej ostrosti. Aj pri významných poruchách periférneho zorného poľa môže byť centrálne videnie zachované. Pacienti s poruchami zorného poľa spôsobenými poškodením zrakových dráh nad chiazmom si nemusia byť vedomí ich prítomnosti, najmä v prípadoch poškodenia parietálneho laloku.
 [ 1 ]
[ 1 ]
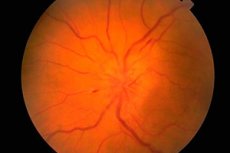
Fundus a jeho vyšetrenie
Očné fundus sa vyšetruje oftalmoskopom. Posudzuje sa stav papily zrakového nervu (počiatočná, vnútroočná časť zrakového nervu viditeľná počas oftalmoskopie), sietnice a ciev očného fundusu. Najdôležitejšími charakteristikami očného fundusu sú farba očného nervu, jasnosť jeho okrajov, počet tepien a žíl (zvyčajne 16 – 22), prítomnosť venóznej pulzácie, akékoľvek abnormality alebo patologické zmeny: krvácanie, exsudát, zmeny v stenách ciev v oblasti žltej škvrny (makuly) a na periférii sietnice.
Znaky porušení
Edém optického disku sa vyznačuje jeho vydutím (disk vyčnieva nad úroveň sietnice a zasahuje do očnej dutiny), začervenaním (cievy na disku sú prudko rozšírené a naplnené krvou); hranice disku sa stávajú nejasnými, počet ciev sietnice sa zvyšuje (viac ako 22), žily nepulzujú, sú prítomné krvácania. Bilaterálny edém optického disku ( kongestívna papila zrakového nervu ) sa pozoruje pri zvýšenom intrakraniálnom tlaku (objemový proces v lebečnej dutine, hypertenzná encefalopatia atď.). Zraková ostrosť spočiatku zvyčajne nie je ovplyvnená. Ak sa zvýšený intrakraniálny tlak včas neodstráni, zraková ostrosť postupne klesá a v dôsledku sekundárnej atrofie zrakového nervu sa vyvíja slepota.
Kongesciu disku zrakového nervu je potrebné odlišovať od zápalových zmien (papilitída, optická neuritída ) a ischemickej optickej neuropatie. V týchto prípadoch sú zmeny na hlave často jednostranné, typická je bolesť v oblasti očnej buľvy a znížená zraková ostrosť. Bledosť disku zrakového nervu v kombinácii so zníženou zrakovou ostrosťou, zúžením zorných polí a zníženými pupilárnymi reakciami sú charakteristické pre atrofiu zrakového nervu, ktorá sa vyvíja pri mnohých ochoreniach postihujúcich tento nerv (zápalové, dysmetabolické, dedičné). Primárna atrofia zrakového nervu sa vyvíja pri poškodení zrakového nervu alebo chiazmy, pričom hlava je bledá, ale má jasné hranice. Sekundárna atrofia zrakového nervu sa vyvíja po edéme disku zrakového nervu, hranice hlavy sú spočiatku nejasné. Selektívna bledosť temporálnej polovice disku zrakového nervu sa môže pozorovať pri skleróze multiplex, ale túto patológiu možno ľahko zameniť s variantom normálneho stavu disku zrakového nervu. Pigmentová degenerácia sietnice je možná pri degeneratívnych alebo zápalových ochoreniach nervového systému. Medzi ďalšie dôležité patologické nálezy pre neurológa pri vyšetrení fundusu patrí arteriovenózny angióm sietnice a symptóm čerešňovej jamky, ktorý je možný pri mnohých gangliosidózach a je charakterizovaný prítomnosťou bielej alebo sivej okrúhlej lézie v makule, v ktorej strede sa nachádza čerešňovočervená škvrna. Jej vznik sa spája s atrofiou gangliových buniek sietnice a presvietením cievnej membrány cez ne.

