Lekársky expert článku
Nové publikácie
Zápal slepého čreva
Posledná kontrola: 12.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
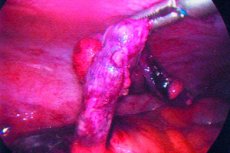
Apendicitída je akútny zápal slepého čreva, ktorý sa zvyčajne prejavuje bolesťami brucha, nechutenstvom a citlivosťou brucha.
Diagnóza sa stanovuje klinicky, často doplnená CT alebo ultrazvukom. [ 1 ]
Liečba zápalu slepého čreva zahŕňa chirurgické odstránenie slepého čreva. [ 2 ], [ 3 ]
Anatómia slepého čreva
Oficiálny názov slepého čreva je „Appendix Vermiformis“. Slepé črevo je pravý divertikul vychádzajúci z posteromediálneho okraja slepého čreva, ktorý sa nachádza v tesnej blízkosti ileocekálnej chlopne. Základňu slepého čreva možno spoľahlivo lokalizovať v blízkosti konvergencie taeniae coli na vrchole slepého čreva. Termín „vermiformis“ pochádza z latinčiny a znamená „červovitý“ [ 4 ] a vysvetľuje sa jeho dlhou tubulárnou architektúrou. Na rozdiel od získaného divertikulu ide o pravý divertikul hrubého čreva, ktorý obsahuje všetky vrstvy hrubého čreva: sliznicu, submukózu, pozdĺžny a kruhový svalový obal a serózu. Histologický rozdiel medzi hrubým črevom a slepým črevom závisí od prítomnosti B a T lymfoidných buniek v sliznici a submukóze slepého čreva. [ 5 ]
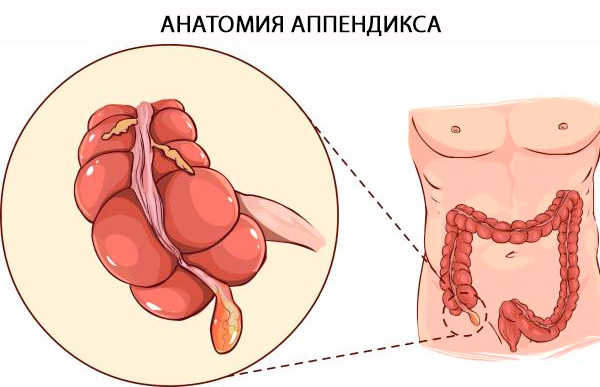
Štruktúra a funkcie
Slepé črevo môže mať variabilnú dĺžku od 5 do 35 cm, s priemerom 9 cm. [ 6 ] Funkcia slepého čreva je tradične predmetom diskusií. Neuroendokrinné bunky sliznice produkujú amíny a hormóny, ktoré pomáhajú vykonávať rôzne biologické kontrolné mechanizmy, zatiaľ čo lymfoidné tkanivo sa podieľa na dozrievaní B lymfocytov a produkcii protilátok IgA. Neexistujú jasné dôkazy o jeho funkcii u ľudí. Prítomnosť lymfoidného tkaniva spojeného s črevom v lamina propria viedla k presvedčeniu, že má imunitnú funkciu, hoci presná povaha tejto funkcie nebola nikdy stanovená. V dôsledku toho si orgán do značnej miery zachoval svoju povesť zakrpateného orgánu. Avšak s tým, ako sa v posledných rokoch zlepšilo chápanie črevnej imunity, objavila sa teória, že slepé črevo je „svätyňou“ pre symbiotické črevné mikróby. [ 7 ] Silné záchvaty hnačky, ktoré dokážu vyčistiť črevá od komenzálnych baktérií, môžu byť nahradené liekmi obsiahnutými v slepom čreve. To naznačuje evolučnú výhodu pri zachovaní slepého čreva a oslabuje teóriu, že orgán je zakrpatený. [ 8 ]
Fyziologické varianty
Hoci umiestnenie ústia apendixu na báze slepého čreva je stabilným anatomickým znakom, poloha jeho hrotu nie je. Medzi variácie v polohe patria retrocekálna (ale intraperitoneálna), subcekálna, pre- a postileálna, panvová a až po hepatorenálny vak. Okrem toho môžu polohu apendixu ovplyvniť faktory, ako je držanie tela, dýchanie a distenzia priľahlého čreva. Retrocekálna poloha je najbežnejšia. To môže spôsobiť klinický zmätok v diagnostike apendicitídy, pretože zmeny polohy môžu spôsobiť rôzne príznaky. Agenéza apendixu, ako aj duplikácia alebo triplikácia, sú v literatúre zriedkavo opísané. S postupom tehotenstva zväčšujúca sa maternica posúva apendix kraniálne, takže do konca tretieho trimestra môže byť bolesť spojená s apendicitídou cítiť v pravom hornom kvadrante.
Klinický význam
Patogenéza akútnej apendicitídy je podobná patogenéze iných dutých viskóznych orgánov a predpokladá sa, že najčastejšie ju spôsobuje obštrukcia. Žlčový kameň, niekedy žlčový kameň, nádor alebo červ, upcháva ústie slepého čreva, čo spôsobuje zvýšený intraluminálny tlak a zhoršený venózny odtok. U mladých dospelých je obštrukcia častejšie spôsobená lymfoidnou hyperpláziou. Slepé črevo je zásobované krvou z apendixovej tepny, ktorá je terminálnou tepnou. Keď intraluminálny tlak prekročí perfúzny tlak, dochádza k ischemickému poškodeniu, ktoré podporuje nadmerný rast baktérií a spôsobuje zápalovú reakciu. To si vyžaduje urgentnú chirurgickú starostlivosť, pretože perforácia zapáleného slepého čreva môže viesť k úniku bakteriálneho obsahu do peritoneálnej dutiny.[ 9 ]
Keď sa stena slepého čreva zapáli, stimulujú sa viscerálne aferentné vlákna. Tieto vlákna vstupujú do miechy v bode T8-T10, čo spôsobuje klasickú difúznu periumbilickú bolesť a nevoľnosť, ktoré sa pozorujú pri včasnej apendicitíde. S postupujúcim zápalom sa parietálna pobrušnica podráždi, stimuluje somatické nervové vlákna a spôsobuje lokalizovanejšiu bolesť. Lokalizácia závisí od polohy vrcholu slepého čreva. Napríklad retrocekálny slepý črevo môže spôsobiť bolesť v pravom boku. Túto bolesť môže spôsobiť natiahnutie pravého bedrového kĺbu pacienta. Bolesť, ktorá sa vyskytuje pri natiahnutí iliopsoas svalu natiahnutím bedrového kĺbu v polohe na ľavom boku, je známa ako „psoas príznak“. Ďalším klasickým príznakom akútnej apendicitídy je McBurneyho príznak. Ten sa vyvoláva palpáciou brušnej steny v McBurneyho bode (dve tretiny vzdialenosti od pupka k pravej prednej hornej bedrovej chrbtici), keď sa objaví bolesť. Tieto príznaky, žiaľ, nie sú vždy prítomné, čo sťažuje klinickú diagnózu. Klinický obraz často zahŕňa nevoľnosť, vracanie, mierne zvýšený počet bielych krviniek a mierne zvýšený počet bielych krviniek.
Epidemiológia
Akútna bolesť brucha predstavuje 7 – 10 % všetkých návštev pohotovosti.[ 10 ] Akútny zápal slepého čreva je jednou z najčastejších príčin bolesti v podbrušku, pre ktorú pacienti prichádzajú na pohotovosť, a je najčastejšou diagnózou, ktorá sa dáva mladým pacientom prijatým do nemocnice s akútnym bruchom.
Výskyt akútnej apendicitídy od konca 40. rokov 20. storočia neustále klesá. V rozvinutých krajinách sa akútna apendicitída vyskytuje s frekvenciou 5,7 – 50 pacientov na 100 000 obyvateľov ročne, s vrcholom vo veku 10 až 30 rokov.[ 11 ],[ 12 ]
Boli hlásené geografické rozdiely, pričom celoživotné riziko vzniku akútnej apendicitídy je 9 % v Spojených štátoch, 8 % v Európe a 2 % v Afrike.[ 13 ] Okrem toho existujú veľké rozdiely v prejavoch, závažnosti ochorenia, rádiologickom vyšetrení a chirurgickej liečbe pacientov s akútnou apendicitídou, čo súvisí s príjmami krajiny.[ 14 ]
Výskyt perforácií sa pohybuje od 16 % do 40 %, pričom vyšší výskyt sa vyskytuje v mladších vekových skupinách (40 – 57 %) a u pacientov nad 50 rokov (55 – 70 %).[ 15 ]
Niektorí autori uvádzajú rodovú predispozíciu vo všetkých vekových kategóriách, mierne vyššiu u mužov, s celoživotnou incidenciou 8,6 % u mužov a 6,7 % u žien.[ 16 ] Ženy však majú tendenciu mať vyššiu mieru apendektómie v dôsledku rôznych gynekologických ochorení, ktoré napodobňujú apendicitídu.[ 17 ]
Podľa etnických štatistík založených na populácii je apendicitída častejšia u bielych, nehispánskych a hispánskych skupín a menej častá u černochov a iných rasovo-etnických skupín.[ 18 ] Údaje však ukazujú, že menšinové skupiny sú vystavené vyššiemu riziku perforácie a komplikácií.[ 19 ],[ 20 ]
Príčiny zápal slepého čreva
Predpokladá sa, že zápal slepého čreva vzniká v dôsledku obštrukcie lúmenu slepého čreva, zvyčajne v dôsledku hyperplázie lymfoidného tkaniva, niekedy však aj fekálnymi kameňmi, cudzími telesami alebo dokonca hlístami. Obštrukcia vedie k rozšíreniu slepého čreva, rýchlemu rozvoju infekcie, ischémii a zápalu.
Ak sa nelieči, dochádza k nekróze, gangréne a perforácii. Ak je perforácia prekrytá omentom, vytvorí sa apendikulárny absces.
V Spojených štátoch je akútna apendicitída najčastejšou príčinou akútnej bolesti brucha vyžadujúcej chirurgickú liečbu.
Nádory slepého čreva, ako sú karcinoidné nádory, adenokarcinóm slepého čreva, črevné parazity a hypertrofické lymfatické tkanivo, sú známymi príčinami obštrukcie slepého čreva a zápalu slepého čreva. Slepé črevo môže byť postihnuté aj Crohnovou chorobou alebo ulceróznou kolitídou s pankolitídou.
Jednou z najpopulárnejších mylných predstáv je príbeh o smrti Harryho Houdiniho. Po neočakávanom údere do brucha sa povráva, že mu praskol slepý črevo, čo viedlo k okamžitej sepse a smrti. Faktom je, že Houdini skutočne zomrel na sepsu a peritonitídu v dôsledku prasknutého slepého čreva, ale nemalo to nič spoločné s úderom do brucha. Malo to skôr spoločné s rozsiahlou peritonitídou a obmedzenou dostupnosťou účinných antibiotík. [ 21 ], [ 22 ] Slepé črevo obsahuje aeróbne a anaeróbne baktérie vrátane Escherichia coli a Bacteroides spp. Nedávne štúdie využívajúce sekvenovanie novej generácie však identifikovali výrazne viac bakteriálnych typov u pacientov s komplikovanou perforovanou apendicitídou.
Medzi ďalšie príčiny patria kamene, semená, parazity ako Enterobius vermcularis (červy) a niektoré zriedkavé nádory, benígne (mucinózne nádory) aj malígne (adenokarcinóm, neuroendokrinné nádory).[ 23 ]
Rizikové faktory
Výskum rizikových faktorov spojených s akútnou apendicitídou je obmedzený. Medzi faktory, ktoré môžu potenciálne ovplyvniť pravdepodobnosť vzniku tohto ochorenia, však patria demografické faktory, ako je vek, pohlavie, rodinná anamnéza a faktory prostredia a stravovania. Výskum naznačuje, že akútna apendicitída môže postihnúť ľudí všetkých vekových kategórií, hoci sa zdá byť častejšia u dospievajúcich a mladých dospelých, s vyšším výskytom u mužov.[ 24 ],[ 25 ] Rovnako ako pri mnohých iných ochoreniach, aj pri akútnej apendicitíde zohráva významnú úlohu rodinná anamnéza; dôkazy naznačujú, že ľudia s pozitívnou rodinnou anamnézou akútnej apendicitídy majú zvýšené riziko vzniku ochorenia.[ 26 ] S apendicitídou sa spája niekoľko rizikových faktorov súvisiacich so stravovaním, ako je strava s nízkym obsahom vlákniny, zvýšený príjem cukru a znížený príjem vody.[ 27 ] Medzi faktory prostredia, ktoré sa podieľajú na vzniku apendicitídy, patrí vystavenie znečisteniu ovzdušia, alergénom, cigaretovému dymu a gastrointestinálnym infekciám.[ 28 ],[ 29 ],[ 30 ]
Nové dôkazy naznačujú potenciálnu koreláciu medzi zvýšenou teplotou a akútnym zápalom slepého čreva, čo naznačuje, že vysoké teploty môžu zvýšiť pravdepodobnosť vzniku tohto ochorenia v dôsledku dehydratácie.[ 31 ]
Štúdie tiež ukázali, že pacienti s duševnými poruchami, ktorým sa denne predpisujú vysoké dávky antipsychotík, majú zvýšené riziko vzniku komplikovanej apendicitídy.[ 32 ]
Príznaky zápal slepého čreva
Klasickými príznakmi akútnej apendicitídy sú bolesť v epigastrickej alebo periumbilickej oblasti, sprevádzaná krátkodobou nevoľnosťou, vracaním a nechutenstvom; po niekoľkých hodinách sa bolesť presúva do pravého dolného kvadrantu brucha. Bolesť sa zhoršuje kašľom a pohybom. [ 33 ]
Klasické príznaky apendicitídy sú lokalizované priamo v pravom dolnom kvadrante brucha a v McBurneyho bode (bod nachádzajúci sa smerom von na 1/3 čiary spájajúcej pupok a prednú hornú bedrovú tŕň), kde sa bolesť zistí pri náhlom poklese tlaku počas palpácie (napr. Shchetkin-Blumbergov príznak). [ 34 ]
Medzi ďalšie príznaky patrí bolesť, ktorá sa vyskytuje v pravom dolnom kvadrante pri palpácii ľavého dolného kvadrantu (Rovsingov príznak), zvýšená bolesť pri pasívnej flexii pravého bedrového kĺbu, ktorá sťahuje iliopsoasový sval (psoas príznak), alebo bolesť, ktorá sa vyskytuje pri pasívnej vnútornej rotácii ohnutého bedrového kĺbu (obturátorový príznak). Bežná je mierna horúčka [rektálna teplota 37,7 – 38,3 °C (100 – 101 °F)]. [ 35 ]
Tieto klasické príznaky sa, žiaľ, pozorujú u niečo viac ako 50 % pacientov. Existujú rôzne variácie symptómov a prejavov.
Bolesť pri zápale slepého čreva nemusí byť lokalizovaná, najmä u dojčiat a detí. Citlivosť môže byť difúzna alebo zriedkavo úplne chýba. Stolica je zvyčajne zriedkavá alebo chýba; ak sa objaví hnačka, treba mať podozrenie na retrocekálne umiestnenie slepého čreva. V moči môžu byť prítomné červené alebo biele krvinky. Atypické príznaky sú bežné u starších pacientov a tehotných žien; najmä bolesť a lokálna citlivosť môžu byť mierne.[ 36 ]
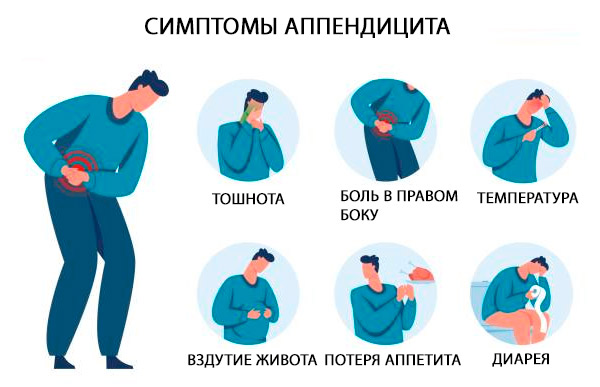
Anatomické aspekty prejavov akútnej apendicitídy
Slepé črevo je rúrkovitý útvar, ktorý sa pripája k spodnej časti slepého čreva v mieste, kde doň vstupuje baktéria taeniae coli. U dospelých je dlhý približne 8 – 10 cm a predstavuje nedostatočne vyvinutý distálny koniec veľkého slepého čreva, aký sa vyskytuje u iných zvierat. U ľudí sa považuje za zakrpatený orgán a akútny zápal tohto útvaru sa nazýva akútna apendicitída.
Retrocekálna/retrokolická (75 %) – často sa prejavuje bolesťou v pravej bedrovej oblasti a citlivosťou pri vyšetrení. Svalová rigidita a citlivosť pri hlbokej palpácii často chýbajú kvôli ochrane nadľahlým slepým črevom. V tejto polohe môže byť bedrový sval podráždený, čo spôsobuje flexiu bedrového kĺbu a zvýšenú bolesť pri extenzii bedrového kĺbu (príznak natiahnutia bedrového svalu).
Subcekum a panvová oblasť (20 %) – môže prevládať bolesť v suprapubickej oblasti a časté močenie. Hnačka môže byť dôsledkom podráždenia konečníka. Citlivosť brucha môže chýbať, ale na pravej strane môže byť prítomná citlivosť konečníka alebo vagíny. Pri analýze moču môžu byť prítomné mikroskopická hematúria a leukocyty.
Pre- a postileálne (5 %) – prejavy a príznaky môžu chýbať. Vracanie môže byť závažnejšie a hnačka môže byť dôsledkom podráždenia distálneho ilea.
Príznaky zápalu slepého čreva u detí
U detí sa apendicitída prejavuje variabilne v závislosti od vekových skupín. [ 37 ] U novorodencov a dojčiat je zriedkavá a ťažko sa diagnostikuje. [ 38 ] Typicky sa prejavuje brušnou distenziou, vracaním, hnačkou, hmatateľnou brušnou masou a podráždenosťou. [ 39 ] Pri fyzikálnom vyšetrení sa často odhalí dehydratácia, hypotermia a respiračné ťažkosti, čo robí diagnózu apendicitídy pre lekára nepravdepodobnou. Deti predškolského veku do 3 rokov sa zvyčajne prejavujú vracaním, bolesťami brucha, prevažne difúznou horúčkou, hnačkou, ťažkosťami s chôdzou a stuhnutosťou pravého slabín. [ 40 ] Vyšetrenie môže pri rektálnom vyšetrení odhaliť brušnú distenziu, stuhnutosť alebo masu. [ 41 ] Deti vo veku 5 rokov a staršie majú väčšiu pravdepodobnosť klasických príznakov vrátane migrujúcej bolesti brucha, anorexie, nevoľnosti a vracania. Klinické vyšetrenie odhaľuje horúčku a tachykardiu, znížené črevné zvuky a citlivosť v pravom dolnom kvadrante, čo zvyšuje pravdepodobnosť diagnózy v tejto vekovej skupine.[ 42 ] Prejav akútnej apendicitídy u malých detí je zvyčajne atypický, s prekrývajúcimi sa príznakmi napodobňujúcimi iné systémové ochorenia, čo často vedie k nesprávnej diagnóze a komplikáciám vedúcim k morbidite. Okrem toho je mladší vek dobre známym rizikovým faktorom nepriaznivých výsledkov v dôsledku komplikovanej apendicitídy.[ 43 ]
Typický prejav apendicitídy u dospelých zahŕňa migrujúcu bolesť v pravej bedrovej jamke, anorexiu, nevoľnosť s vracaním alebo bez vracania, horúčku a lokalizovanú rigiditu/generalizovanú rigiditu.[ 44 ],[ 45 ] Klasická sekvencia symptómov zahŕňa neurčitú pupočnú bolesť, anorexiu/nevoľnosť/prechodné vracanie, migrujúcu bolesť v pravom dolnom kvadrante a miernu horúčku.
Atypické príznaky a príznaky zápalu slepého čreva
Okrem typického prejavu apendicitídy sa môžu vyskytnúť aj atypické prejavy a symptómy. Medzi ne môže patriť bolesť brucha na ľavej strane lokalizovaná v ľavom hornom kvadrante. Hoci je apendicitída na ľavej strane relatívne zriedkavá a vyskytuje sa približne u 0,02 % dospelej populácie, častejšia je u ľudí s malrotáciou čriev alebo invertovaným črevom.[ 46 ] Apendicitída je tiež spojená s hnačkou ako atypickým príznakom pri diseminovanej apendicitíde, najmä u pacientov s interintestinálnymi abscesmi.[ 47 ]
U detí sú príznaky vo všeobecnosti neurčité, čo sťažuje diagnostiku na základe anamnézy a vyšetrenia. Atypický prejav apendicitídy u detí môže zahŕňať bolesť a citlivosť v celom pravom boku, siahajúcu od pravého horného kvadrantu až po pravú bedrovú jamu. Môže to byť dôsledkom zastavenia slepého čreva pri zostupe slepého čreva, pričom slepé črevo je v subhepatálnej polohe.[ 48 ] Dospelí muži sa môžu prejavovať atypickými príznakmi apendicitídy, ako je silná hemiplegická bolesť vpravo, ktorá sa neskôr zmení na miernu difúznu bolesť brucha. Naopak, ženy sa môžu prejavovať urogenitálnymi ťažkosťami, ako je citlivosť stehna s útvarom a hnačka.[ 49 ],[ 50 ] U starších ľudí sa apendicitída môže prejavovať atypicky ako uväznená trieslová hernia s nešpecifickými príznakmi.[ 51 ]
Tehotné pacientky majú väčšiu pravdepodobnosť výskytu atypických ťažkostí, ako je gastroezofageálny reflux, malátnosť, panvová bolesť, epigastrický diskomfort, tráviace ťažkosti, plynatosť, dyzúria a zmeny v stolici.[ 52 ] Okrem toho sú nálezy pri fyzikálnom vyšetrení náročné a abnormálne, pretože brucho je nafúknuté, čo zväčšuje vzdialenosť medzi zapáleným slepým črevom a pobrušnicou, čo vedie k maskovaniu rigidity a zníženej citlivosti. V neskorom tehotenstve sa slepé črevo môže v dôsledku zväčšujúcej sa maternice posunúť kraniálne do hornej časti brucha, čo vedie k bolesti v oblasti ručného koreňového lúpania (RUQ).[ 53 ] Bez ohľadu na gestačný vek však bolesť v oblasti RLQ zostáva najčastejším klinickým prejavom akútnej apendicitídy počas tehotenstva.[ 54 ] Leukocytóza nemusí byť spoľahlivým indikátorom akútnej apendicitídy u tehotných žien kvôli fyziologickej leukocytóze počas tehotenstva. Štúdie ukázali, že tehotné ženy majú nižší výskyt apendicitídy ako netehotné ženy. V druhom trimestri však existuje vyššie riziko vzniku akútnej apendicitídy.[ 55 ]
Komplikácie a následky
Prevládajúcou mikrobiálnou flórou spojenou s akútnou apendicitídou sú E. coli, Kleibciella, Proteus a Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). Tieto mikróby môžu spôsobiť pooperačnú infekciu v závislosti od stupňa zápalu apendixu, chirurgickej techniky a trvania operácie. [ 60 ]
Perforácia slepého čreva
Perforácia apendicitídy je spojená so zvýšenou morbiditou a mortalitou v porovnaní s neperforujúcou akútnou apendicitídou. Riziko mortality pri akútnej, ale negangrénovej akútnej apendicitíde je menšie ako 0,1 %, ale pri gangrenóznej akútnej apendicitíde sa riziko zvyšuje na 0,6 %. Na druhej strane, perforovaná akútna apendicitída má vyššiu mortalitu, približne 5 %. V súčasnosti existuje stále viac dôkazov, ktoré naznačujú, že perforácia nie je nevyhnutne nevyhnutným dôsledkom obštrukcie apendicitídy, a stále viac dôkazov naznačuje nielen to, že nie všetci pacienti s apendicitídou prejdú k perforácii, ale že jej vyliečenie môže byť dokonca bežné.[ 61 ]
Pooperačná infekcia rany
Výskyt pooperačnej infekcie rany je určený intraoperačnou kontamináciou rany. Výskyt infekcie sa pohybuje od < 5 % pri jednoduchej apendicitíde do 20 % pri perforácii a gangréne. Ukázalo sa, že použitie perioperačných antibiotík znižuje výskyt pooperačných infekcií rán.
Intraabdominálne alebo panvové abscesy
V pooperačnom období sa môžu pri silnej kontaminácii peritoneálnej dutiny vytvoriť intraabdominálne alebo panvové abscesy. Pacient má horúčku a diagnózu možno potvrdiť ultrazvukom alebo CT vyšetrením. Abscesy možno liečiť rádiograficky drenážou typu pigtail, hoci panvové abscesy môžu vyžadovať otvorenú alebo rektálnu drenáž. Ukázalo sa, že použitie perioperačných antibiotík znižuje výskyt abscesov.
Peritonitída
Ak slepé črevo praskne, sliznica brucha (peritoneum) sa infikuje baktériami. Tento stav sa nazýva peritonitída.
Medzi príznaky peritonitídy môžu patriť:
- silná, neustála bolesť brucha;
- cítiť sa chorý alebo byť chorý;
- vysoká teplota;
- zvýšená srdcová frekvencia;
- dýchavičnosť s rýchlym dýchaním;
- nadúvanie.
Ak sa peritonitída nelieči okamžite, môže spôsobiť dlhodobé problémy a dokonca byť smrteľná.
Diagnostika zápal slepého čreva
Alvarado skóre sa môže použiť na stratifikáciu pacientov s príznakmi naznačujúcimi zápal slepého čreva; spoľahlivosť skóre v špecifických skupinách pacientov a v rôznych bodoch je stále nejasná. Alvarado skóre je užitočné diagnostické „vylučovacie“ skóre s hraničnou hodnotou 5 pre všetky skupiny pacientov. Je dobre kalibrované u mužov, nekonzistentné u detí a nadhodnocuje pravdepodobnosť zápalu slepého čreva u žien vo všetkých rizikových vrstvách.[ 62 ]
Alvarado skóre umožňuje stratifikáciu rizika u pacientov s bolesťami brucha tým, že pravdepodobnosť apendicitídy súvisí s odporúčaniami na prepustenie, pozorovanie alebo chirurgický zákrok.[ 63 ] Ďalšie vyšetrenia, ako je ultrazvuk a počítačová tomografia (CT), sa odporúčajú, ak je pravdepodobnosť apendicitídy v strednom rozmedzí.[ 64 ] Časové oneskorenie, vysoké náklady a variabilná dostupnosť zobrazovacích postupov však znamenajú, že Alvarado skóre môže byť cennou diagnostickou pomôckou, ak existuje podozrenie, že apendicitída je základnou príčinou akútneho brucha, najmä v prostrediach s nízkymi zdrojmi, kde zobrazovacie metódy nie sú k dispozícii.
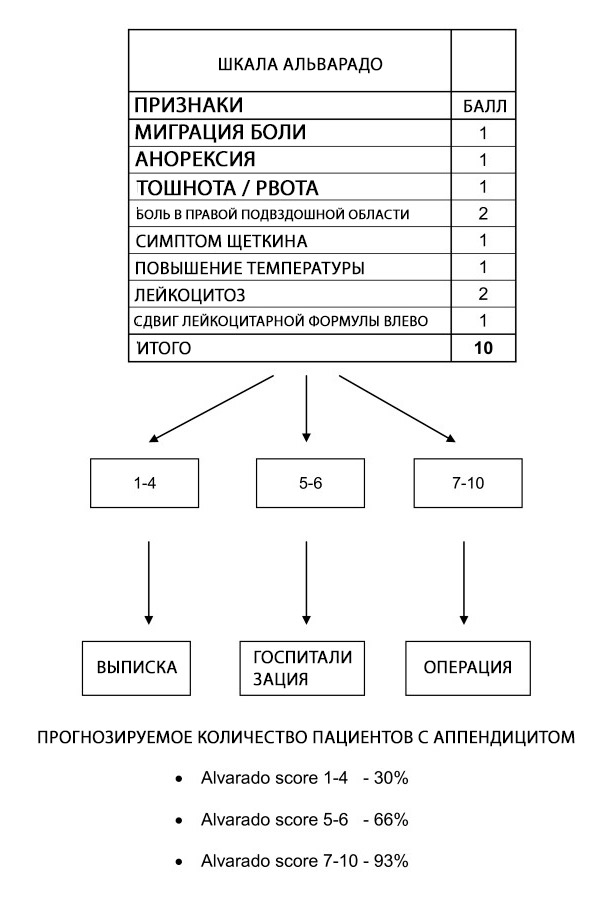
Hoci Alvarado skóre nie je špecifické pre diagnózu AA, hraničné skóre <5 je dostatočne citlivé na vylúčenie akútnej apendicitídy (99% citlivosť). Alvarado skóre sa teda môže použiť na skrátenie dĺžky pobytu na pohotovosti a ožiarenia u pacientov s podozrením na akútnu apendicitídu. Toto tvrdenie podporuje aj rozsiahla retrospektívna kohortová štúdia, ktorá zistila, že 100 % mužov s Alvarado skóre 9 alebo vyšším a 100 % žien s Alvarado skóre 10 malo akútnu apendicitídu potvrdenú chirurgickou patológiou. Naopak, 5 % alebo menej pacientok s Alvarado skóre 2 alebo nižším a 0 % mužských pacientov s Alvarado skóre 1 alebo nižším malo v čase operácie diagnostikovanú akútnu apendicitídu.[ 65 ]
Alvaradova škála však nerozlišuje medzi komplikovanou a nekomplikovanou akútnou apendicitídou u starších pacientov a zdá sa byť menej citlivá u HIV-pozitívnych pacientov.[ 66 ],[ 67 ]
Skóre RIPASA (Raja Isteri Pengiran Anak Saleh appendicitis) vykazovalo lepšiu senzitivitu a špecificitu ako Alvarado skóre v ázijských a blízkovýchodných populáciách. Malik a kol. nedávno publikovali prvú štúdiu hodnotiacu užitočnosť skóre RIPASA pri predpovedaní akútnej apendicitídy v západnej populácii. S hodnotou 7,5 (skóre indikujúce akútnu apendicitídu vo východnej populácii) preukázalo RIPASA primeranú senzitivitu (85,39 %), špecificitu (69,86 %), pozitívnu prediktívnu hodnotu (84,06 %), negatívnu prediktívnu hodnotu (72,86 %) a diagnostickú presnosť (80 %) u írskych pacientov s podozrením na AA a bolo presnejšie ako Alvarado skóre.[ 68 ]
Skóre apendicitídy u dospelých (AAS) rozdeľuje pacientov do troch skupín: s vysokým, stredným a nízkym rizikom vzniku akútnej apendicitídy. Toto skóre sa ukázalo ako spoľahlivý nástroj na stratifikáciu pacientov pre selektívne zobrazovanie, čo vedie k nízkej miere negatívnych apendektómií. V prospektívnej štúdii s 829 dospelými s klinickým podozrením na akútnu apendicitídu malo 58 % pacientov s histologicky potvrdenou akútnou apendicitídou skóre najmenej 16 a boli klasifikovaní ako skupina s vysokou pravdepodobnosťou so špecificitou 93 %. Pacienti so skóre pod 11 boli klasifikovaní ako pacienti s nízkou pravdepodobnosťou akútnej apendicitídy. Iba 4 % pacientov s akútnou apendicitídou malo skóre pod 11 a žiadny z nich nemal komplikácie akútnej apendicitídy. Naproti tomu 54 % pacientov bez AA malo skóre pod 11. Plocha pod ROC krivkou bola pri novom skóre 0,882 významne väčšia v porovnaní s AUC Alvarado skóre 0,790 a AIR 0,810.[ 69 ]
Alvarado skóre môže byť u tehotných žien vyššie kvôli vyšším hodnotám leukocytov a výskytu nevoľnosti a vracania, najmä v prvom trimestri, čo má za následok nižšiu presnosť v porovnaní s netehotnou populáciou. Štúdie ukazujú, že senzitivita Alvarado skóre (hranica 7 bodov) je 78,9 % a špecificita 80,0 % u tehotných žien.[ 70 ],[ 71 ] Špecificita RIPASA skóre (hranica 7,5 bodu) je 96 %, ale je potrebné ju overiť vo väčších štúdiách. Neexistujú žiadne štúdie o Alvarado skóre, ktoré by dokázali rozlíšiť medzi nekomplikovanou a komplikovanou AA počas tehotenstva.
Pri prítomnosti klasických symptómov a prejavov sa diagnóza stanoví klinicky. U takýchto pacientov odloženie laparotómie z dôvodu dodatočných inštrumentálnych vyšetrení iba zvyšuje pravdepodobnosť perforácie a následných komplikácií. U pacientov s atypickými alebo pochybnými údajmi by sa mali inštrumentálne vyšetrenia vykonať bezodkladne.
Kontrastne zosilnené CT má primeranú presnosť pri diagnostikovaní apendicitídy a dokáže overiť aj iné príčiny akútneho brucha. Stupňovitý kompresný ultrazvuk sa zvyčajne dá vykonať rýchlejšie ako CT, ale vyšetrenie je niekedy obmedzené prítomnosťou plynu v čreve a je menej informatívne v diferenciálnej diagnostike príčin neapendikulárnej bolesti. Použitie týchto vyšetrení znížilo percento negatívnych laparotómií.
Na diagnostiku sa môže použiť laparoskopia; vyšetrenie je obzvlášť užitočné u žien s nevysvetliteľnou bolesťou v podbrušku. Laboratórne vyšetrenia zvyčajne ukazujú leukocytózu (12 000 – 15 000/μl), ale tieto nálezy sú veľmi variabilné; počet leukocytov by sa nemal používať ako kritérium na vylúčenie apendicitídy.
Lekár na pohotovosti by sa mal zdržať predpisovania akýchkoľvek liekov proti bolesti pacientovi, kým ho nevyšetrí chirurg. Analgetiká môžu maskovať peritoneálne príznaky a viesť k oneskoreniu diagnózy alebo dokonca k ruptúre slepého čreva.
Laboratórne testovanie
Laboratórne merania vrátane celkového počtu bielych krviniek (WBC), percenta neutrofilov a koncentrácie C-reaktívneho proteínu (CRP) sú nevyhnutné pre pokračovanie diagnostického spracovania u pacientov s podozrením na akútnu apendicitídu.[ 72 ] Klasicky je prítomný zvýšený počet bielych krviniek (WBC) s posunom doľava alebo bez neho alebo bandémiou, ale až jedna tretina pacientov s akútnou apendicitídou má normálny počet WBC. V moči sa bežne zisťujú ketóny a hladiny C-reaktívneho proteínu môžu byť zvýšené. Kombinácia normálnych výsledkov WBC a CRP má špecificitu 98 % na vylúčenie akútnej apendicitídy. Okrem toho majú výsledky WBC a CRP pozitívnu prediktívnu hodnotu na rozlíšenie medzi nezápalovou, nekomplikovanou a komplikovanou apendicitídou. Zvýšené hladiny CRP aj WBC korelujú s významne zvýšenou pravdepodobnosťou komplikovanej apendicitídy. Pravdepodobnosť vzniku apendicitídy u pacienta s normálnymi hodnotami WBC a CRP je extrémne nízka. [ 73 ] Počet leukocytov 10 000 buniek/mm^3 je u pacientov s akútnou apendicitídou celkom predvídateľný; avšak u pacientov s komplikovanou apendicitídou bude táto hladina zvýšená. Preto je počet leukocytov rovný alebo vyšší ako 17 000 buniek/mm^3 spojený s komplikáciami akútnej apendicitídy vrátane perforovanej a gangrenóznej apendicitídy.
Vizualizácia
Zápal slepého čreva je tradične klinická diagnóza. Na usmernenie diagnostických krokov sa však používa niekoľko zobrazovacích techník vrátane CT brucha, ultrazvuku a MRI.
Počítačová tomografia
CT brucha má presnosť >95 % pri diagnostike apendicitídy a používa sa čoraz častejšie. Medzi CT kritériá pre apendicitídu patrí zväčšený apendicitída (>6 mm v priemere), zhrubnutá stena apendicitídy (>2 mm), akumulácia periapendicálneho tuku, zvýraznenie steny apendicitídy a prítomnosť apendikolitu (u približne 25 % pacientov). Pri apendicitíde je nezvyčajné vidieť vzduch alebo kontrastnú látku v lúmene kvôli dilatácii lúmenu a možnej obštrukcii vo väčšine prípadov apendicitídy. Ak sa apendicitída nepodarí zobraziť, apendicitídu sa nevylučuje. Ultrazvuk je menej citlivý a špecifický ako CT, ale môže byť užitočný na vyhnutie sa ionizujúcemu žiareniu u detí a tehotných žien. MRI môže byť tiež užitočné u tehotných žien s podozrením na apendicitídu a neurčitým výsledkom ultrazvuku. Klasicky je najlepším spôsobom diagnostikovať akútnu apendicitídu dobrá anamnéza a dôkladné fyzikálne vyšetrenie skúseným chirurgom; je však veľmi jednoduché získať CT vyšetrenie na pohotovosti. Stalo sa bežnou praxou spoliehať sa predovšetkým na CT vyšetrenia pri diagnostikovaní akútnej apendicitídy. Občas sa apendikolity objavia náhodne pri bežných röntgenových snímkach alebo CT vyšetreniach.
CT vyšetrenie ukazuje zápalovú masu v pravej bedrovej jame spôsobenú akútnou apendicitídou.
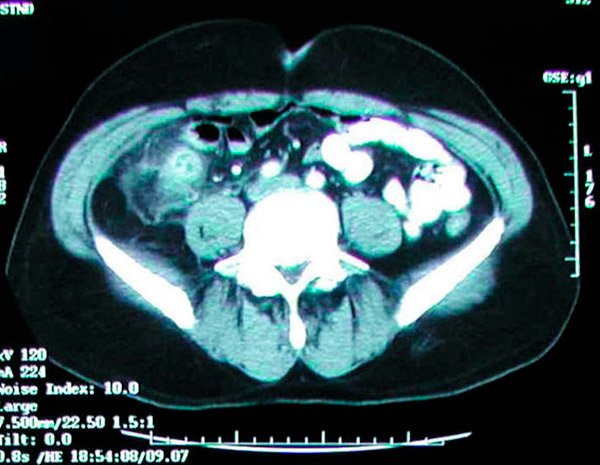
Primárnym problémom pri CT vyšetrení brucha a panvy je ožiarenie; priemerné ožiarenie z typického CT vyšetrenia však nepresiahne 4 mSv, čo je o niečo viac ako radiačné pozadie takmer 3 mSv. Napriek vyššiemu rozlíšeniu CT snímok získaných s maximálnou dávkou žiarenia 4 mSv, nižšie dávky neovplyvnia klinické výsledky. Okrem toho by CT vyšetrenie brucha a panvy s intravenóznym kontrastom u pacientov s podozrením na akútnu apendicitídu malo byť obmedzené na prijateľnú rýchlosť glomerulárnej filtrácie (GFR) 30 ml/min alebo viac. Títo pacienti majú vyššie riziko vzniku apendicitídy ako bežná populácia. U týchto pacientov by sa mala zvážiť profylaktická apendicitída. Štúdie tiež ukázali, že výskyt apendikolitov vo vzorkách po apendektómii vykonaných pri akútnej apendicitíde sa pohybuje od 10 % do 30 %. [ 74 ], [ 75 ], [ 76 ]
Ultrazvuková echografia
Abdominálny ultrazvuk je široko používaná a cenovo dostupná metóda počiatočného vyšetrenia pacientov s akútnou bolesťou brucha. Na vylúčenie apendicitídy sa používa špecifický index kompresibility s priemerom menším ako 5 mm. Naproti tomu určité nálezy, vrátane predozadného priemeru väčšieho ako 6 mm, apendikolitov a abnormálne zvýšenej echogenicity periapendicálneho tkaniva, naznačujú akútnu apendicitídu. Medzi hlavné obavy týkajúce sa použitia abdominálneho ultrazvuku na vyhodnotenie potenciálnej diagnózy akútnej apendicitídy patria inherentné obmedzenia sonografie u obéznych pacientov a závislosť od operatéra pri detekcii sugestívnych znakov. Okrem toho je stupňovitá kompresia ťažko tolerovateľná u pacientov komplikovaných peritonitídou.[ 77 ]
Magnetická rezonancia (MRI)
Napriek vysokej citlivosti a špecifickosti magnetickej rezonancie (MRI) v kontexte detekcie akútnej apendicitídy existujú značné problémy s vykonávaním MRI brucha. Vykonanie MRI brucha je nielen drahé, ale vyžaduje si aj vysokú úroveň odborných znalostí na interpretáciu výsledkov. Preto sú jeho indikácie do značnej miery obmedzené na špeciálne skupiny pacientov vrátane tehotných žien, ktoré majú neprijateľné riziko ožiarenia. [ 78 ]
Čo je potrebné preskúmať?
Ako preskúmať?
Odlišná diagnóza
Diferenciálna diagnostika zahŕňa Crohnovu ileitídu, mezenterickú adenitídu, zápal divertikulu slepého čreva, Mittelschmerz, salpingitídu, ruptúru ovariálnej cysty, mimomaternicové tehotenstvo, tuboovariálny absces, muskuloskeletálne poruchy, endometriózu, zápalové ochorenie panvy, gastroenteritídu, kolitídu pravej strany hrudníka, renálnu koliku, obličkové kamene, syndróm dráždivého čreva, torziu semenníkov, torziu vaječníkov, syndróm okrúhleho väzu, epididymitídu a iné nevýrazné gastrointestinálne problémy. Na vylúčenie diferenciálnych diagnóz je potrebná podrobná anamnéza a fyzikálne vyšetrenie zamerané na problém. Preto nedávna vírusová infekcia vo všeobecnosti naznačuje akútnu mezenterickú adenitídu a zhoršujúcu sa silnú citlivosť pri pohybe krčka maternice počas transvaginálneho vyšetrenia, čo sa bežne vyskytuje pri zápalovom ochorení panvy. Jednou z náročných diferenciálnych diagnóz je akútna Crohnova choroba. Hoci pozitívna anamnéza Crohnovej choroby v minulosti môže zabrániť zbytočným chirurgickým zákrokom, Crohnova choroba sa môže prvýkrát prejaviť akútne a napodobňovať akútnu apendicitídu. Prítomnosť zapáleného ilea v čase operácie by mala vzbudiť podozrenie na Crohnovu chorobu spolu s inými bakteriálnymi príčinami akútnej ileitídy vrátane yersinia alebo kampylobakterovej ileitídy. Preferovaným prístupom je apendektómia, a to aj pri absencii príznakov akútnej apendicitídy. Avšak u pacientov s príznakmi ileitídy spolu so zápalom slepého čreva je apendektómia kontraindikovaná, pretože ďalej komplikuje zákrok. [ 79 ]
Komu sa chcete obrátiť?
Liečba zápal slepého čreva
Cieľom neoperačnej liečby (NOM) je umožniť pacientom vyhnúť sa chirurgickému zákroku pomocou antibiotík.[ 80 ] Prvé štúdie v 50. rokoch 20. storočia hlásili úspešnú liečbu akútnej apendicitídy samotnými antibiotikami a odporúčali liečbu apendicitídy s príznakmi trvajúcimi menej ako 24 hodín.[ 81 ],[ 82 ] V posledných rokoch sa obnovil záujem o NOM nekomplikovanej akútnej apendicitídy, pričom niekoľko štúdií uvádza úspešnú liečbu približne 65 % prípadov pomocou samotných antibiotík. Štúdie ako APPAC, ACTUAA a metaanalýzy však preukázali zmiešané výsledky, pričom krátkodobá a dlhodobá miera zlyhania NOM sa pohybovala od 11,9 % do 39,1 %.[ 83 ] Okrem toho sú štúdie o použití NOM pri komplikovanej apendicitíde obmedzené, ale ukázali, že hoci môže byť úspešná, je spojená so zvýšenou mierou opätovnej hospitalizácie a dlhšími pobytmi v nemocnici.[ 84 ],[ 85 ]
Liečba akútnej apendicitídy spočíva v odstránení zapáleného slepého čreva; keďže úmrtnosť sa zvyšuje s oneskorením liečby, 10 % negatívna miera apendektómie sa považuje za prijateľnú. Chirurg zvyčajne odstráni slepé črevo, aj keď je perforované. Niekedy je ťažké určiť umiestnenie slepého čreva: v týchto prípadoch sa slepé črevo zvyčajne nachádza za slepým črevom alebo ileom, alebo v mezentériu pravého boku hrubého čreva.
Kontraindikácie apendektómie zahŕňajú zápalové ochorenie čriev postihujúce slepé črevo. V prípadoch terminálnej ileitídy s intaktným slepým črevom by sa však mal apendix odstrániť.
Odstráneniu slepého čreva by mali predchádzať intravenózne antibiotiká. Uprednostňujú sa cefalosporíny tretej generácie. Pri nekomplikovanej apendicitíde nie sú potrebné ďalšie antibiotiká. Ak dôjde k perforácii, antibiotická liečba by mala pokračovať, kým sa teplota a počet bielych krviniek pacienta nevrátia do normálu (približne 5 dní). Ak operácia nie je možná, antibiotiká, hoci nie sú liečbou, významne zlepšujú prežitie. Bez operácie alebo antibiotickej liečby dosahuje úmrtnosť viac ako 50 %.
Na pohotovosti by mal byť pacient udržiavaný bez perorálneho príjmu tekutín (NPO) a mal by byť hydratovaný intravenózne kryštaloidmi a antibiotiká by sa mali podávať intravenózne podľa pokynov chirurga. Súhlas je zodpovednosťou chirurga. Zlatým štandardom liečby akútnej apendicitídy je apendektómia. Laparoskopická apendektómia sa uprednostňuje pred otvoreným prístupom. Väčšina nekomplikovaných apendektómií sa vykonáva laparoskopicky. Niekoľko štúdií porovnávalo výsledky skupiny s laparoskopickou apendektómiou s pacientmi, ktorí podstúpili otvorenú apendektómiu. Výsledky ukázali nižšiu mieru infekcie rany, zníženú potrebu pooperačných analgetík a kratšiu pooperačnú hospitalizáciu v prvej skupine. Hlavnou nevýhodou laparoskopickej apendektómie je dlhší operačný čas.[ 86 ]
Prevádzkový čas
Nedávna retrospektívna štúdia nezistila žiadny významný rozdiel v komplikáciách medzi skorou (<12 hodín po prejavení) a neskorou (12 – 24 hodín) apendektómiou.[ 87 ] Táto štúdia však nezohľadňuje skutočný čas od nástupu príznakov do prejavenia, čo môže ovplyvniť mieru perforácie.[ 88 ] Po prvých 36 hodinách od nástupu príznakov je priemerná miera perforácie 16 % až 36 % a riziko perforácie je 5 % každých nasledujúcich 12 hodín.[ 89 ] Preto by sa po stanovení diagnózy mala apendektómia vykonať bez zbytočného odkladu.
Laparoskopická apendektómia
V prípadoch abscesu alebo pokročilej infekcie môže byť potrebný otvorený prístup. Laparoskopický prístup ponúka menšiu bolesť, rýchlejšie zotavenie a možnosť preskúmať väčšiu časť brucha cez malé rezy. Situácie, kde je známy absces perforovaného slepého čreva, môžu vyžadovať perkutánnu drenáž, ktorú zvyčajne vykonáva intervenčný rádiológ. To stabilizuje pacienta a poskytuje čas na ústup zápalu, čo umožňuje vykonať menej zložitú laparoskopickú apendektómiu neskôr. Lekári tiež predpisujú pacientom širokospektrálne antibiotiká. Existujú určité kontroverzie týkajúce sa predoperačného užívania antibiotík pri nekomplikovanej apendicitíde. Niektorí chirurgovia sa domnievajú, že rutinné užívanie antibiotík je v týchto prípadoch nevhodné, zatiaľ čo iní ich predpisujú rutinne.
U pacientov s apendikulárnym abscesom niektorí chirurgovia pokračujú v podávaní antibiotík niekoľko týždňov a potom vykonajú plánovanú apendektómiu. V prípade ruptúry apendixu sa zákrok môže vykonať laparoskopicky, ale je potrebná rozsiahla výplachová voda brucha a panvy. Okrem toho môže byť potrebné ponechať miesta zavedenia trokaru otvorené. Významný počet pacientov s podozrením na akútnu apendicitídu sa dá liečiť bez komplikácií laparoskopickým prístupom. Niekoľko faktorov však predpovedá potrebu prechodu na otvorený prístup. Jediným nezávislým predoperačným faktorom predpovedajúcim prechod na laparoskopickú apendikulárnu operáciu je prítomnosť komorbidít. Okrem toho, niekoľko intraoperačných nálezov, vrátane prítomnosti periapendikulárneho abscesu a difúznej peritonitídy, sú nezávislými prediktormi nielen vyššej miery konverzie, ale aj významného nárastu pooperačných komplikácií.[ 90 ]
Otvorená apendektómia
Hoci sa laparoskopická apendektómia v mnohých centrách široko používa ako preferovaná chirurgická liečba akútnej apendicitídy, otvorená apendektómia sa stále môže zvoliť ako praktická možnosť, najmä pri liečbe komplikovanej apendicitídy s celulitídou a u pacientov, ktorí podstúpili chirurgickú konverziu z laparoskopického prístupu, najmä kvôli potenciálnym problémom spojeným so zlou viditeľnosťou.
Alternatívne chirurgické prístupy
Nedávno bolo zavedených niekoľko ďalších alternatívnych chirurgických prístupov vrátane transluminálnej endoskopickej chirurgie s prirodzeným otvorom (NOTES) a laparoskopickej chirurgie s jedným rezom (SILS). Myšlienka použitia flexibilného endoskopu na vstup do gastrointestinálneho alebo vaginálneho traktu a následného prerezania uvedeného orgánu na vstup do brušnej dutiny je zaujímavou alternatívou pre pacientov, ktorí sú citliví na kozmetické aspekty zákrokov. Neskôr bola testovaná pri úspešnej transgastrickej apendektómii u skupiny desiatich indických pacientov. Hlavnými potenciálnymi výhodami apendektómie metódou NOTES sú absencia zjazvenia a obmedzenie pooperačnej bolesti. Vzhľadom na obmedzený počet pacientov podstupujúcich apendektómiu metódou NOTES nie je zatiaľ možné podrobné porovnanie pooperačných výsledkov. Preto hlavnou nevýhodou použitia tejto techniky je potreba kombinovať ju s laparoskopickým prístupom, aby sa zabezpečila adekvátna retrakcia počas zákroku a aby sa potvrdilo uzavretie vstupného miesta. [ 91 ], [ 92 ], [ 93 ] Ako chirurgická technika sa SILS pri apendektómii vykonáva cez pupočný rez alebo už existujúcu jazvu na bruchu. Medzi potenciálne výhody SILS patrí zníženie pooperačnej bolesti, komplikácií po zákroku a následné kratšie obdobia práceneschopnosti. [ 94 ] Až 40 % pacientov však v určitom bode počas zákroku prejde na tradičnú laparoskopiu. Hlavnou nevýhodou SILS pri apendektómii sú vyššie dlhodobé komplikácie spojené s inciznou herniou.
V prípade detekcie rozsiahlej zápalovej lézie zaberajúcej priestor postihujúcej apendix, distálne ileum a slepé črevo je vhodnejšia resekcia celej lézie a ileostómia.
V pokročilých prípadoch, keď sa už vytvoril perikolický absces, sa tento drénuje perkutánne zavedenou trubicou pod ultrazvukovou kontrolou alebo otvorenou operáciou (s následným oneskoreným odstránením slepého čreva). Meckelov divertikul sa odstraňuje súbežne s odstránením slepého čreva, ale iba ak zápal okolo slepého čreva tomuto zákroku neprekáža.
Viac informácií o liečbe
Predpoveď
Pri včasnom chirurgickom zákroku je úmrtnosť nižšia ako 1 % a zotavenie je zvyčajne rýchle a úplné. V prípade komplikácií (perforácia a vznik abscesu alebo peritonitídy) je prognóza horšia: možné sú opakované operácie a predĺžené zotavenie.

