Lekársky expert článku
Nové publikácie
Gastroezofageálna refluxná choroba a tehotenstvo
Posledná kontrola: 12.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Gastroezofageálna refluxná choroba (GERD) je chronické recidivujúce ochorenie spôsobené poruchou motoricko-evakuačnej funkcie orgánov gastroezofageálnej zóny a charakterizované spontánnym alebo pravidelne sa opakujúcim refluxom žalúdočného alebo dvanástnikového obsahu do pažeráka, čo vedie k poškodeniu distálneho pažeráka s rozvojom erozívne-ulceróznych, katarálnych a/alebo funkčných porúch.
Epidemiológia
Pálenie záhy, hlavný príznak gastroezofageálneho refluxu, sa vyskytuje približne u 50 % tehotných žien, pričom podľa niektorých štúdií dosahuje až 80 %. [ 1 ] Približne 25 % tehotných žien denne pociťuje pálenie záhy. [ 2 ] Pálenie záhy je takým častým problémom tehotných žien, že ho samotné pacientky aj mnohí pôrodníci považujú za normálny prejav tehotenstva, ktorý si nevyžaduje osobitnú pozornosť.
Približne 17 % tehotných žien pociťuje súčasne pálenie záhy a regurgitáciu.[ 3 ] V poslednej dobe sa uvádza, že výskyt refluxných príznakov v 3. trimestri je približne 25 %, pričom závažnosť pálenia záhy sa počas tehotenstva neustále zvyšuje.[ 4 ],[ 5 ]
Index telesnej hmotnosti pred tehotenstvom, prírastok hmotnosti počas posledného tehotenstva, rasa neovplyvňujú frekvenciu výskytu a závažnosť príznaku. Výskyt pálenia záhy v prvom tehotenstve zvyšuje riziko jeho opakovania v nasledujúcich tehotenstvách.
Pálenie záhy je často dôsledkom exacerbácie už existujúcej GERD. Naše skúsenosti ukazujú, že z 55 tehotných žien s refluxnou ezofagitídou potvrdenou endoskopicky sa ochorenie vyvinulo prvýkrát v živote počas tehotenstva iba u 10 (18,2 %). Ďalším uhlom pohľadu je, že väčšina žien sa začne sťažovať na pálenie záhy až vtedy, keď im to skutočne zhorší kvalitu života a spôsobí im značnú úzkosť, teda oveľa neskôr, ako sa to v skutočnosti objaví.
Príčiny GERD v tehotenstve
GERD počas tehotenstva je pravdepodobne spôsobená zníženým tlakom v dolnom pažerákovom zvierači v dôsledku zvýšených hladín estrogénu a progesterónu u matky počas tehotenstva. Hormonálne zmeny počas tehotenstva môžu tiež znížiť motilitu žalúdka, čo vedie k predĺženému času vyprázdňovania žalúdka a zvýšenému riziku GERD.
Patogenézy
Výskyt GERD počas tehotenstva je multifaktoriálny a zahŕňa hormonálne aj mechanické faktory. Často je výsledkom progresívneho poklesu tlaku dolného pažerákového zvierača v dôsledku postupného zvyšovania cirkulujúceho estrogénu a progesterónu.[ 8 ] Najnižší tlak dolného pažerákového zvierača sa vyskytuje v 36. týždni tehotenstva.[ 9 ] Medzi ďalšie faktory, ktoré môžu zohrávať úlohu pri GERD, patrí zvýšený intragastrický tlak v dôsledku zväčšujúcej sa maternice a zmeny gastrointestinálnej motility v dôsledku neúčinnej motility pažeráka s predĺženým časom vyprázdňovania.[ 10 ]
Príznaky GERD v tehotenstve
Príznaky gastroezofageálneho refluxu počas tehotenstva sú takmer rovnaké ako príznaky mimo neho. Hlavným príznakom je pálenie záhy, ktoré sa zvyčajne objavuje po jedle, najmä po konzumácii veľkých, mastných, vyprážaných a korenených jedál, prejavuje sa pocitom pálenia v oblasti hrudníka a/alebo regurgitáciou. [ 11 ] Niektoré ženy, aby sa vyhli páleniu záhy, uprednostňujú jedenie raz denne, čo môže viesť k výraznému úbytku hmotnosti. Pálenie záhy trvá niekoľko minút až hodín, opakuje sa mnohokrát denne a zintenzívňuje sa v horizontálnej polohe, pri otáčaní sa z jednej strany na druhú. Niektoré tehotné ženy si všímajú, že pálenie záhy trápi viac na ľavej strane. Okrem toho jeho výskyt vyvoláva aj predklon tela dopredu, napríklad pri obúvaní alebo zapínaní topánok (príznak „šnúrky“).
V niektorých prípadoch je pacient na zmiernenie pálenia záhy, ktoré sa objavuje v noci počas spánku, nútený vstať, chvíľu sa prejsť po miestnosti a vypiť trochu vody. Niektoré ženy musia spať sediac na stoličke. Pocit pálenia záhy je sprevádzaný bolestivým pocitom melanchólie a depresívnou náladou. Na pozadí dlhotrvajúceho pálenia záhy sa môže vyskytnúť bolesť za hrudnou kosťou, odynofágia a grganie. Bolesť často vyžaruje do zadnej časti hlavy, medzilopatkového priestoru a zintenzívňuje sa počas jedla alebo bezprostredne po ňom. Niekedy pacienti s pálením záhy pociťujú zvýšené slinenie.
Preto by počas tehotenstva mala byť primárna diagnóza gastroezofageálneho refluxu založená na klinických prejavoch ochorenia, pretože citlivosť a špecifickosť takéhoto príznaku, ako je pálenie záhy, ktoré sa objaví po jedle alebo keď pacientka leží na chrbte, dosahuje 90 %.
Fyzikálne vyšetrenie môže odhaliť miernu citlivosť pri palpácii v epigastrickej oblasti.
Exacerbácia GERD (gastroezofageálnej refluxnej choroby), refluxná ezofagitída, sa častejšie pozoruje v druhej polovici tehotenstva. V prvom trimestri je pálenie záhy a exacerbácia GERD často vyvolaná skorou toxikózou - vracaním tehotných žien. Preto, ak sa vracanie objaví na konci tehotenstva (posledných 6-7 týždňov), tento príznak by sa nemal ignorovať, pretože vracanie môže byť príznakom hernie pažerákového otvoru bránice alebo rozvoja komplikácií.
Čo vás trápi?
Formuláre
V roku 2002 bola na Svetovom kongrese gastroenterológov v Los Angeles prijatá nová klinická klasifikácia gastroezofageálnej refluxnej choroby, podľa ktorej sa rozlišujú:
- neerozívna (alebo endoskopicky negatívna) forma ochorenia (NERD), t. j. GERD bez príznakov ezofagitídy; táto definícia sa vzťahuje na prípady, keď pacient s prejavmi ochorenia, predovšetkým pálením záhy, spĺňajúcimi klinické kritériá gastroezofageálnej refluxnej choroby, nemal poškodenie sliznice pažeráka;
- erozívno-ulcerózna (alebo endoskopicky pozitívna) forma ochorenia vrátane komplikácií vo forme vredov a striktúr pažeráka;
- Barrettov pažerák (metaplázia stratifikovaného dlaždicového epitelu do cylindrického epitelu v distálnom pažeráku ako dôsledok gastroezofageálnej refluxnej choroby. Izolácia tejto formy ochorenia je spôsobená tým, že táto forma metaplázie sa považuje za prekancerózny stav. V literatúre doteraz nie sú opísané žiadne prípady ochorenia u tehotných žien).
Komplikácie a následky
Komplikácie GERD počas tehotenstva, vrátane ulcerácie, krvácania a striktúry pažeráka, sú zriedkavé, možno preto, že trvanie ezofagitídy u tehotných žien je relatívne krátke.
Diagnostika GERD v tehotenstve
Diagnóza GERD počas tehotenstva sa stanovuje na základe sťažností, anamnézy a výsledkov inštrumentálneho vyšetrenia.
Röntgenové vyšetrenie sa u tehotných žien nepoužíva kvôli možnému škodlivému účinku na plod; pH-metria sa môže použiť, ale potreba jej použitia je otázna.
Ezofagogastroduodenoskopia
Ezofagogastroduodenoskopia (EGDS) je metódou voľby na diagnostiku GERD (gastroezofageálnej refluxnej choroby), najmä jej komplikácií. Hoci je metóda pre matku zaťažujúca, jej bezpečnosť pre plod, vysoká informatívnosť, možnosť presnej diagnózy a diferenciálnej diagnostiky ochorení ju radí na 1. miesto medzi inštrumentálnymi metódami diagnostiky patológie horného tráviaceho traktu u tehotných žien. Po začatí používania endoskopie v urgentných situáciách sme dospeli k záveru o potrebe jej použitia aj pri rutinnom vyšetrení tehotných žien s príslušnými indikáciami.
Indikácie pre EGDS:
- akútne krvácanie do pažeráka a žalúdka;
- podozrenie na poranenie alebo perforáciu pažeráka, žalúdka alebo dvanástnika; podozrenie na prítomnosť cudzieho telesa;
- na potvrdenie alebo vylúčenie nádorového procesu;
- akútne záchvaty bolesti brucha, pretrvávajúce dyspeptické ťažkosti v kombinácii s bolesťou v hornej časti brucha s negatívnymi výsledkami ultrazvukového vyšetrenia brušných orgánov;
- podozrenie na ťažkú peptickú ezofagitídu, striktúru pažeráka;
- u tehotných žien s cirhózou pečene na vylúčenie alebo potvrdenie prítomnosti kŕčových žíl pažeráka.
Plánovaná fibroendoskopia je kontraindikovaná u tehotných žien s deformáciou krčno-hrudnej chrbtice, výraznou kyfózou, skoliózou alebo lordózou; stenózou pažeráka, ktorej veľkosť je menšia ako priemer endoskopu; rigiditou hltana; veľkou strumou; nadmerným vracaním tehotných žien; nefropatiou, eklampsiou alebo preeklampsiou; placenta previa, vysokou myopiou. Ako relatívnu kontraindikáciu možno uviesť isthmicko-cervikálnu insuficienciu v kombinácii s hrozbou ukončenia tehotenstva.
Ďalšou bezpečnou, vysoko informatívnou inštrumentálnou metódou na diagnostiku GERD u tehotných žien je ultrazvuk. Spoľahlivým echografickým znakom hernie je zväčšenie priemeru prierezu tráviaceho traktu na úrovni pažerákového otvoru bránice o viac ako 1,58 +/– 0,18 cm a ultrazvukovými znakmi gastroezofageálneho refluxu sú rozšírenie brušného pažeráka do 9 minút od začiatku echokontrastného vyšetrenia a zväčšenie priemeru pažeráka o viac ako 0,35 +/– 0,06 cm.
Aké testy sú potrebné?
Komu sa chcete obrátiť?
Liečba GERD v tehotenstve
Základom liečby GERD (pálenie záhy) je maximálne posilnenie ochranných faktorov proti refluxu a oslabenie agresívneho acidobeptického faktora, čo by sa malo začať dodržiavaním odporúčaní týkajúcich sa zmien životného štýlu a stravy. [ 12 ]
Zmeny životného štýlu (pozri tabuľku ) a stravovania by sa mali počas tehotenstva zvážiť ako liečba prvej voľby, ak je však pálenie záhy dostatočne silné, liečba by sa mala začať po konzultácii s lekárom (úroveň odporúčania C). [ 13 ], [ 14 ]
Žena by sa mala vyhýbať polohám, ktoré podporujú pálenie záhy. Ak neexistujú žiadne kontraindikácie, spať so zdvihnutým čelom postele (malo by byť zdvihnuté v uhle 15°, samotné „vysoké“ vankúše nestačia). [ 15 ] Je mimoriadne nežiaduce dlhodobo ležať v naklonenej polohe, byť nútený ležať v posteli so zníženým čelom, vykonávať gymnastické cvičenia spojené s napínaním brucha, nosiť tesné opasky, korzety. [ 16 ] Je potrebné vyhýbať sa zápche, ak sa objaví, pretože akékoľvek namáhanie vedie k zvýšeniu vnútrobrušného tlaku, uvoľňovaniu kyslého žalúdočného obsahu do pažeráka a vzniku pálenia záhy.
Po jedle by ste si nemali ľahnúť - je lepšie sedieť alebo dokonca stáť: to podporuje rýchlejšiu evakuáciu jedla zo žalúdka.
Odporúča sa čiastočné stravovanie (5-7 krát denne) v malých porciách; žena by sa mala vyhýbať prejedaniu. Do stravy je vhodné zaradiť potraviny s alkalickou reakciou („potravinové antacidá“): mlieko, smotana, kyslá smotana, tvaroh, dusené bielkovinové omelety, varené mäso, ryby, hydinu, maslo a rastlinný olej, biely chlieb. Zeleninové jedlá a prílohy by mali byť varené alebo roztlačené. Jablká je lepšie piecť. Neodporúča sa jesť mastné vyprážané mäso, hydinu, ryby, údené jedlá, pikantné omáčky a koreniny, kyslé ovocné šťavy a kompóty, zeleninu obsahujúcu hrubú vlákninu (biela kapusta, reďkovka, chren, cibuľa, cesnak), huby, čierny chlieb, čokoládu, sýtené a šumivé nápoje, horúci čaj, čiernu kávu. [ 17 ]
V prípade mierneho pálenia záhy môžu byť tieto opatrenia celkom postačujúce. V prípadoch silného pálenia záhy, objavenia sa iných príznakov GERD (gastroezofageálnej refluxnej choroby) je potrebné s pacientom prediskutovať všetky pozitívne a možné negatívne aspekty liekovej terapie.
Liečba GERD liekmi počas tehotenstva
Na kontrolu symptómov sú k dispozícii rôzne farmakologické intervencie, ale potenciálne riziká pre pacientku, plod a novorodenca by sa mali s pacientkou prediskutovať. Kritické teratogénne obdobie počas tehotenstva je od 31. dňa (v 28-dňovom menštruačnom cykle) do 71. dňa od poslednej menštruácie. Expozícia potenciálnemu teratogénu pred týmto obdobím zvyčajne vedie k výsledku „všetko alebo nič“ (buď úmrtie plodu, alebo prežitie bez anomálií); preto by sa akékoľvek farmakologické látky, ktoré nie sú absolútne nevyhnutné, mali odložiť, kým neuplynie obdobie potenciálnej teratogenity. Preto by zvolená liečba GERD počas tehotenstva mala minimalizovať potenciálne riziká. Možnosti liečby by sa preto mali riadiť postupným prístupom (odporúčanie stupňa C). [ 18 ], [ 19 ] Pri tomto prístupe je prvým krokom úprava životného štýlu. Ak nedôjde k žiadnej odpovedi alebo pretrvávajú obťažujúce príznaky, začne sa farmakologická liečba, počnúc antacidami, potom antagonistami histamínových-2 receptorov (H2RA) a nakoniec inhibítormi protónovej pumpy (PPI) (tabuľka). [ 20 ]
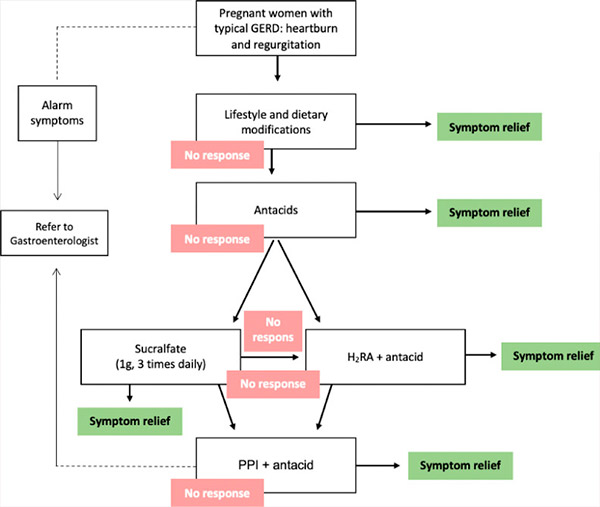
Postupný prístup k liečbe GERD počas tehotenstva. GERD = gastroezofageálna refluxná choroba, H2RA = antagonista histamínového receptora-2, PPI = inhibítor protónovej pumpy.
Lieky používané na liečbu GERD (gastroezofageálnej refluxnej choroby) bohužiaľ neboli testované v randomizovaných kontrolovaných štúdiách u tehotných žien. Väčšina odporúčaní pre ich použitie je založená na kazuistikách a kohortových štúdiách vykonaných farmaceutickými spoločnosťami alebo na odporúčaniach amerického Úradu pre kontrolu potravín a liečiv (FDA).
Tradičné liečby GERD (gastroezofageálnej refluxnej choroby) zahŕňajú antacidá, sukralfát, prokinetiká, blokátory H2-histamínových receptorov a inhibítory protónovej pumpy. FDA rozdelila všetky lieky používané počas tehotenstva do piatich bezpečnostných kategórií: A, silný, C, D a X, na základe ich systémovej dostupnosti a absorpcie, ako aj hlásení o vrodených malformáciách u ľudí a zvierat.
Antacidá
Antacidá patria medzi najčastejšie predpisované (používané) skupiny liekov pre tehotné ženy, hneď po doplnkoch železa. Približne 30 – 50 % tehotných žien ich užíva na liečbu pálenia záhy a iných príznakov refluxu.
Antacidá obsahujúce hliník, vápnik a horčík sa v štúdiách na zvieratách nepreukázali ako teratogénne a odporúčajú sa ako liečba prvej voľby pri pálení záhy a refluxe kyseliny počas tehotenstva.[ 21 ] Vysoké dávky a dlhodobé užívanie trisilikátu horečnatého sa spájajú s nefrolitiázou, hypotenziou a respiračnými ťažkosťami u plodu a jeho užívanie sa počas tehotenstva neodporúča. Antacidá obsahujúce bikarbonát sa tiež neodporúčajú kvôli riziku metabolickej acidózy u matky a plodu a preťaženia tekutinami. Boli hlásené aj prípady syndrómu mlieka a zásad u tehotných žien užívajúcich denné dávky vyššie ako 1,4 g elementárneho vápnika odvodeného z uhličitanu vápenatého.[ 22 ]
Preferovanou voľbou antacíd na liečbu GERD počas tehotenstva sú antacidá obsahujúce vápnik v bežných terapeutických dávkach, vzhľadom na priaznivý účinok tejto liečby pri prevencii hypertenzie a preeklampsie (úroveň odporúčania A). [ 23 ]
Systematický prehľad zistil, že doplnky vápnika sú účinné v prevencii hypertenzie a preeklampsie. Konsenzus odporúča používanie antacíd obsahujúcich vápnik vzhľadom na ich obmedzené vedľajšie účinky. Nadmerný príjem uhličitanu vápenatého však môže viesť k syndrómu mliečneho alkália; antacidá obsahujúce uhličitan vápenatý pravdepodobne nemajú významný vplyv na novorodenca.[ 24 ] Podobne ako antacidá obsahujúce vápnik, aj síran horečnatý viedol k 50 % zníženiu rizika eklampsie, a tým k zníženiu úmrtnosti matiek v randomizovanej, placebom kontrolovanej štúdii.[ 25 ]
Užívanie antacíd obsahujúcich hydrogénuhličitan horečnatý alebo trisilikát sa počas tehotenstva neodporúča (úroveň odporúčania C).
Antacidá obsahujúce bikarbonát môžu spôsobiť preťaženie tekutinami u plodu a matky a metabolickú alkalózu. Vysoké dávky a dlhodobé užívanie trisilikátu horečnatého sa spájajú s respiračnou tiesňou plodu, hypotenziou a nefrolitiázou.[ 26 ]
Antacidá sa zvyčajne delia na vstrebateľné (systémové, rozpustné) a nevstrebateľné (nesystémové, nerozpustné). Medzi vstrebateľné lieky patrí oxid horečnatý, uhličitan vápenatý, hydrogenuhličitan sodný, ktorý sa často používa v každodennom živote na zbavenie sa pálenia záhy, ale nie je vhodný na dlhodobé systematické užívanie. Po prvé, napriek schopnosti sódy bikarbóny rýchlo zmierniť pálenie záhy, jej účinok je krátkodobý a keďže pri interakcii so žalúdočnou šťavou vzniká oxid uhličitý, ktorý má výrazný účinok na tvorbu šťavy, opäť sa uvoľňujú nové dávky kyseliny chlorovodíkovej a pálenie záhy sa čoskoro obnoví s novou silou. Po druhé, sodík obsiahnutý v sóde, absorbovaný v čreve, môže viesť k vzniku opuchov, čo je pre tehotné ženy mimoriadne nežiaduce.
Medzi nevstrebateľné antacidá patrí uhličitan horečnatý zásaditý, fosforečnan hlinitý a hydroxid hlinitý. Sú vysoko účinné a majú málo vedľajších účinkov a môžu sa predpisovať tehotným ženám bez obáv z vystavenia matky a plodu osobitnému riziku. Štúdie na zvieratách preukázali absenciu teratogénnych účinkov antacíd obsahujúcich horčík, hliník a vápnik. V súčasnosti sa väčšina z nich považuje za bezpečnú a je prijateľná na použitie v priemerných terapeutických dávkach u tehotných žien. Okrem toho existujú pozorovania, ktoré ukazujú, že ženy, ktoré užívali oxid horečnatý, mali menej často tehotenské komplikácie, ako je nefropatia a eklampsia. Bolo však zistené, že síran horečnatý môže viesť k oneskoreniu pôrodu a jeho slabosti a k vzniku kŕčov. Preto by sa antacidá obsahujúce horčík mali v posledných týždňoch tehotenstva vylúčiť.
Keď už hovoríme o antacidách, nemôžeme nespomenúť ani populárne lieky v našej krajine, medzi ktoré patrí hlavný nitrát bizmutu (Vikalin, Roter, Bismofalk) a koloidný subcitrát bizmutu (De-Nol), ktoré majú nielen antacidný, ale aj cytoprotektívny účinok a nemali by sa používať počas tehotenstva kvôli nedostatku informácií o možných nežiaducich účinkoch solí bizmutu na plod. Prípravky bizmutu sú FDA klasifikované ako kategória C.
Lieky, ktoré majú ochranný účinok na sliznicu
Sukralfát
U pacientov, ktorí majú pretrvávajúce príznaky GERD napriek užívaniu antacíd, môže byť ďalšou farmakologickou možnosťou sukralfát (1 g perorálna tableta 3-krát denne) (úroveň odporúčania C).[ 27 ]
Sukralfát sa pomaly vstrebáva, vďaka čomu je bezpečný na použitie počas tehotenstva a dojčenia. Štúdie na zvieratách preukázali jeho bezpečnosť z hľadiska teratogénnych účinkov pri dávkach 50-krát vyšších ako sú dávky používané u ľudí a FDA ho klasifikoval ako „triedu B“.[ 28 ]
Výsledky tejto liečby hodnotila iba jedna prospektívna štúdia. Viac žien v skupine so sukralfátom pocítilo úľavu od pálenia záhy a regurgitácie v porovnaní so skupinou s modifikáciou životného štýlu (90 % oproti 43 %, P < 0,05).
Blokátory H2-histamínových receptorov
Ak príznaky pretrvávajú aj pri liečbe samotnými antacidami, H2-blokátory sa môžu kombinovať s antacidami (úroveň odporúčania B). H2-blokátory podávané v kombinácii s antacidami by sa mali zvážiť ako liečba tretej voľby pre GERD počas tehotenstva.[ 29 ]
Hoci sa H2 blokátory v posledných rokoch používajú čoraz menej na liečbu GERD (gastroezofageálnej refluxnej choroby) v bežnej populácii, sú najčastejšie predpisovanou skupinou liekov používaných na liečbu pálenia záhy u tehotných žien, ktoré nereagovali na zmeny životného štýlu a antacidá. Všetky štyri skupiny liekov (cimetidín, ranitidín, famotidín a nizatidín) sú lieky kategórie B FDA pre tehotné ženy.
Cimetidín
V klinickej praxi sa používa už viac ako 25 rokov. Počas tohto obdobia sa nahromadili značné skúsenosti s jeho používaním u rôznych skupín pacientov vrátane tehotných žien. Zároveň je podľa klasifikácie FDA liek celkom bezpečný, pretože nezvyšuje riziko vrodených malformácií. Niektorí odborníci sa však domnievajú, že by sa nemal predpisovať tehotným ženám, pretože cimetidín môže viesť k feminizácii novorodencov chlapcov.
Ranitidín
Účinnosť lieku u tehotných žien bola špecificky skúmaná. Dvojito zaslepená, placebom kontrolovaná, skrížená štúdia [10] porovnávala účinnosť ranitidínu užívaného jedenkrát alebo dvakrát denne s placebom u tehotných žien s príznakmi GERD (gastroezofageálnej refluxnej choroby), u ktorých zlyhala liečba antacidami. Dvadsať žien po 20. týždni tehotenstva dostávalo 150 mg ranitidínu dvakrát denne alebo 150 mg jedenkrát denne večer alebo placebo. Dávkovanie dvakrát denne bolo účinné a nepozorovali sa žiadne vedľajšie účinky ani nežiaduce výsledky tehotenstva. [ 30 ]
Existujú aj určité štatistiky, vrátane materiálov založených na zovšeobecnení jednotlivých prípadov užívania ranitidínu v rôznych štádiách tehotenstva. Zároveň neboli zaznamenané žiadne vedľajšie účinky lieku.
Experimentálne štúdie vykonané na potkanoch a králikoch nepreukázali žiadne známky poškodenia fertility alebo fetotoxicity, a to ani pri podávaní ranitidínu v dávke 160-krát vyššej, ako je odporúčaná dávka pre ľudí.
Bezpečnosti užívania ranitidínu v prvom trimestri tehotenstva sa venovalo niekoľko štúdií. Prospektívna kohortová štúdia vykonaná v roku 1996, ktorá zahŕňala 178 žien užívajúcich H2 blokátory (71 % z nich dostávalo ranitidín, 16 % cimetidín, 8 % famotidín a 5 % nizatidín) a 178 žien z kontrolnej skupiny, ktoré neužívali žiadne lieky (rovnakého veku, s podobnými údajmi v anamnéze týkajúcimi sa konzumácie alkoholu a fajčenia), preukázala bezpečnosť liekov. Vrodené chyby sa teda pozorovali v 2,1 % prípadov u pacientok užívajúcich H2 blokátory oproti 3 % v porovnávacej skupine.
Podobné údaje boli získané v štúdii Švédskeho registra zdravotnej sily v roku 1998: u 156 novorodencov, ktorých matky užívali ranitidín počas tehotenstva, bolo zaznamenaných 6 (3,8 %) prípadov vrodených malformácií. A kombinované údaje pre Veľkú Britániu a Taliansko udávajú úroveň rizika vrodených malformácií spojených s užívaním lieku rovnajúcu sa 1,5.
Absencia teratogénnych alebo toxických účinkov v experimentálnych podmienkach a údaje získané v klinických podmienkach ukazujú, že ranitidín je bezpečný počas tehotenstva, a to aj počas prvého trimestra, a je to jediný H2 blokátor s preukázanou účinnosťou u tehotných žien.
Famotidín
Existuje len málo štúdií o použití famotidínu počas tehotenstva. Experimentálne štúdie na potkanoch a králikoch nepreukázali žiadne fetotoxické ani teratogénne účinky. V už spomínanej štúdii Michigan Medicaide sa vrodené malformácie zistili u 2 (6,1 %) z 33 novorodencov, ktorých matky užívali famotidín v prvom trimestri tehotenstva (v porovnaní s predpokladaným jedným prípadom). Počet v súčasnosti dostupných pozorovaní je však príliš malý na to, aby sa dali vyvodiť definitívne závery.
Nizatidín
Údaje o bezpečnosti nizatidínu počas tehotenstva sú tiež obmedzené. Experimentálne štúdie nepodporujú prítomnosť možného embryotoxického alebo fetotoxického účinku a jediná správa v literatúre sa týka úspešného výsledku tehotenstva u ženy, ktorá užívala nizatidín od 14. do 16. týždňa tehotenstva. Treba poznamenať, že hoci nizatidín bol pôvodne FDA klasifikovaný ako kategória C, nedávno bol preklasifikovaný do kategórie B.
Prokinetiká
Prokinetiká (metoklopramid, domperidón, cisaprid) poskytujú významnú úľavu od symptómov porovnateľnú s použitím H2 blokátorov pri miernych formách GERD (gastroezofageálnej refluxnej choroby), ale sú výrazne menej účinné pri hojení erozívnych a ulceróznych lézií sliznice pažeráka. Metoklopramid je FDA klasifikovaný ako kategória B a cisaprid ako kategória C. U tehotných žien sa používa iba metoklopramid.
Metoklopramid
Metoklopramid, ako blokátor dopamínových receptorov, zvyšuje tonus dolného pažerákového zvierača, a tým znižuje gastroezofageálny reflux, zlepšuje kinetiku a tým aj samočistenie pažeráka, zlepšuje evakuačnú funkciu žalúdka. U tehotných žien je hlavnou indikáciou pre jeho použitie nevoľnosť a vracanie počas tehotenstva. Experimentálne štúdie preukázali bezpečnosť jeho použitia počas tehotenstva u laboratórnych zvierat. U ľudí neboli zaznamenané žiadne vrodené malformácie ani toxické lézie novorodencov v dôsledku užívania metoklopramidu. Zároveň štúdia Michigan Medicaide zaznamenala 10 prípadov vrodených malformácií (z ktorých 8 bolo očakávaných) (5,2 %) u 192 novorodencov, ktorých matky užívali metoklopramid v prvom trimestri. Metoklopramid je FDA klasifikovaný ako kategória B.
Inhibítory protónovej pumpy
Ak H2 blokátory v kombinácii s antacidami nedokážu dostatočne kontrolovať závažnosť symptómov, odporúča sa použiť PPI s pridaním antacíd ako záchranné lieky pri prelomovej GERD (úroveň odporúčania C). [ 31 ]
Inhibítory protónovej pumpy (PPI) sú najúčinnejšou skupinou liekov používaných na liečbu endoskopicky negatívnej aj pozitívnej gastroezofageálnej refluxnej choroby. Hoci sú PPI pri liečbe GERD účinnejšie ako H2 blokátory, u tehotných žien sa nepoužívajú tak často. Preto sú údaje o bezpečnosti tejto skupiny terapeutických látok počas tehotenstva ešte obmedzenejšie. Prevláda názor, že PPI by sa mali používať počas tehotenstva iba u pacientok s endoskopicky potvrdenou ťažkou alebo komplikovanou GERD, ktoré nereagujú na H2 blokátory.
Medzi dostupné lieky zo skupiny PPI patrí omeprazol, ezomeprazol, lansoprazol, dexlansoprazol, rabeprazol a pantoprazol. Z hľadiska bezpečnosti FDA klasifikuje omeprazol ako liek triedy C kvôli potenciálnej fetálnej toxicite (na základe štúdií na zvieratách), zatiaľ čo ostatné PPI sú klasifikované ako lieky triedy B.[ 32 ]
Omeprazol
Omeprazol je FDA klasifikovaný v kategórii liekov C, pretože v dávkach u ľudí spôsobuje embryonálnu/fetálnu smrť závislú od dávky u potkanov a králikov bez teratogénnych účinkov.
Na druhej strane, v literatúre existujú informácie o bezpečnosti omeprazolu.
Existuje aj niekoľko prospektívnych štúdií potvrdzujúcich bezpečnosť PPI a najmä omeprazolu u tehotných žien.
A zovšeobecnené svetové skúsenosti umožnili spoločnosti AstraZeneca povoliť používanie pôvodného lieku omeprazol (Losec MAPS) počas tehotenstva, pričom v návode na jeho lekárske použitie uviedla, že „výsledky štúdií preukázali absenciu vedľajších účinkov omeprazolu na zdravie tehotných žien, plodu alebo novorodenca. Losek MAPS sa môže používať počas tehotenstva.“
Lansoprazol
Experimentálne štúdie vykonané na gravidných potkanoch a králikoch preukázali, že lansoprazol v dávkach 40-krát a 16-krát vyšších, ako sú odporúčané pre ľudí, nemá negatívny vplyv na fertilitu a nie je fetotoxický.
Údaje o bezpečnosti klinického užívania lieku u žien počas tehotenstva sú obmedzené. Najbezpečnejším riešením problému je vyhnúť sa užívaniu lieku počas tehotenstva, najmä v prvom trimestri, ale ak je liečba lansoprazolom potrebná alebo sa takáto liečba uskutočnila v skorých štádiách tehotenstva, riziko pre plod sa javí ako veľmi malé.
Rabeprazol, pantoprazol, ezomeprazol
Podľa informácií poskytnutých výrobcami experimentálne údaje získané na potkanoch a králikoch naznačujú bezpečnosť používania týchto liekov počas tehotenstva. V literatúre však nie sú žiadne informácie o používaní týchto liekov u ľudí, preto je lepšie vyhnúť sa používaniu rabeprazolu, pantoprazolu a ezomeprazolu pri liečbe GERD (gastroezofageálnej refluxnej choroby) u tehotných žien.
Používanie rabeprazolu počas tehotenstva sa u ľudí neskúmalo; avšak na základe údajov o rabeprazole získaných na zvieratách a údajov o iných inhibítoroch protonskej pumpy u ľudí sa očakáva, že rabeprazol bude bezpečný na používanie počas tehotenstva.[ 33 ]
Prevencia aspiračného syndrómu počas pôrodu
Tehotné ženy majú vysoké riziko gastrickej aspirácie počas pôrodu, najmä ak sa pôrod vykonáva v anestézii. Mendelsonov syndróm alebo syndróm kyslej aspirácie je najčastejšou príčinou pôrodníckej morbidity a mortality z anestézie. Preto je prevencia tejto komplikácie počas pôrodu taká dôležitá. Zhrnutím údajov získaných rôznymi výskumníkmi môžeme konštatovať, že z hľadiska bezpečnosti pre dieťa je najoprávnenejšou metódou prevencie syndrómu kyslej aspirácie počas pôrodu alebo chirurgického riešenia podávanie blokátorov H2-histamínových receptorov, najmä ranitidínu. Celý súbor štúdií, ktoré túto skutočnosť dokazujú, naznačuje, že pri predpisovaní lieku rodiacim ženám nebol zaznamenaný žiadny negatívny vplyv na frekvenciu a silu kontrakcií, srdcovú frekvenciu plodu ani Apgarovo skóre. Okrem toho nebol zaznamenaný žiadny negatívny vplyv na kyslosť žalúdočnej šťavy u novorodencov do 24 hodín po narodení. Na prevenciu syndrómu kyslej aspirácie počas pôrodu alebo cisárskeho rezu je tiež prijateľné predpisovať PPI, o čom svedčia závery expertov FDA.
Záver
Berúc do úvahy všetky informácie uvedené v tejto kapitole, možno navrhnúť nasledujúci algoritmus liečby GERD (gastroezofageálnej refluxnej choroby) u tehotných žien. V miernych prípadoch môže postačovať diéta a dodržiavanie odporúčaní týkajúcich sa životného štýlu.
Ak sa nedostaví žiadny účinok, liečba sa má začať podávaním antacíd (1 terapeutická dávka 3-krát denne 1 hodinu po jedle a 4.krát večer) alebo sukralfátu (1 g 3-krát denne).
Ak je tento terapeutický prístup neúčinný, po komplexnej diskusii o probléme s pacientom vrátane bezpečnostného profilu odporúčaných liekov možno predpísať blokátory H2-histamínových receptorov (raz denne večer, po večeri). Podľa väčšiny výskumníkov je ranitidín v dávke 150 mg/deň (raz večer, po jedle) bezpečný.
Inhibítory protonskej pumpy (PPI) sú rezervné lieky na liečbu závažných a komplikovaných prípadov GERD (gastroezofageálnej refluxnej choroby) po predbežnom EGDS. Zrejme by sa mala uprednostniť pôvodná verzia omeprazolu, ktorá má zo všetkých PPI najlepší bezpečnostný profil. Prirodzene, v prvom trimestri tehotenstva je lepšie nepredpisovať antisekrečné lieky.
Chirurgická liečba GERD (gastroezofageálnej refluxnej choroby) sa počas tehotenstva nevykonáva.
Liečba GERD počas dojčenia
Hoci hlavné príznaky GERD zvyčajne ustúpia krátko po pôrode, niektoré ženy naďalej pociťujú príznaky refluxu, najmä pálenie záhy, aj v popôrodnom období a vyžadujú si lekársku liečbu.
Bolo zistené, že väčšina systémových liekov používaných pri liečbe GERD (gastroezofageálnej refluxnej choroby) sa vylučuje do materského mlieka a môže nepriaznivo ovplyvniť vývoj dieťaťa. Bezpečnosť užívania liekov počas laktácie, ako aj u tehotných žien, je založená na experimentálnych údajoch a literatúre o ich užívaní dojčiacimi matkami.
Nevstrebateľné antacidá (hydroxid hlinitý, trisilikát horečnatý) sa nehromadia v materskom mlieku, a preto sa považujú za bezpečné.
Všetky H2 blokátory sa vylučujú do materského mlieka, takže teoreticky môžu negatívne ovplyvniť kyslosť žalúdočného obsahu novorodencov, inhibovať metabolizmus liekov a stimulovať centrálny nervový systém. V roku 1994 Americká akadémia pediatrie klasifikovala ranitidín a famotidín ako bezpečné lieky pre dojčenie, pričom famotidín je výhodnejší, pretože má nižšiu schopnosť akumulovať sa v materskom mlieku. Počas laktácie je lepšie nepredpisovať nizatidín ženám, pretože jeho účinok je nedostatočne preskúmaný.
Podobne je málo známe o vylučovaní PPI do materského mlieka a ich bezpečnosti pre dojča. Zdá sa, že PPI prenikajú do mlieka, pretože majú relatívne nízku molekulovú hmotnosť. Jediná publikovaná štúdia o použití omeprazolu počas laktácie naznačuje, že je bezpečný pre použitie u ľudí. Experimentálna štúdia na potkanoch ukázala, že liek viedol k spomaleniu prírastku hmotnosti u mláďat potkanov. Preto vzhľadom na obmedzený počet pozorovaní sa použitie PPI počas laktácie neodporúča. Ženy s ťažkou GERD, ktoré vyžadujú chronickú antisekrečnú liečbu, by mali buď prestať dojčiť a pokračovať v liečbe, alebo užívať lieky z iných tried.
Preto je počas tehotenstva a laktácie na liečbu GERD lepšie uprednostniť lieky, ktorých účinok bol už mnoho rokov dobre študovaný, pred novými liekmi. Iba prísna kontrola lekára nad užívaním liekov tehotnými ženami a obozretná terapia znížia riziko možných nežiaducich účinkov na minimum.
Prevencia
Pozostáva z dodržiavania všeobecného „režimu“ a diétnych opatrení vyvinutých pre pacientov trpiacich GERD.

