Lekársky expert článku
Nové publikácie
Tekutina v perikardiálnej dutine: čo to znamená, prijateľné normy
Posledná kontrola: 12.07.2025

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Srdce je náš životný motor, ktorého práca závisí od mnohých faktorov vrátane vnútorných biologických procesov. Niekedy je príčinou bolesti a nepohodlia v oblasti srdca tekutina v osrdcovníku, ktorý obklopuje srdce zo všetkých strán. A príčinou malátnosti je kompresia srdca tekutinou alebo zápalový proces lokalizovaný v tkanivách myokardu alebo osrdcovníka.
Epidemiológia
Podľa štatistík má približne 45 % všetkých perikarditíd vírusovú povahu, pri liečbe ktorých je prioritou zvýšenie imunity (vitamíny, imunostimulanty), zatiaľ čo baktérie, na boj proti ktorým sa používajú antibiotiká, spôsobujú zápalové procesy v perikarde iba v 15 % epizód ochorenia. Najvzácnejšími typmi patológie sú plesňová a parazitárna perikarditída.
Príčiny perikardiálna tekutina
Pokúsme sa konkrétne pochopiť, aké stavy a patológie môžu vyvolať zvýšenie objemu tekutiny v perikarde, ktorá sa teraz nepovažuje za mazivo počas srdcového trenia, ale za život ohrozujúci faktor.
Najčastejšou príčinou nezápalovej akumulácie tekutiny v perikarde je edematózny syndróm. Nie je to choroba, ale príznak, ktorý môže sprevádzať nasledujúce patologické a nepatologické procesy:
- vrodená divertikulitída ľavej srdcovej komory,
- zlyhanie srdca,
- patológie vylučovacieho systému, najmä obličiek,
- porucha, pri ktorej existuje priame spojenie medzi dvoma vrstvami osrdcovníka,
- stavy s nedostatkom, ako je anémia,
- stav vyčerpania tela,
- mediastinálne nádory, myxedém,
- metabolické poruchy v telesných tkanivách,
- rôzne zápalové patológie,
- poranenia sprevádzané opuchom tkaniva,
- alergické reakcie.
Niekedy sa hydroperikardu môže prejaviť ako dôsledok užívania vazodilatancií alebo ako komplikácia rádioterapie.
Rizikové faktory
Tehotenstvo a staroba možno považovať za rizikové faktory pre rozvoj patológie.
Najčastejšie príčiny zápalového procesu v osrdcovníku ( perikarditída ) sa považujú za tuberkulózu a reumatické poškodenie orgánu. Hovoríme o infekčno-alergickej reakcii, v dôsledku ktorej sa tvorí veľké množstvo exsudátu.
V tomto prípade možno zvážiť rizikové faktory:
- bakteriálne, vírusové a plesňové ochorenia: šarlach, akútne respiračné vírusové infekcie, HIV, zápal pľúc, zápal pohrudnice, endokarditída, kandidóza atď.,
- prítomnosť parazitov v tele ( echinokoková infekcia, toxoplazmóza atď.),
- alergické patológie vrátane potravinových a liekových alergií,
- autoimunitné ochorenia ( reumatoidná artritída, lupus erythematosus, systémová sklerodermia, dermatomyozitída atď.),
- autoimunitné procesy ( reumatická horúčka atď.),
- chronické srdcové zlyhanie,
- zápalové ochorenia srdcových membrán ( myokarditída, endokarditída),
- akékoľvek poranenia srdca (penetrujúce aj nepenetrujúce),
- rakovina a rádioterapia,
- vrodené a získané patológie vývoja perikardia (prítomnosť cýst a divertikul v ňom),
- hemodynamické poruchy, edémový syndróm,
- ochorenia endokrinného systému a metabolické poruchy ( obezita srdca, poruchy metabolizmu glukózy a diabetes mellitus, hypotyreóza ).
Ako sme už povedali, tekutina v osrdcovníku sa môže hromadiť v dôsledku bodných rán v srdci, ale rovnaká situácia sa môže pozorovať aj po operácii orgánu, v dôsledku pooperačnej komplikácie (zápalu).
Zvláštnou traumou srdca je infarkt myokardu, ktorý sa môže vyskytnúť aj pri zápalových komplikáciách a vyvolať zvýšenie hladiny tekutiny v osrdcovníku. To isté možno povedať o ischemických (nekrotických) zmenách v myokarde srdca.
Ak sa pozriete pozorne, môžete vidieť veľa zhôd v príčinách perikarditídy a hydroperikardu. Teoreticky je druhá patológia typom neinfekčnej perikarditídy, pretože preťaženie v perikarde v každom prípade spôsobuje v ňom patologické procesy zápalového typu.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogenézy
Z biológie v škole je známe, že naše srdce sa rodí v „košeli“. Táto „košeľa“ sa nazýva osrdcovník, pozostáva z hustých fyziologických tkanív a plní ochrannú funkciu.
Perikard sa nazýva aj osrdcovník, vo vnútri ktorého sa srdce cíti pohodlne a môže pracovať bez prerušenia. Osrdcovník sa skladá z dvoch vrstiev (listov): viscerálnej alebo vonkajšej a parietálnej (vnútornej), ktoré sa môžu voči sebe posúvať.
Srdce ako pohyblivý svalový orgán je v neustálom pohybe (jeho steny sa sťahujú a pumpujú krv ako pumpa). V takýchto podmienkach, ak by okolo neho nebol osrdcovník, mohlo by sa posunúť, čo by viedlo k zalomeniu ciev a narušeniu krvného obehu.
Okrem toho osrdcovník chráni srdce pred roztiahnutím pri veľkom zaťažení orgánu. Predpokladá sa, že je tiež ochrannou bariérou, ktorá zabraňuje prenikaniu infekcie do srdcového tkaniva počas zápalu vnútorných orgánov.
Rovnako dôležitou funkciou osrdcovníka je zabrániť treniu vysoko pohyblivého srdca o blízke nepohyblivé štruktúry hrudníka. A aby srdce nepociťovalo trenie o samotný osrdcovník a blízke orgány, medzi jeho vrstvami je malé množstvo tekutiny.
V osrdcovníku je teda vždy tekutina, ale jej množstvo by podľa rôznych zdrojov nemalo presiahnuť 20 – 80 ml. Zvyčajne je toto číslo obmedzené na 30 – 50 ml a zvýšenie objemu osrdcovníka na 60 – 80 ml sa považuje za patológiu. Ak sa však s takýmto množstvom voľnej tekutiny mierne žltkastej farby človek cíti zdravý a nemá žiadne podozrivé príznaky, nie je dôvod na obavy.
Iná vec je, ak sa tekutina v osrdcovníku hromadí v miernom a veľkom množstve. Môže to byť 100 – 300 ml alebo 800 – 900 ml. Keď je indikátor veľmi vysoký a dosiahne 1 liter, hovoríme o veľmi život ohrozujúcom stave nazývanom srdcová tamponáda (stláčanie srdca tekutinou hromadiacou sa v osrdcovníku).
Ale odkiaľ pochádza prebytočná tekutina v osrdcovníku? Je zrejmé, že v kontexte absolútneho zdravia je to nemožné. Tekutina v osrdcovníku sa neustále obnovuje, je absorbovaná osrdcovníkovými vrstvami a jej množstvo zostáva približne konštantné. Zväčšenie jej objemu je možné iba v dvoch prípadoch:
- v prípade metabolických porúch v perikardiálnych tkanivách, v dôsledku ktorých sa znižuje absorpcia transudátu,
- pridanie zápalového exsudátu k existujúcej nezápalovej tekutine.
V prvom prípade hovoríme o ochoreniach spojených s hemodynamickými poruchami, rozvojom edematózneho alebo hemoragického syndrómu, nádorovými procesmi, v dôsledku ktorých sa v perikardiálnej dutine hromadí priehľadná tekutina, ktorá obsahuje stopy epitelových buniek, bielkovín a krvných častíc. Tento patologický stav sa zvyčajne nazýva hydroperikard.
Výskyt zápalového exsudátu je najčastejšie spojený s prenikaním infekcie do perikardu krvou a lymfou, ak už v tele existovalo ohnisko hnisavého zápalu. V tomto prípade hovoríme o infekčnej a zápalovej patológii nazývanej "perikarditída", ktorá má niekoľko rôznych foriem.
Zápal v osrdcovníku však môže byť aj neinfekčný. Pozoruje sa to pri nádorových procesoch s metastázami v oblasti srdca, keď sa proces šíri z okolitých tkanív (napríklad pri myokarditíde), pri metabolických poruchách v tkanivách osrdcovníka a pri traume osrdcovníka (úder do oblasti srdca, rana, bodné poranenie).
Príznaky perikardiálna tekutina
Klinický obraz perikarditídy, pri ktorej sa v osrdcovníku hromadí prebytočná tekutina, sa môže líšiť v závislosti od príčiny a množstva transudátu/exsudátu. Samotná perikarditída sa nevyskytuje. Pôsobí ako komplikácia patológií alebo poranení, ktoré už v tele existujú, takže nie je potrebné hovoriť o špecifických príznakoch.
Veľmi často pacient ani netuší, že sa mu v osrdcovníku hromadí tekutina, teda nepremýšľa o takomto dôvode zhoršenia zdravia, podozrieva kardiovaskulárne patológie, prechladnutia a ochorenia dýchacích ciest, ochorenia obličiek. Práve s týmito problémami sa obracajú na terapeuta, ale diagnostické štúdie ukazujú, že objavené príznaky sú už neskorými prejavmi ochorení, teda ich komplikáciou.
Aké sťažnosti teda môže pacient so zvýšeným objemom perikardiálnej tekutiny priniesť lekárovi?
- dýchavičnosť v pokoji aj pri námahe,
- nepohodlie za hrudnou kosťou, ktoré sa obzvlášť zreteľne prejavuje pri predklone človeka,
- bolesť v oblasti srdca rôznej intenzity, spojená s tlakom na orgán, bolesť môže vyžarovať do chrbta, ramena, krku, ľavej ruky,
- tlak na hrudníku, pocit drvenia,
- ťažkosti s dýchaním, záchvaty dusenia, pocit nedostatku vzduchu,
- syndróm edému, ktorý je obzvlášť viditeľný na tvári, horných a dolných končatinách,
- znížený systolický a zvýšený venózny tlak, opuchnuté žily na krku,
- príznaky tachykardie, arytmie,
- neproduktívny štekajúci kašeľ, ktorý neprináša úľavu,
- chrapľavý hlas,
- zvýšené potenie, najmä na pozadí tuberkulózy,
- zväčšená pečeň a bolesť v pravom hypochondriu,
- problémy s prechodom potravy pažerákom v dôsledku kompresie zväčšeným osrdcovníkom,
- časté čkanie v dôsledku kompresie bránicového nervu,
- bledomodrá pokožka v dôsledku porúch krvného obehu (stláčanie srdca perikardiálnym výpotkom a exsudátom vedie k narušeniu jeho kontraktilnej funkcie),
- strata chuti do jedla a s tým spojená strata hmotnosti.
Je zrejmé, že pacienti sa môžu sťažovať na zhoršenie celkového stavu, slabosť, bolesti hlavy a svalov, ale iba niektorí pacienti pociťujú takéto príznaky. Horúčka, spôsobená zvýšením telesnej teploty v dôsledku zápalu, je však prítomná vo väčšine prípadov vyhľadávania lekárskej pomoci s nepríjemnými pocitmi spojenými s hromadením tekutiny v osrdcovníku, najmä v prípadoch infekčných lézií. Tieto ťažkosti možno považovať za nešpecifické prvé príznaky zápalu, ktorý následne spôsobuje preplnenie osrdcovníka tekutinou.
Ale dýchavičnosť, bolesť srdca, kolísanie pulzu a krvného tlaku môžu priamo naznačovať, že tekutina v osrdcovníku narúša prácu srdca.
Je dôležité pochopiť, že perikarditída môže byť nielen infekčná alebo neinfekčná, akútna alebo chronická, má niekoľko odrôd, ktoré sa líšia priebehom a množstvom tekutiny v osrdcovníku.
V akútnej forme sa môže vyskytnúť suchá (tiež známa ako fibrinózna) a exsudatívna perikarditída. V prvom prípade sa fibrín zo seróznej membrány srdca vylučuje do perikardiálnej dutiny, čo je spôsobené jej preplnením krvou. V tomto prípade sa v perikarde nachádzajú iba stopy tekutiny. Pri exsudatívnej perikarditíde sa voľná tekutina v perikarde nachádza vo veľkom množstve.
Perikardiálny výpotok môže pozostávať z polotekutého exsudátu pri zápalových procesoch a hemodynamických poruchách, krvavej tekutiny (hemoragický perikard) v prípade rán, tuberkulózy alebo prasknutej aneuryzmy a tekutiny zmiešanej s hnisom v prípade infekčných lézií.
Exsudatívna perikarditída môže mať dlhotrvajúci priebeh a po 6 mesiacoch sa stáva chronickou. Malé množstvo tekutiny v perikarde (80-150 ml) nemusí spôsobiť výrazné príznaky ochorenia a pacient si môže myslieť, že sa už zotavil. Po čase sa však zápalový proces pod vplyvom rôznych faktorov môže zintenzívniť a zvýšená hladina tekutiny v perikarde spôsobí nepríjemné príznaky, ktoré sú tiež úplne nebezpečné.
Ak sa v osrdcovníku nahromadí veľa tekutiny, ktorá začne silne stláčať srdce, v dôsledku čoho je jeho funkcia narušená, hovoríme o srdcovej tamponáde. V tomto prípade nedochádza k dostatočnej relaxácii srdcových komôr a tie si nedokážu poradiť s pumpovaním potrebného objemu krvi. To všetko vedie k objaveniu sa príznakov akútneho srdcového zlyhania:
- silná slabosť, pokles krvného tlaku (kolaps, strata vedomia ),
- hyperhidróza (intenzívne vylučovanie studeného potu),
- silný tlak a ťažkosť v hrudníku,
- rýchly pulz,
- silná dýchavičnosť,
- vysoký venózny tlak, prejavujúci sa zväčšením krčnej žily,
- nadmerné duševné a fyzické vzrušenie,
- dýchanie je rýchle, ale plytké, neschopnosť zhlboka sa nadýchnuť,
- vznik úzkosti, strach zo smrti.
Po vypočutí pacienta stetoskopom lekár zaznamená slabé a tlmené srdcové tóny, výskyt chrumkania a šelestov v srdci (pozorovaných v určitej polohe tela pacienta), čo je typické pre perikarditídu, vyskytujúcu sa s alebo bez srdcovej tamponády.
Perikardiálna tekutina u detí
Aj keď to môže znieť zvláštne, prebytočná tekutina v osrdcovníku sa môže objaviť aj u nenarodeného dieťaťa. Malá akumulácia perikardiálneho výpotku ako prejav hyperkinetickej reakcie kardiovaskulárneho systému môže naznačovať rozvoj miernej až stredne ťažkej anémie. Pri ťažkej anémii môže množstvo transudátu výrazne prekročiť normálne hodnoty, čo je príznak ohrozujúci život dieťaťa.
Tekutina v osrdcovníku plodu sa však môže tvoriť aj v dôsledku porúch vo vývoji tkanív ľavej srdcovej komory. V tomto prípade sa v hornej časti srdca na strane ľavej komory nachádza výbežok stien - divertikul, ktorý narúša odtok perikardiálneho výpotku (hydroperikard). Transudát sa hromadí medzi perikardiálnymi vrstvami a po určitom čase môže viesť k rozvoju srdcovej tamponády.
Počas ultrazvukového vyšetrenia tehotnej ženy možno zistiť patológie vo vývoji srdca plodu a výskyt veľkého množstva tekutiny okolo neho.
Perikarditídu u dieťaťa možno diagnostikovať už v ranom detstve. Najčastejšie sa ochorenie vyskytuje na pozadí predchádzajúcich vírusových infekcií, na pozadí reumatizmu a difúznych (bežných) ochorení spojivového tkaniva. Možné sú však aj nešpecifické formy perikarditídy spôsobené plesňovou infekciou, intoxikáciou tela v dôsledku ochorenia obličiek, nedostatku vitamínov, hormonálnej terapie atď. U dojčiat sa patológia často vyvíja na pozadí bakteriálnej infekcie (stafylokoky, streptokoky, meningokoky, pneumokoky a iné typy patogénov).
U dojčiat je veľmi ťažké rozpoznať ochorenie, najmä ak hovoríme o suchej forme perikarditídy. Akútna perikarditída vždy začína zvýšením telesnej teploty, čo nie je špecifický príznak, zvýšenou srdcovou frekvenciou a bolesťou, ktorú možno rozpoznať podľa častých epizód úzkosti a plaču u dieťaťa.
Staršie deti s malým množstvom tekutiny v osrdcovníku sa sťažujú na bolesť na hrudníku vľavo, ktorá sa zosilňuje, keď sa dieťa pokúša zhlboka nadýchnuť. Bolesť sa môže zosilniť pri zmene polohy tela, napríklad pri predkláňaní. Bolesť často vyžaruje do ľavého ramena, takže sťažnosti môžu znieť presne takto.
Za obzvlášť nebezpečnú sa považuje exudatívna (efuzívna) perikarditída, pri ktorej sa množstvo tekutiny v perikarde rýchlo zvyšuje a môže dosiahnuť kritické úrovne s rozvojom srdcovej tamponády. U dojčaťa možno za príznaky patológie považovať:
- zvýšený intrakraniálny tlak,
- výrazné naplnenie žíl ruky, lakťa a krku, ktoré sa stanú jasne viditeľnými a hmatateľnými, čo je vylúčené v ranom veku,
- výskyt zvracania,
- slabosť svalov zadnej časti hlavy,
- vypuklá fontanela.
Tieto príznaky nemožno nazvať špecifickými, ale sú dôležité pre rozpoznanie zdravotného problému u dieťaťa, ktoré ešte nedokáže hovoriť o iných príznakoch ochorenia.
Akútne štádium exsudatívnej perikarditídy u staršieho dieťaťa je sprevádzané dýchavičnosťou, tupou bolesťou v oblasti srdca a zhoršením celkového stavu. Počas záchvatov bolesti sa dieťa snaží sedieť a ohýbať, pričom si nakláňa hlavu k hrudníku.
Môžu sa objaviť nasledujúce príznaky: štekajúci kašeľ, chrapot, pokles krvného tlaku, nevoľnosť s vracaním, štikútanie, bolesť brucha. Charakteristickým znakom je výskyt paradoxného pulzu so zníženou náplňou žíl na vstupe.
Ak hovoríme o srdcovej tamponáde, dochádza k zvýšeniu dýchavičnosti, objavuje sa pocit nedostatku vzduchu a strachu, pokožka dieťaťa sa stáva veľmi bledou, objavuje sa na nej studený pot. Zároveň sa zaznamenáva zvýšená psychomotorická dráždivosť. Ak sa neprijmú urgentné opatrenia, dieťa môže zomrieť na akútne srdcové zlyhanie.
Chronická exsudatívna perikarditída akejkoľvek etiológie u dieťaťa sa vyznačuje zhoršením celkového stavu a neustálou slabosťou. Dieťa sa rýchlo unaví, má dýchavičnosť a nepríjemné pocity na hrudníku, najmä pri pohybe, cvičení a športovaní.
Komplikácie a následky
Preťaženie perikardiálneho vaku a zápalové procesy v ňom, sprevádzané zvýšením objemu tekutiny v perikarde, nemôžu prejsť bez stopy a prejavujú sa iba zhoršením celkového stavu pacienta, objavením sa dýchavičnosti a bolesti za hrudnou kosťou.
Po prvé, tekutina, ktorá sa zväčšuje, čoraz viac tlačí na srdce, čo sťažuje jeho prácu. A keďže srdce je orgán zodpovedný za zásobovanie celého tela krvou, poruchy v jeho práci sú plné porúch krvného obehu. Krv sa zase považuje za hlavný zdroj výživy pre bunky a dodáva im aj kyslík. Krvný obeh je narušený a rôzne ľudské orgány začínajú trpieť hladom, ich funkčnosť je narušená, čo so sebou prináša objavenie sa ďalších príznakov, napríklad prejavov intoxikácie, čo výrazne znižuje kvalitu ľudského života.
Po druhé, hromadenie zápalového exsudátu je spojené s rozvojom jazvovo-adhézneho procesu. V tomto prípade nemusí trpieť ani tak samotný osrdcovník v dôsledku prerastania vláknitého tkaniva a zhutnenia jeho vrstiev akumuláciou vápnika, ako skôr srdce, ktoré nedokáže zabezpečiť dostatočné plnenie komôr krvou počas diastoly. V dôsledku toho dochádza k rozvoju venóznej kongescie, čo spôsobuje zvýšené riziko tvorby trombov.
Zápalový proces sa môže rozšíriť aj na myokard, čo v ňom spôsobuje degeneratívne zmeny. Táto patológia sa nazýva myoperikarditída. Šírenie adhezívneho procesu je spojené so zrastením srdca s blízkymi orgánmi vrátane tkanív pažeráka, pľúc, hrudníka a chrbtice.
Stagnácia tekutiny v osrdcovníku, najmä pri veľkom množstve krvi, môže viesť k intoxikácii tela jeho produktmi rozpadu, v dôsledku čoho opäť trpia rôzne orgány, a predovšetkým vylučovacie orgány (obličky).
Najnebezpečnejším stavom pri exsudatívnej a hydroperikarditíde s rýchlym nárastom objemu tekutiny v perikarde je však stav srdcovej tamponády, ktorá pri absencii urgentnej účinnej liečby vedie k smrti pacienta.
Diagnostika perikardiálna tekutina
Perikardiálna tekutina sa nepovažuje za patologický stav, ak jej množstvo nepresahuje všeobecne akceptované normy. Akonáhle sa však objem výpotku stane takým veľkým, že začne spôsobovať príznaky srdcového zlyhania a iných blízkych orgánov, nemôžete odkladať.
Keďže príznaky perikarditídy sa môžu podobať rôznym ochoreniam, pacienti vyhľadajú radu všeobecného lekára, ktorý po fyzikálnom vyšetrení, anamnéze a vypočutí pacienta ho pošle ku kardiológovi. Príznaky, ktoré pacienti pomenujú, síce málo povedia o skutočnej príčine ochorenia, ale môžu lekára nasmerovať správnym smerom, pretože väčšina z nich stále naznačuje problémy so srdcom.
Poklepanie a počúvanie srdca pomôže potvrdiť odhad. Poklepanie ukáže zväčšenie okrajov srdca a počúvanie ukáže slabý a tlmený srdcový tep, čo naznačuje obmedzený pohyb srdcových štruktúr v dôsledku jeho kompresie.
Vykonávanie laboratórnych testov krvi a moču pomôže posúdiť povahu existujúcich zdravotných problémov, určiť príčinu a typ perikarditídy a posúdiť intenzitu zápalu. Na tento účel sa predpisujú nasledujúce testy: klinické a imunologické krvné testy, biochemické vyšetrenie krvi, všeobecný rozbor moču.
Ani fyzikálne vyšetrenie s počúvaním, ani laboratórne testy však neumožňujú stanoviť presnú diagnózu, pretože neumožňujú posúdiť prítomnosť tekutiny v osrdcovníku a jej objem, ani určiť, čo presne súvisí s narušením srdcovej činnosti. Tento problém rieši inštrumentálna diagnostika, ktorej mnohé metódy umožňujú posúdiť situáciu v najmenších detailoch.
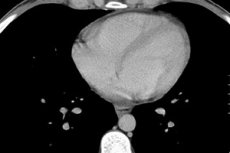
Hlavnou metódou, ktorá umožňuje určiť nielen prítomnosť tekutiny v osrdcovníku, ale aj jej hladinu, je echokardiogram (EchoCG). Takáto štúdia umožňuje identifikovať aj minimálne množstvo transudátu (od 15 ml), objasniť zmeny v motorickej aktivite srdcových štruktúr, zhrubnutie vrstiev osrdcovníka, adhézie v oblasti srdca a jeho zrasty s inými orgánmi.
Stanovenie množstva tekutiny v perikarde echokardiografiou
Normálne sa perikardiálne listy navzájom nedotýkajú. Ich odchýlka by nemala byť väčšia ako 5 mm. Ak echokardiografia ukazuje odchýlku do 10 mm, hovoríme o počiatočnom štádiu perikarditídy, od 10 do 20 mm - o stredne ťažkom štádiu, nad 20 - o ťažkom.
Pri určovaní kvantitatívnych charakteristík tekutiny v osrdcovníku sa za nevýznamný objem považuje objem menší ako 100 ml, za stredný objem do pol litra a za veľký objem nad 0,5 l. V prípade veľkej akumulácie exsudátu je povinná perikardiálna punkcia, ktorá sa vykonáva pod kontrolou echokardiografie. Časť odčerpanej tekutiny sa odošle na mikrobiologické a cytologické vyšetrenie, ktoré pomáha určiť jej povahu (transudát má nižšiu hustotu a nevýznamný obsah bielkovín), prítomnosť infekčného agensu, hnisu, krvi, malígnych buniek.
Ak sa u plodu zistí tekutina v osrdcovníku, punkcia sa vykoná bez čakania na narodenie dieťaťa. Tento zložitý zákrok sa musí vykonávať prísne pod ultrazvukovou kontrolou, pretože existuje vysoké riziko poranenia matky alebo jej nenarodeného dieťaťa. Existujú však prípady, keď tekutina v osrdcovníku spontánne zmizne a punkcia nie je potrebná.
Elektrokardiogram (EKG) môže tiež poskytnúť určité informácie o patológii, pretože exsudatívna a chronická perikarditída znižuje elektrickú aktivitu myokardu. Fonokardiografia môže poskytnúť informácie o srdcových zvukoch, ktoré nesúvisia s jeho prácou, a o vysokofrekvenčných osciláciách naznačujúcich hromadenie tekutiny v perikarde.
Exsudatívna perikarditída a hydroperikard s objemom tekutiny viac ako 250 ml sa na röntgenovom snímku určujú zväčšením veľkosti a zmenou siluety srdca, nejasným vymedzením jeho tieňa. Zmeny v perikarde možno pozorovať počas ultrazvuku, počítačovej tomografie alebo magnetickej rezonancie hrudníka.
Odlišná diagnóza
Keďže perikardiálna tekutina sa neobjavuje náhodne a jej výskyt je spojený s určitými patológiami, veľká úloha sa prikladá diferenciálnej diagnostike, ktorá umožňuje identifikovať príčinu intenzívneho perikardiálneho výpotku. Akútna perikarditída sa svojimi príznakmi môže podobať akútnemu infarktu myokardu alebo akútnej myokarditíde. Je veľmi dôležité tieto patológie od seba odlíšiť, aby bola liečba predpísaná podľa diagnózy účinná.
 [ 39 ]
[ 39 ]
Liečba perikardiálna tekutina
Ako už vieme, v osrdcovníku je vždy tekutina a mierne zvýšenie jej hladiny pravdepodobne neovplyvní zdravie pacienta. Lekár môže takéto zmeny objaviť náhodou, po čom bude chcieť pacienta nejaký čas pozorovať. Ak sa množstvo tekutiny zvýši, ale zostane nevýznamné, je potrebné zistiť príčinu vedúcu k hromadeniu výpotku. Liečba bude primárne zameraná na inaktiváciu faktora, ktorý spôsobil patologickú hydratáciu.
Miesto liečby pacienta závisí od závažnosti patológie. Akútnu perikarditídu sa odporúča liečiť v nemocničnom prostredí. To by malo pomôcť vyhnúť sa srdcovej tamponáde. Mierne formy patológie s miernym množstvom transudátu alebo exsudátu sa liečia ambulantne.
Keďže perikarditída je zápalový proces, na zníženie sekrécie exsudátu je potrebné najprv zastaviť zápal. Vo väčšine prípadov sa to dá dosiahnuť pomocou nehormonálnych protizápalových liekov (NSAID). Medzi nimi je najobľúbenejším liekom ibuprofén, ktorý pomáha zmierniť horúčku a zápal, má pozitívny vplyv na prietok krvi a väčšina pacientov ho dobre toleruje.
Ak je príčinou hromadenia tekutiny v perikarde srdcová ischémia, liečba diklofenakom, aspirínom a inými liekmi na báze kyseliny acetylsalicylovej, ktorá znižuje viskozitu krvi, bude účinnejšia. Použitie indometacínu je tiež prijateľné, ale tento liek môže spôsobiť rôzne vedľajšie účinky a komplikácie, preto sa môže použiť len v extrémnych prípadoch.
Ak užívanie NSAID neprináša požadovaný výsledok alebo je z nejakého dôvodu nemožné, protizápalová liečba sa vykonáva pomocou steroidných liekov (najčastejšie prednizolónu).
Perikarditída, keď sa tekutina zvyšuje, je sprevádzaná syndrómom bolesti, ktorý sa zmierňuje pomocou konvenčných analgetík (Analgin, Tempalgin, Ketanov atď.). Na boj proti syndrómu edému sa používajú diuretiká (najčastejšie Furosemid). Na udržanie rovnováhy vitamínov a minerálov sa však diuretiká dopĺňajú prípravkami draslíka (napríklad Asparkam) a vitamínmi.
Spolu s riešením problému zápalu a tekutiny v osrdcovníku sa lieči aj základné ochorenie. Ak ide o infekciu, je povinná systémová antibiotická liečba. Predpisujú sa penicilínové a cefalosporínové antibiotiká; pri závažných hnisavých infekciách sa uprednostňujú fluorochinolóny. Vzhľadom na rezistenciu mnohých kmeňov patogénov voči účinku konvenčných antibiotík sa v terapii čoraz častejšie používajú nové typy antimikrobiálnych liekov, na ktoré je väčšina baktérií citlivá (jedným z týchto liekov je vankomycín).
V ideálnom prípade by sa po punkcii perikardiálnej dutiny mal vykonať test tekutiny na určenie typu patogénu a jeho rezistencie na predpísané antibiotiká.
Ak sa na pozadí tuberkulózy vyvinie exsudatívna perikarditída, predpisujú sa špeciálne lieky proti tuberkulóze. V prípade nádorových procesov budú účinné cytostatiká. V každom prípade antihistaminiká pomôžu zmierniť opuch a zápal, pretože aj reakcia tela na infekčný faktor sa považuje za alergickú.
Pri akútnej perikarditíde je indikovaný prísny odpočinok na lôžku a ľahké jedlo. Ak má ochorenie chronický priebeh, počas jeho exacerbácie sa predpisuje obmedzenie fyzickej aktivity a diéta.
V prípade generalizácie zápalového procesu je indikovaná hemodialýza. V prípade veľkého objemu tekutiny v perikarde sa vykoná jeho punkcia (paracentéza), čo je jediný spôsob bezpečnej nechirurgickej evakuácie prebytočnej tekutiny. Punkcia môže byť predpísaná pri srdcovej tamponáde, hnisavej forme perikarditídy a tiež v prípade, že 2-3 týždne konzervatívnej liečby neviedli k zníženiu tekutiny medzi vrstvami perikardu. Ak sa v exsudáte zistí hnis, vykoná sa drenáž perikardiálnej dutiny so zavedením antibiotík.
V niektorých prípadoch sa punkcia musí vykonať viackrát. Ak sa zápal nedá zastaviť a tekutina v osrdcovníku sa napriek viacnásobným punkciám naďalej hromadí, predpisuje sa chirurgická liečba - perikardiektómia.
Fyzioterapeutická liečba perikarditídy s výpotkom sa nevykonáva, pretože môže situáciu len zhoršiť. Počas rehabilitačného obdobia je možná cvičebná terapia a terapeutická masáž.
Počas celého priebehu liečby akútnej formy patológie musí byť pacient pod dohľadom zdravotníckeho personálu. Pravidelne sa mu meria arteriálny a venózny tlak a monitorujú sa ukazovatele srdcovej frekvencie (pulzu). Pri chronickom priebehu ochorenia sa pacientovi odporúča mať vlastné zariadenie na meranie krvného tlaku a pulzu, ktoré mu umožní samostatne sledovať jeho stav.
Lieky na perikarditídu
Liečba hydroperikardu, kedy sa v perikarde hromadí nezápalová tekutina, často nevyžaduje špeciálnu liečbu. Stačí odstrániť provokujúce faktory a množstvo tekutiny sa vráti do normálu. Niekedy ochorenie spontánne vymizne bez liečby. V iných prípadoch pomáhajú dekongestanty (spironolaktón, furosemid atď.).
Furosemid
Rýchlo pôsobiace diuretikum, často predpisované pri syndróme edému spojenom s kardiovaskulárnymi patológiami. Nezaťažuje obličky, čo umožňuje jeho použitie aj pri zlyhaní obličiek. Okrem diuretického účinku podporuje rozširovanie periférnych ciev, čo umožňuje nielen zmierniť edémy, ale aj znížiť vysoký krvný tlak.
Liek sa môže predpisovať vo forme tabliet (40 mg ráno denne alebo každý druhý deň) aj injekcií. Maximálna povolená denná dávka lieku v tabletách je 320 mg. V tomto prípade je lepšie užívať liek dvakrát denne. Interval medzi užívaním tabliet by mal byť 6 hodín.
Roztok furosemidu sa môže podávať intramuskulárne alebo intravenózne (pomalými infúziami). Táto prax sa používa v prípadoch silného edému a rizika srdcovej tamponády. Hneď ako edém ustúpi, liek sa užíva perorálne. V súčasnosti sa liek podáva raz za 2-3 dni. Denná dávka lieku na injekciu sa môže pohybovať od 20 do 120 mg. Frekvencia podávania je 1-2 krát denne.
Injekčná terapia liekom sa vykonáva maximálne 10 dní, po ktorých sa pacientovi podávajú tablety, kým sa stav nestabilizuje.
Napriek tomu, že tehotenstvo sa považuje za jeden z rizikových faktorov vzniku hydroperikarditídy, lekári neodporúčajú užívať liek v prvej polovici tehotenstva. Faktom je, že diuretiká pomáhajú odstraňovať draslík, sodík, chlór a ďalšie elektrolyty potrebné pre telo z tela, čo môže negatívne ovplyvniť vývoj plodu, ktorého tvorba hlavných systémov prebieha práve počas tohto obdobia.
Je tiež zakázané používať liek v prípade nedostatku draslíka v tele (hypokaliémia), hepatálnej kómy, kritického štádia zlyhania obličiek, obštrukcie močových ciest (stenóza, urolitiáza atď.).
Užívanie lieku môže spôsobiť nasledujúce nepríjemné príznaky: nevoľnosť, hnačka, pokles krvného tlaku, dočasná strata sluchu, zápal spojivového tkaniva obličiek. Strata tekutín bude mať za následok smäd, závraty, svalovú slabosť, depresiu.
Diuretický účinok môže byť sprevádzaný nasledujúcimi zmenami v tele: zníženie hladiny draslíka, zvýšenie obsahu močoviny v krvi (hyperurikémia), zvýšenie hladiny glukózy v krvi (hyperglykémia) atď.
Ak hovoríme o zápalovom procese v osrdcovníku, v dôsledku ktorého sa medzi vrstvami amniotického vaku hromadí veľké množstvo exsudátu, dekongestantná a antihistaminiková terapia sa dopĺňa protizápalovou terapiou (užívanie NSAID alebo kortikosteroidov).
Ibuprofén
Nesteroidné protizápalové a antireumatické liečivo, ktoré pomáha znižovať horúčku a horúčku (znižuje teplotu), znižuje opuch a zápal a zmierňuje miernu až stredne silnú bolesť. Niekedy tieto účinky postačujú na liečbu neinfekčnej perikarditídy.
Liek je dostupný vo forme potiahnutých tabliet a kapsúl určených na perorálne podanie. Liek sa má užívať po jedle, aby sa znížil dráždivý účinok NSAID na žalúdočnú sliznicu.
Liek Ibuprofén sa predpisuje v množstve 1-3 tablety na dávku. Frekvenciu užívania lieku určuje lekár a zvyčajne je 3-5-krát denne. Pre deti do 12 rokov sa dávka vypočíta ako 20 mg na každý kilogram hmotnosti dieťaťa. Dávka sa rozdelí na 3-4 rovnaké časti a užíva sa počas dňa.
Maximálna denná dávka lieku pre dospelých je 8 tabliet po 300 mg, pre deti staršie ako 12 rokov - 3 tablety.
Kontraindikácie pre použitie lieku sú: individuálna citlivosť na liek alebo jeho zložky, akútne štádium ulceróznych lézií gastrointestinálneho traktu, ochorenia zrakového nervu a niektoré zrakové poruchy, aspirínová astma, cirhóza pečene. Liek sa nepredpisuje na závažné srdcové zlyhanie, pretrvávajúci vysoký krvný tlak, hemofíliu, zlú zrážanlivosť krvi, leukopéniu, hemoragickú diatézu, poruchu sluchu, vestibulárne poruchy atď.
Deti môžu užívať tablety od 6 rokov, tehotné ženy - do tretieho trimestra tehotenstva. Možnosť užívania lieku počas dojčenia sa prerokúva s lekárom.
Opatrnosť je potrebná v prípadoch zvýšených hladín bilirubínu, zlyhania pečene a obličiek, krvných ochorení neznámeho pôvodu a zápalových patológií tráviaceho systému.
Liek je väčšinou pacientov dobre tolerovaný. Vedľajšie účinky sú zriedkavé. Zvyčajne sa prejavujú ako nevoľnosť, vracanie, pálenie záhy, nepríjemné pocity v epigastrickej oblasti, dyspeptické príznaky, bolesti hlavy a závraty. Existujú aj hlásenia o zriedkavých alergických reakciách, najmä na pozadí intolerancie na NSAID a kyselinu acetylsalicylovú.
Oveľa menej často (v ojedinelých prípadoch) dochádza k zníženiu sluchu, výskytu tinnitu, opuchu, zvýšenému krvnému tlaku (zvyčajne u pacientov s arteriálnou hypertenziou), poruchám spánku, hyperhidróze, opuchom atď.
Spomedzi kortikosteroidov sa pri liečbe perikarditídy najčastejšie používa prednizolón.
Prednizolón
Protizápalový hormonálny liek, ktorý má súčasne antihistaminické, antitoxické a imunosupresívne účinky, ktoré prispievajú k rýchlemu zníženiu intenzity zápalových symptómov a bolesti. Podporuje zvýšenie hladiny glukózy v krvi a produkciu inzulínu, stimuluje premenu glukózy na energiu.
Liek na rôzne ochorenia, ktoré spôsobujú tvorbu veľkého množstva tekutiny v perikarde, sa môže predpisovať na perorálne podanie, ako aj na injekcie (intramuskulárne, intravenózne, intraartikulárne injekcie).
Účinnú dávku lieku určuje lekár v závislosti od závažnosti patológie. Denná dávka pre dospelých zvyčajne nepresahuje 60 mg, pre deti staršie ako 12 rokov - 50 mg, pre dojčatá - 25 mg. V závažných núdzových stavoch môžu byť tieto dávky mierne vyššie, liek sa podáva intravenózne pomaly alebo infúziou (menej často intramuskulárne).
Zvyčajne sa naraz podáva 30 až 60 mg prednizolónu. V prípade potreby sa postup opakuje po pol hodine. Dávka pri intraartikulárnom podaní závisí od veľkosti kĺbu.
Liek je určený na liečbu pacientov starších ako 6 rokov. Liek sa nepredpisuje pri precitlivenosti naň, infekčných a parazitárnych ochoreniach vrátane aktívneho štádia tuberkulózy a HIV infekcie, niektorých gastrointestinálnych ochoreniach, arteriálnej hypertenzii, dekompenzovanom CHF alebo diabetes mellitus, poruchách produkcie hormónov štítnej žľazy, Itsenko-Cushingovej chorobe. Podávanie lieku je nebezpečné pri závažných patológiách pečene a obličiek, osteoporóze, ochoreniach svalového systému so zníženým svalovým tonusom, aktívnych duševných ochoreniach, obezite, detskej obrne, epilepsii, degeneratívnych patológiách zraku (katarakta, glaukóm).
Liek sa nepoužíva v období po očkovaní. Liečba prednizolónom je povolená 2 týždne po očkovaní. Ak je následne potrebné očkovanie, je možné ho podať až 8 týždňov po ukončení liečby kortikosteroidmi.
Nedávny infarkt myokardu je tiež kontraindikáciou pre užívanie lieku.
Čo sa týka vedľajších účinkov, tie sa vyskytujú najmä pri dlhodobej liečbe liekom. Lekári sa však zvyčajne snažia čo najviac skrátiť priebeh liečby, kým sa neobjavia rôzne komplikácie.
Faktom je, že prednizolón je schopný vyplavovať vápnik z kostí a brániť jeho vstrebávaniu, a v dôsledku toho viesť k rozvoju osteoporózy. V detstve sa to môže prejaviť ako spomalenie rastu a slabosť kostí. Pri dlhodobom užívaní sa môže vyskytnúť aj svalová slabosť, rôzne poruchy kardiovaskulárneho systému, zvýšený vnútroočný tlak, poškodenie zrakového nervu, nedostatočnosť kôry nadobličiek a môže spôsobiť záchvaty. Steroid stimuluje produkciu kyseliny chlorovodíkovej, v dôsledku čoho sa môže zvýšiť kyslosť žalúdka s výskytom zápalu a vredov na sliznici.
Pri parenterálnom podávaní sa roztok prednizolónu nikdy nemá miešať v tej istej striekačke s inými liekmi.
Ak má perikarditída infekčnú povahu, alebo presnejšie, ak je spôsobená bakteriálnou infekciou, predpisujú sa účinné antibiotiká.
Vankomycín
Jeden z inovatívnych liekov z novej skupiny antibiotík - glykopeptidy. Jeho zvláštnosťou je absencia rezistencie na liek u prevažnej väčšiny grampozitívnych baktérií, čo umožňuje jeho použitie v prípade rezistencie patogénu na penicilíny a cefalosporíny, ktoré sa zvyčajne predpisujú na bakteriálnu perikarditídu.
Vankomycín vo forme lyofilizátu, ktorý sa následne zriedi na požadovanú koncentráciu fyziologickým roztokom alebo päťpercentným roztokom glukózy, sa podáva predovšetkým kvapkovo. Odporúča sa pomalé podávanie počas jednej hodiny. Koncentrácia roztoku sa zvyčajne vypočíta ako 5 mg na mililiter, ale keďže sa odporúča obmedziť podávanie tekutín do tela v prípade syndrómu edému a veľkého množstva exsudátu v perikarde, koncentrácia roztoku sa môže zdvojnásobiť. V tomto prípade zostáva rýchlosť podávania lieku konštantná (10 mg za minútu).
Liek sa v závislosti od dávky (0,5 alebo 1 g) podáva každých 6 alebo 12 hodín. Denná dávka by nemala prekročiť 2 g.
Deťom mladším ako 1 týždeň sa liek môže podávať v počiatočnej dávke 15 mg na kilogram hmotnosti, potom sa dávka zníži na 10 mg na kg a podáva sa každých 12 hodín. Deťom mladším ako jeden mesiac sa dávka nemení, ale interval medzi podaniami sa skracuje na 8 hodín.
Starším deťom sa liek podáva každých 6 hodín v dávke 10 mg na kg. Maximálna koncentrácia roztoku je 5 mg/ml.
"Vankomycín" nie je určený na perorálne podanie. V takýchto formách sa neuvoľňuje kvôli slabej absorpcii v gastrointestinálnom trakte. Ak je to však potrebné, liek sa podáva perorálne, pričom sa lyofilizát z fľaše zriedi 30 gramami vody.
V tejto forme sa liek užíva 3-4 krát denne. Denná dávka by nemala presiahnuť 2 gramy. Jednorazová dávka pre deti sa vypočíta ako 40 mg na kilogram hmotnosti dieťaťa. Priebeh liečby pre deti a dospelých nepresiahne 10 dní, ale nie kratšie ako týždeň.
Liek má veľmi málo kontraindikácií. Nepredpisuje sa pri individuálnej precitlivenosti na antibiotikum a v prvom trimestri tehotenstva. Od 4. mesiaca tehotenstva sa liek predpisuje podľa prísnych indikácií. Počas liečby vankomycínom sa má dojčenie prerušiť.
Pri pomalom podávaní lieku počas hodiny sa vedľajšie účinky zvyčajne nevyskytujú. Rýchle podanie lieku je spojené s rozvojom nebezpečných stavov: srdcové zlyhanie, anafylaktické reakcie, kolaps. Niekedy sa vyskytujú reakcie z gastrointestinálneho traktu, tinnitus, dočasná alebo nezvratná strata sluchu, mdloby, parestézia, zmeny v zložení krvi, svalové kŕče, zimnica atď. Výskyt nežiaducich symptómov je spojený s dlhodobou liečbou alebo podávaním veľkých dávok lieku.
Výber liekov na akumuláciu tekutín v perikarde je úplne v kompetencii lekára a závisí od príčiny a povahy patológie, ktorá spôsobila takúto poruchu, od závažnosti ochorenia a od sprievodných patológií.
Ľudové prostriedky
Treba povedať, že výber ľudových receptov účinných pri perikarditíde nie je taký veľký. Dlho sa dokázalo, že nie je možné vyliečiť srdcové patológie iba bylinkami a kúzlami, najmä pokiaľ ide o infekčnú povahu ochorenia. Ľudové lieky však môžu pomôcť vyrovnať sa s opuchmi a zápalmi.
Za najobľúbenejší recept na perikarditídu sa považuje nálev z mladých ihličia, ktorému sa pripisuje sedatívny a antimikrobiálny účinok. Tento recept účinne zmierňuje zápal v perikarde a tým znižuje objem tekutiny v ňom. Je to vynikajúci liek na liečbu zápalu vírusovej etiológie. Jeho použitie je povolené aj pri bakteriálnej exsudatívnej perikarditíde, ale iba ako doplnok k antibiotickej liečbe.
Na nálev vezmite 5 polievkových lyžíc rozdrvených ihličia akýchkoľvek ihličnatých stromov, zalejte ich ½ litrom vriacej vody a nechajte lúhovať na miernom ohni 10 minút. Zmes odstavte z ohňa a nechajte lúhovať na teplom mieste 8 hodín. Po precedení „liek“ ho užívajte po jedle, 100 g 4-krát denne. Dodáva telu silu bojovať s chorobou samostatne.
Môžete skúsiť pripraviť orechovú tinktúru. 15 rozdrvených vlašských orechov sa zaleje fľašou (0,5 l) vodky a lúhuje sa 2 týždne. Hotová tinktúra sa užíva 1 dezertná lyžička (1,5 čajovej lyžičky) po raňajkách a večeri. Pred použitím sa tinktúra zriedi v 1 pohári vody.
Na zmiernenie príznakov ochorenia sú dobré bylinné nálevy, ktoré obsahujú bylinky s močopudnými, sedatívnymi, protizápalovými a posilňujúcimi účinkami. Napríklad zbierka lipových kvetov, hlohu a nechtíka lekárskeho, kôprových semien, ovsených vločiek. Čajovú lyžičku nálevu zalejte pohárom vriacej vody a nechajte lúhovať na teplom mieste 3 hodiny. Hotový liek vypite počas dňa, rozdelte ho na 4 dávky. Nálev užívajte pol hodiny pred jedlom.
Alebo iná kolekcia, vrátane kvetov hlohu a harmančeka, ako aj trávy materskej dúšky a nesmrteľníka. Vezmite 1,5 polievkovej lyžice kolekcie, zalejte 1,5 šálkami vriacej vody a nechajte lúhovať na teplom mieste 7-8 hodín. Precedený nálev užívajte pol pohára trikrát denne hodinu po jedle.
Bylinná liečba takých nebezpečných a závažných patológií, ako je zápal osrdcovníka alebo srdcových membrán, sa nemôže považovať za hlavnú metódu liečby, najmä v akútnom štádiu ochorenia. Recepty tradičnej medicíny sa odporúčajú používať, keď hlavné príznaky ochorenia trochu ustúpia. Pomôžu tiež predchádzať srdcovým ochoreniam a posilniť imunitný systém.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopatia
Zdalo by sa, že ak ľudová liečba perikarditídy, pre ktorú je charakteristickým príznakom tekutina v osrdcovníku v množstve 100 ml a viac, nie je taká účinná, dokáže homeopatia situáciu zmeniť, pretože jej prípravky obsahujú aj iba prírodné zložky, ktoré sa nepovažujú za silné lieky? Niektorí homeopatickí lekári však tvrdia, že perikarditídu možno vyliečiť homeopatickými liekmi. Je pravda, že takáto liečba bude dlhodobá a finančne nákladná, pretože predpis bude obsahovať niekoľko nie lacných homeopatických liekov naraz.
Na začiatku ochorenia, so zvýšenou telesnou teplotou a horúčkou, sa predpisuje liek Aconite. Je indikovaný pri bolesti, ktorá sa zintenzívňuje pri nádychu a pohybe, čo bráni pacientovi v nočnom odpočinku. Môže byť prítomný aj suchý kašeľ. Často samotné použitie Aconitu odstraňuje príznaky perikarditídy, ale niekedy je potrebné v liečbe pokračovať.
Bryonia sa predpisuje, keď sa suchá perikarditída zmení na exsudatívnu. Je indikovaná pri silnom smäde, silnej bolesti srdca, štekajúcom paroxyzmálnom kašli a neschopnosti hlboko dýchať.
Kali carbonicum sa predpisuje, keď sú prvoky Aconite a Bryonia neúčinné alebo keď sa vyhľadanie lekárskej pomoci oneskorene, keď pacienta premáha bolesť srdca, objavuje sa strach zo smrti, pulz sa stáva slabým a nepravidelným a pozoruje sa nadúvanie brucha.
Ak sa tekutina v osrdcovníku hromadí pomaly, uprednostňuje sa liek Apis, ktorý je účinný pri akútnej bolesti srdca, ktorá sa zosilňuje v teple, pri slabom močení a pri nedostatku smädu.
Keď sa v perikardiálnej dutine nahromadí určité množstvo exsudátu, ktorého objem sa niekoľko dní nezmenšil, ale prakticky nie je žiadna bolesť ani teplota, je indikovaný liek Cantharis. Rovnako ako pri predchádzajúcom lieku je preň charakteristické slabé močenie.
Cantharis sa nemá užívať v prípade silnej bolesti srdca alebo tachykardie.
Ak liečba nepriniesla požadovaný výsledok a ochorenie naďalej progreduje, predpisujú sa silnejšie lieky: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Tieto lieky pomáhajú čistiť telo od toxínov, mobilizujú jeho vnútorné sily, umožňujú zmierniť účinky dedičnej predispozície a predchádzať relapsom ochorenia.
Na liečbu chronickej perikarditídy môže homeopatický lekár odporučiť lieky ako Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Plán liečby s uvedením účinných liekov a ich dávkovania vypracúva homeopatický lekár individuálne na základe symptómov ochorenia a konštitučných charakteristík pacienta.
Prevencia
Prevencia perikarditídy spočíva v predchádzaní patológiám, ktoré môžu byť komplikované akumuláciou exsudátu alebo nezápalovej tekutiny v osrdcovníku. Ide predovšetkým o posilnenie imunitného systému, včasnú a úplnú liečbu vírusových, bakteriálnych, plesňových a parazitárnych patológií, aktívny zdravý životný štýl, ktorý podporuje normalizáciu metabolizmu v tkanivách tela, a správnu vyváženú výživu.
Tekutina v osrdcovníku sa môže tvoriť z mnohých dôvodov. Niektorým z nich sa dá predísť, iné nemôžeme ovplyvniť. V každom prípade však vyššie opísané preventívne opatrenia pomôžu udržať zdravie na dlhú dobu a ak sa nepodarí vyhnúť vzniku perikarditídy (napríklad v prípade traumatickej patológie alebo pooperačných komplikácií), liečba ochorenia so silnou imunitou bude prebiehať rýchlejšie a jednoduchšie a pravdepodobnosť relapsu bude neslušne nízka.
Predpoveď
Ak hovoríme o hydroperikarde, prognóza tohto ochorenia je vo všeobecnosti priaznivá. Veľmi zriedkavo vedie k srdcovej tamponáde, s výnimkou pokročilých prípadov, ak sa tekutina v perikarde nahromadila v kritickom množstve.
Rovnako ako u iných typov perikarditídy, všetko závisí od príčiny patológie a včasnosti liečby. Pravdepodobnosť smrteľného výsledku je vysoká iba pri srdcovej tamponáde. Ale pri absencii riadnej liečby hrozí akútna exsudatívna perikarditída prechodom do chronickej alebo konstrikčnej formy, pri ktorej je narušená pohyblivosť srdcových štruktúr.
Ak sa zápal rozšíri z osrdcovníka do myokardu, existuje vysoké riziko vzniku fibrilácie predsiení a tachykardie.

