Pľúcna hypertenzia
Posledná kontrola: 21.05.2024

Všetok obsah iLive je lekársky kontrolovaný alebo kontrolovaný, aby sa zabezpečila čo najväčšia presnosť faktov.
Máme prísne smernice týkajúce sa získavania zdrojov a len odkaz na seriózne mediálne stránky, akademické výskumné inštitúcie a vždy, keď je to možné, na lekársky partnerské štúdie. Všimnite si, že čísla v zátvorkách ([1], [2] atď.) Sú odkazmi na kliknutia na tieto štúdie.
Ak máte pocit, že niektorý z našich obsahov je nepresný, neaktuálny alebo inak sporný, vyberte ho a stlačte kláves Ctrl + Enter.
Pľúcna hypertenzia (pľúcna arteriálna hypertenzia) je zvýšenie tlaku v pľúcnom tepnovom systéme, čo môže byť spôsobené zvýšením rezistencie v krvnom obehu pľúc alebo výrazným zvýšením prietoku pľúc v krvi. Táto patológia je vo väčšine prípadov sekundárna; keď je príčina neznáma, nazýva sa primárna. Pri primárnej pľúcnej hypertenzii sa konstrikcia pľúcnych ciev, hypertrofia a fibróza.
Pľúcna hypertenzia vedie k preťaženiu pravej komory a nedostatočnosti. Symptómy pľúcnej hypertenzie sú únava, dýchavičnosť pri námahe a niekedy aj nepríjemný pocit na hrudníku a mdloby. Diagnóza sa stanovuje meraním tlaku v pľúcnej artérii. Liečba pľúcnej hypertenzie sa uskutočňuje vazodilatátormi a v niektorých závažných prípadoch transplantáciou pľúc. Prognóza je vo všeobecnosti nepriaznivá, ak neexistuje žiadna liečiteľná príčina.
Normálny tlak v pľúcnej artérii je:
- systolický - 23-26 mm Hg.
- diastolický - 7-9 mm Hg
- priemer -12-15 mm Hg
Podľa odporúčaní WHO je horná hranica normálu pre systolický tlak v pľúcnej artérii 30 mm Hg, diastolický tlak - 15 mm Hg.
Príčiny pľúcnej hypertenzie
K pľúcnej hypertenzii dochádza, ak je stredný pľúcny arteriálny tlak> 25 mmHg. Art. Samotný alebo> 35 mmHg. Art. Počas zaťaženia. Mnoho stavov a liekov spôsobuje pľúcnu hypertenziu. Primárna pľúcna hypertenzia - pľúcna hypertenzia v neprítomnosti takýchto príčin. Výsledok však môže byť podobný. Primárna pľúcna hypertenzia je zriedkavá, incidencia je 1-2 osoby na milión.
Primárna pľúcna hypertenzia postihuje ženy 2 krát častejšie ako muži. Priemerný vek diagnózy je 35 rokov. Choroba môže byť familiárna alebo sporadická; sporadické prípady sa vyskytujú asi 10 krát častejšie. Väčšina familiárnych prípadov má mutácie v géne pre kostný morfogénny proteín typu 2 (BMPR2) z rodiny receptorov pre transformačný rastový faktor (TGF) -beta. Približne 20% sporadických prípadov má tiež mutácie BMPR2. Mnoho ľudí s primárnou pľúcnou hypertenziou má zvýšené hladiny angioproteínu-1; Angioproteín-1 pravdepodobne down-reguluje BMPR1A, BMPR2-príbuzný, a môže stimulovať produkciu serotonínu a proliferáciu endotelových buniek hladkého svalstva. Ďalšie možné sprievodné faktory zahŕňajú poruchy transportu serotonínu a infekcie ľudským vírusom herpesu 8.
Primárna pľúcna hypertenzia je charakterizovaná variabilnou vazokonstrikciou, hypertrofiou hladkého svalstva a prestavbou cievnej steny. Vazokonstrikcia sa považuje za dôsledok zvýšenia aktivity tromboxánu a endotelínu 1 (vazokonstriktory) na jednej strane a zníženia aktivity prostacyklínu a oxidu dusnatého (vazodilatátory) na strane druhej. Zvýšený pľúcny vaskulárny tlak, ktorý je spôsobený vaskulárnou obštrukciou, zhoršuje poškodenie endotelu. Poškodenie aktivuje koaguláciu na povrchu intimy, čo môže zhoršiť hypertenziu. Toto môže byť tiež podporované trombotickou koagulopatiou v dôsledku zvýšenia obsahu inhibítora aktivátora plazmogénu typu 1 a fibrinopeptidu A a zníženia aktivity aktivátora tkanivového plazmogénu. Fokálna koagulácia na povrchu endotelu by sa nemala zamieňať s chronickou tromboembolickou pľúcnou arteriálnou hypertenziou, ktorá je spôsobená organizovaným pľúcnym tromboembolickým ochorením.
U väčšiny pacientov vedie primárna pľúcna hypertenzia k hypertrofii pravej komory s dilatáciou a zlyhaním pravej komory.
Príčiny pľúcnej hypertenzie sú uvedené v klasifikácii.
 [4], [5], [6], [7], [8], [9], [10]
[4], [5], [6], [7], [8], [9], [10]
Etiologická klasifikácia pľúcnej hypertenzie
Porucha ľavej komory
- Ischemická choroba srdca.
- Hypertenzia.
- Malformácie aortálnej chlopne, koarktácia aorty.
- Mitrálna regurgitácia.
- Kardiomyopatia.
- Myokarditída.
Zvýšený tlak v ľavej predsieni
- Mitrálna stenóza.
- Nádor alebo trombóza ľavej predsiene.
- Trojúrovňové srdcové, mitrálny krúžok cez ventil.
Obštrukcia pľúcnych žíl
- Mediastinálna fibróza.
- Pľúcna venózna trombóza.
Parenchymálne pľúcne ochorenie
- Chronická obštrukčná choroba pľúc.
- Intersticiálne pľúcne ochorenia (diseminované procesy v pľúcach).
- Akútne závažné poškodenie pľúc:
- syndróm respiračnej tiesne u dospelých;
- závažná difúzna pneumonitída.
Pľúcna choroba srdca
- Primárna pľúcna hypertenzia.
- Opakovaná alebo masívna pľúcna embólia.
- Trombóza "in situ" pľúcnej artérie.
- Systémová vaskulitída.
- Distálna stenóza pľúcnej artérie.
- Zvýšený prietok krvi v pľúcach:
- vrodené srdcové ochorenie s krvácaním zľava doprava (defekt komorového septa, porucha predsieňového septa);
- otvorený arteriálny kanál.
- Pľúcna hypertenzia spôsobená liekmi a potravinami.
Pľúcna hypertenzia u novorodencov
- Pretrvávajúca cirkulácia plodu.
- Choroba hyalínovej membrány.
- Diafragmatická prietrž.
- Aspiračné meconium.
Hypoxia a / alebo hyperkapnia
- Ubytovanie v horských oblastiach.
- Obštrukcia horných dýchacích ciest:
- zväčšené mandle;
- syndróm obštrukčnej apnoe v spánku.
- Hypoventilačný syndróm u obéznych (Pickwickov syndróm).
- Primárna alveolárna hypoventilácia.
Mnohí autori považujú za vhodné klasifikovať pľúcnu hypertenziu v závislosti od načasovania jej vývoja a prideľovať akútne a chronické formy.
Príčiny akútnej pľúcnej hypertenzie
- Pľúcna embólia alebo trombóza "in situ" v pľúcnej artérii.
- Akútne zlyhanie ľavej komory akéhokoľvek pôvodu.
- Astmatický stav.
- Syndróm respiračnej tiesne.
Príčiny chronickej pľúcnej hypertenzie
- Zvýšený prietok krvi v pľúcach.
- Porucha medzikomorovej priehradky.
- Defekt medzistupňového prepážky.
- Otvorené arteriálne potrubie.
- Zvýšený tlak v ľavej predsieni.
- Poruchy mitrálnej chlopne.
- Myxóm alebo trombus ľavej predsiene.
- Chronické zlyhanie ľavej komory akéhokoľvek pôvodu.
- Zvýšená rezistencia v pľúcnom tepnovom systéme.
- Hypoxická genéza (chronická obštrukčná choroba pľúc, hypoxia nadmorskej výšky, syndróm hypoventilácie).
- Obštrukčná genéza (recidivujúca pľúcna embólia, vplyv farmakologických činidiel, primárna pľúcna hypertenzia, difúzne ochorenia spojivového tkaniva, systémová vaskulitída, venookluzívna choroba).
Príznaky pľúcnej hypertenzie
Prvé klinické príznaky pľúcnej hypertenzie sa objavujú so zvýšením krvného tlaku v pľúcnej artérii 2-násobne alebo viac v porovnaní s normou.
Hlavné subjektívne prejavy pľúcnej hypertenzie sú takmer rovnaké pre všetky etiologické formy tohto syndrómu. Dotknutí pacienti:
- dýchavičnosť (najskoršia a najčastejšia sťažnosť pacientov) spočiatku s fyzickou námahou a neskôr v pokoji;
- slabosť, únava ;
- mdloby (v dôsledku hypoxie mozgu, ktorá je najviac charakteristická pre primárnu pľúcnu hypertenziu);
- bolesť v oblasti srdca konštantnej povahy (u 10-50% pacientov bez ohľadu na etiológiu pľúcnej hypertenzie); v dôsledku relatívnej koronárnej insuficiencie v dôsledku silnej hypertrofie myokardu pravej komory;
- hemoptýza - častý príznak pľúcnej hypertenzie, najmä s výrazným zvýšením tlaku v pľúcnej artérii;
- chrapot (zaznamenaný u 6-8% pacientov a je spôsobený kompresiou ľavého recidivujúceho nervu výrazne expandovanou pľúcnou artériou);
- bolesť v pečeni a opuch nôh a nôh (tieto príznaky sa objavujú počas vývoja pľúcneho ochorenia srdca u pacientov s pľúcnou hypertenziou).
Progresívna dýchavičnosť s námahou a ľahkou únavou sa nachádza takmer vo všetkých prípadoch. Dyspnea môže byť sprevádzaná atypickým nepohodlím na hrudi a závratmi alebo mdloby počas cvičenia. Tieto príznaky pľúcnej hypertenzie sú primárne spôsobené nedostatočným srdcovým výstupom. Raynaudov jav sa vyskytuje u približne 10% pacientov s primárnou pľúcnou hypertenziou, z ktorých 99% tvoria ženy. Hemoptýza je zriedkavá, ale môže byť smrteľná; Dysfónia spôsobená kompresiou rekurentného laryngeálneho nervu zväčšenou pľúcnou artériou (Ortnerov syndróm) je tiež zriedkavá.
V pokročilých prípadoch môžu symptómy pľúcnej hypertenzie zahŕňať vydutie pravej komory, rozptýlený druhý tón (S2) so zvýraznenou pľúcnou zložkou S (P), kliknutie pľúcnej expulzie, tretí tón pravej komory (S3) a opuch jugulárnych žíl. V neskorších štádiách sú často zaznamenané preťaženie pečene a periférny edém.
Portopulmonálna hypertenzia
Portopulmonálna hypertenzia - závažná pľúcna arteriálna hypertenzia s portálnou hypertenziou u pacientov bez sekundárnych príčin.
Pľúcna hypertenzia sa vyskytuje u pacientov s rôznymi stavmi vedúcimi k portálnej hypertenzii s cirhózou alebo bez nej. Portopulmonálna hypertenzia je menej častá ako hepatopulmonálny syndróm u pacientov s chronickým ochorením pečene (3,5-12%).
Prvé príznaky sú dýchavičnosť a únava, môžu sa vyskytnúť aj bolesti na hrudníku a hemoptýza. Pacienti majú fyzické prejavy a zmeny EKG charakteristické pre pľúcnu hypertenziu; môžu sa objaviť príznaky srdcového tepu pľúc (pulzácia žilových žíl, edém). Častá je regurgitácia na trikuspidálnej chlopni. Diagnóza je založená na echokardiografických údajoch a je potvrdená katetrizáciou pravého srdca.
Liečba - liečba primárnej pľúcnej hypertenzie, okrem hepatotoxických liekov. U niektorých pacientov je účinná vazodilatačná liečba. Výsledok určuje základnú patológiu pečene. Portopulmonálna hypertenzia je relatívna kontraindikácia transplantácie pečene kvôli zvýšenému riziku komplikácií a úmrtnosti. Po transplantácii sa u niektorých pacientov so stredne ťažkou pľúcnou hypertenziou vyvíja reverzná patológia.
Kde to bolí?
Čo vás trápi?
Diagnostika pľúcnej hypertenzie
Objektívne vyšetrenie odhalí cyanózu a pri dlhodobej existencii pľúcnej hypertenzie majú distálne falangy prstov formu „paličiek“ a nechty vyzerajú ako „okuliare na hodinky“.
Pri auskultácii srdca sa prejavujú charakteristické znaky pľúcnej hypertenzie - dôraz (často delenie) II tónu nad a.pulmonalis; systolický šelest nad procesom xiphoidu, zhoršený inšpiráciou (symptóm Rivero-Corvallo) je známkou relatívnej nedostatočnosti trikuspidálnej chlopne, ktorá vzniká v dôsledku silnej hypertrofie myokardu pravej komory; v neskorších štádiách pľúcnej hypertenzie možno určiť diastolický šelest v druhom medzirebrovom priestore vľavo (nad a.pulmonalis) v dôsledku relatívnej nedostatočnosti pľúcnej chlopne s jej významnou expanziou (Graham-Stillov šum).
S perkusiou srdca, príznaky, ktoré sú patognomonické pre pľúcnu hypertenziu, zvyčajne nie sú detegované. Zriedka je možné detegovať expanziu hranice cievnej otupenosti v druhom medzirebrovom priestore vľavo (v dôsledku expanzie pľúcnej tepny) a posunu pravého okraja srdca smerom von z pravej parasternálnej línie v dôsledku hypertrofie pravej komory srdca.
Patogénne pre pľúcnu hypertenziu sú: hypertrofia pravej komory a pravej predsiene, ako aj znaky indikujúce zvýšený tlak v pľúcnej artérii.
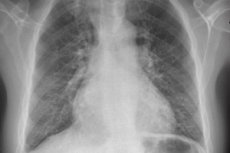
Na identifikáciu týchto príznakov sa používajú: rádiografia hrudníkových buniek, EKG, echokardiografia, pravostranná katetrizácia s meraním tlaku v pravej predsieni, pravej komore a tiež v kmeni pľúcnej artérie. Pri uskutočňovaní katetrizácie pravého srdca sa tiež odporúča stanoviť tlak pľúcnej kapiláry alebo klinový tlak pľúcnej artérie, ktorý odráža úroveň tlaku v ľavej predsieni. Pľúcny tlak v pľúcnej artérii sa zvyšuje u pacientov so srdcovým ochorením a zlyhaním ľavej komory.
Na identifikáciu príčin pľúcnej hypertenzie je často potrebné použiť iné vyšetrovacie metódy, ako napríklad röntgenovú a počítačovú tomografiu pľúc, ventiláciu a perfúznu rádionuklidovú scintigrafiu pľúc a angiopulmonografiu. Pomocou týchto metód môžete určiť patológiu parenchýmu a cievneho systému pľúc. V niektorých prípadoch je potrebné uchýliť sa k pľúcnej biopsii (na diagnostiku difúznych intersticiálnych pľúcnych ochorení, pľúcnej venookluzívnej choroby, pľúcnej kapilárnej granulomatózy atď.).
V klinickom obraze pľúcneho srdca možno pozorovať hypertenznú krízu v pľúcnom tepnovom systéme. Hlavné klinické prejavy krízy:
- ostré udusenie (najčastejšie sa objavuje večer alebo v noci);
- ťažký kašeľ, niekedy so spútom zmiešaným s krvou;
- orthopnea;
- vyslovená všeobecná cyanóza;
- vzrušenie je možné;
- časté pulzy, slabé;
- výrazné pulzovanie a.pulmonalis v druhom medzirebrovom priestore;
- vydutie a.pulmonalisového kužeľa (s perkusiou, prejavuje sa expanziou cievnej otupenosti v druhom medzirebrovom priestore vľavo);
- pulzácia pravej komory v epigastriu;
- prízvuk II tón na a.pulmonalis;
- opuch a pulzácia krčných žíl;
- objavenie sa vegetatívnych reakcií vo forme uria spastiky (uvoľnenie veľkého množstva ľahkého moču s nízkou hustotou), nedobrovoľné vyprázdnenie po skončení krízy;
- vzhľad Pleschovho reflexu (hepatálny jugulárny reflex).
Diagnóza "primárnej pľúcnej hypertenzie" je podozrivá u pacientov s výraznou dýchavičnosťou s námahou v neprítomnosti iných ochorení v anamnéze, schopných spôsobiť pľúcnu hypertenziu.
Pacienti spočiatku vykonávajú hrudníkovú rádiografiu, spirometriu a EKG, aby identifikovali častejšie príčiny krátkosti dychu, potom sa vykonáva dopplerovská echokardiografia na meranie tlaku v pravej komore a pľúcnych artériách a na identifikáciu možných anatomických anomálií, ktoré spôsobujú sekundárnu pľúcnu hypertenziu.
Najčastejšie röntgenové nálezy pri primárnej pľúcnej hypertenzii sú expanzia koreňov pľúc s výrazným zúžením na perifériu („odrezané“). Spirometria a objemy pľúc môžu byť normálne alebo vykazujú mierne obmedzenie, ale difúzna kapacita oxidu uhoľnatého (DL) sa zvyčajne znižuje. Všeobecné zmeny EKG zahŕňajú odchýlku elektrickej osi vpravo, R> S až V; SQ T a špičkové zuby P.
Uskutočňujú sa ďalšie štúdie na diagnostiku sekundárnych príčin, ktoré nie sú klinicky zjavné. Patrí medzi ne perfúzne vyšetrenie tromboembolického ochorenia; testy pľúcnych funkcií na identifikáciu obštrukčných alebo reštriktívnych pľúcnych ochorení a sérologických testov na potvrdenie alebo vylúčenie reumatických ochorení. Chronická tromboembolická pľúcna arteriálna hypertenzia je navrhnutá CT vyšetrením alebo pľúcnym skenovaním a je diagnostikovaná arteriografiou. Ďalšie štúdie, ako napríklad HIV test, testy pečeňových funkcií a polysomnografia, sa vykonávajú vo vhodných klinických situáciách.
Ak počiatočné vyšetrenie neodhalí žiadne stavy spojené so sekundárnou pľúcnou hypertenziou, je potrebná pulmonálna artériová katetrizácia, ktorá je nevyhnutná na meranie tlaku v pravom srdci a pľúcnych artériách, klinickom tlaku v pľúcnych kapilárach a srdcovom výdaji. Ak chcete vylúčiť mezhpredserdnoi oddiel závad, meranie saturácie O 2 krvi v správnom oddelení. Primárna pľúcna hypertenzia je definovaná ako priemerný tlak v pľúcnej artérii nad 25 mmHg. Art. Ak neexistujú možné dôvody. Väčšina pacientov s primárnou pľúcnou hypertenziou má však výrazne vyšší tlak (napríklad 60 mmHg). Počas zákroku sa často používajú vazodilatačné lieky (napríklad inhalovaný oxid dusnatý, intravenózny epoprostenol, adenozín); zníženie tlaku v správnych sekciách v reakcii na tieto lieky pomáha pri výbere liekov na liečbu. Predtým široko používaná biopsia, ale kvôli vysokej frekvencii komplikácií a úmrtnosti sa v súčasnosti neodporúča.
Ak je pacientovi diagnostikovaná primárna pľúcna hypertenzia, skúma sa jeho rodinná anamnéza, aby sa zistil možný genetický prenos, ktorý je indikovaný prípadmi predčasnej smrti relatívne zdravých ľudí v rodine. V prípade familiárnej primárnej pľúcnej hypertenzie je potrebné genetické poradenstvo na informovanie členov rodiny o riziku ochorenia (približne 20%) a odporučiť ich vyšetrenie (echokardiografia). V budúcnosti môže byť dôležitý test mutácií BMPR2 pri familiárnej primárnej pľúcnej hypertenzii.
Čo je potrebné preskúmať?
Aké testy sú potrebné?
Liečba pľúcnej hypertenzie
Liečba sekundárnej pľúcnej hypertenzie je zameraná na liečbu základnej patológie. Pacienti s ťažkou pľúcnou arteriálnou hypertenziou v dôsledku chronického tromboembolizmu by mali podstúpiť pľúcnu tromboendarteriektómiu. Ide o komplikovanejšiu operáciu ako núdzová chirurgická embolektómia. Pri extrapulmonálnom obehu sa organizovaný cievny trombus vyreže pozdĺž pľúcneho trupu. Tento postup lieči pľúcnu arteriálnu hypertenziu vo významnom percentuálnom prípade a obnovuje extrapulmonálnu funkciu; v špecializovaných centrách je prevádzková úmrtnosť nižšia ako 10%.
Liečba primárnej pľúcnej hypertenzie sa rýchlo rozvíja. Začína perorálnymi blokátormi kalciových kanálov a keď sa používajú, tlak v pľúcnej artérii alebo pľúcna rezistencia ciev sa môže znížiť približne u 10-15% pacientov. Neexistujú žiadne rozdiely v účinnosti medzi rôznymi typmi blokátorov vápnikových kanálov, hoci väčšina odborníkov sa vyhýba verapamilu kvôli jeho negatívnym inotropným účinkom. Odpoveď na túto liečbu je priaznivým prognostickým príznakom a pacienti majú v tejto liečbe pokračovať. Ak nie je odpoveď na liečbu, predpisujú sa iné lieky.
Intravenózny epoprostenol (analóg prostacyklínu) zlepšuje funkciu a zvyšuje prežitie aj u pacientov rezistentných na vazodilatátory počas katetrizácie. Nevýhody liečby zahŕňajú potrebu trvalého centrálneho katétra a významné nežiaduce účinky, vrátane návalov horúčavy, hnačky a bakteriémie spôsobenej predĺženým umiestnením centrálneho katétra. V súčasnosti sa skúmajú alternatívne lieky - inhalácia (iloprost), perorálne (beraprost) a subkutánne (treprostinil) analógy prostacyklínu.
Orálny antagonista endotelínového receptora bosentan je tiež účinný u niektorých pacientov, zvyčajne s miernejším ochorením a nie je citlivý na vazodilatátory. Sildenafil orálne a L-arginín sú tiež vo výskumnom štádiu.
Predpoveď
Transplantácia pľúc ponúka jedinú nádej na liečbu, ale nesie vysoké riziko komplikácií spôsobených problémami odmietnutia a infekcie. Päťročná miera prežitia je 60% v dôsledku bronchiolitis obliterans. Transplantácia pľúc sa predpisuje pacientom so stupňom zlyhania srdca IV podľa klasifikácie New York Heart Association (definovanej ako dýchavičnosť s minimálnou aktivitou, ktorá vedie k nedobrovoľnému pobytu v posteli alebo stoličke), čo prostacykpínové analógy nepomáhajú.
Mnohí pacienti potrebujú ďalšie lieky na liečbu srdcového zlyhania, vrátane diuretík, a musia tiež dostávať warfarín na prevenciu tromboembolizmu.
Medián prežitia pacientov bez liečby je 2,5 roka. Príčinou je zvyčajne náhla smrť v dôsledku zlyhania pravej komory. Päťročná miera prežitia pri liečbe epoprostenolom je 54%, zatiaľ čo menšina pacientov, ktorí reagujú na blokátory kalciových kanálov, prekračuje 90%.
Pľúcna hypertenzia má nepriaznivú prognózu, ak sú prítomné príznaky ako nízky srdcový výdaj, vyšší tlak v pľúcnej artérii a pravej predsiene, nedostatočná odpoveď na vazodilatátory, zlyhanie srdca, hypoxémia a zhoršenie celkového funkčného stavu.

